单侧良性蝶窦病变的CT及MRI影像表现特点分析
2020-03-27新乡医学院第三附属医院耳鼻喉科河南新乡453000
1.新乡医学院第三附属医院耳鼻喉科 (河南 新乡 453000)
2.河南省漯河市中心医院耳鼻喉科(河南 漯河 462000)
侯军才1,2 孙慧远1
蝶窦处于人体头颅几何中心位置,后同脑垂体相邻,与额窦、上颌窦、筛窦相比,蝶窦位置更深而隐蔽,漏诊误诊率高,而鼻内镜手术操作空间也较小,操作不慎可引起严重并发症,因此术前准确评估病变有重要意义[1]。影像学诊断为评估蝶窦病变的主要方法,临床常根据蝶窦气化程度分为甲介型、鞍前型、全鞍型,而CT对气腔结构显示率较好,可清晰显示蝶窦病变部位、骨质改变等[2],也有观点认为MRI可明确蝶窦病变侵袭范围[3],对海绵窦、脑实质及眶尖等部分也能较好显示。本文回顾性分析20例蝶窦病变患者影像学(CT及MRI)特点,结果如下。
1 资料及方法
1.1 一般资料 搜集2017年5月至2018年5月我院耳鼻喉科诊治的20例单侧良性蝶窦病变患者临床资料。纳入标准:(1)入院时有头痛、眼部症状、鼻部症状等,以头痛为主,头痛无明显诱因,呈发作性或无规律性;(2)均于我院接受鼻内镜手术且完成CT、MRI检查,鼻内镜术后经病理明确诊断;(3)患者配合依从性好,且资料完整。其中男12例,女8例;病变类型:蝶窦囊肿7例、真菌性蝶窦炎7例、蝶窦脑脊液鼻漏4例、内翻性乳头状瘤2例;病变部位:左侧11例,右侧9例;病程:20d~18年,平均(9.10±0.94)年。
1.2 扫描方法
1.2.1 CT检查:采用Lightspeed 64排螺旋CT(购自美国GE公司),扫描范围:平行于听眶下线,从额窦顶部扫描至硬腭,扫描参数设置:电压120kV,电流200~300mAs,准直器宽度64 mm×0.625mm,螺距0.65~1.0,层厚0.68mm,横断位扫描时以听眶下线为基线自额窦至硬腭连续扫描,冠状位扫描时以垂直于前颅底为基线自鼻骨扫描至蝶窦,扫描参数设置:层厚及层间距分别为2mm、3mm,重建骨窗宽与窗位分别为2000HU、300HU,软组织窗宽与窗位分别为400HU、45 HU。
1.2.2 MRI检查:应用Signa 3.0T超导型MRI扫描仪(购自美国GE公司),选择相控阵头线圈,患者仰卧,行冠状面、横断面及矢状面SE T1WI扫描,横断面T2WI扫描,扫描参数:T1WI(TR550ms,TE15ms,NEX2);T2WI(TR3000 ms,TE120ms,NEX3);图像参数:矩阵320×256,扫描视野(FOV)20cm×20cm,层厚为4mm,层间距为0.5mm,翻转角为15°。于病变显示最佳层面进行动态增强扫描。扫描后将数据传送至ADW4.0工作站,进行图像后处理,绘制时间-信号强度曲线(TIC)。对比剂选用Gd-DTPA(0.1mmol/Kg),采用高压注射器以3.0mL/s注射速率经前臂动脉注射,动态扫描获得20期图像后采集延迟期横轴位、冠状位与矢状位图像。
1.2.3 图像分析:由我院影像科2名高年资医师完成图像后处理及阅片工作,主要观察病变部位、病变范围、骨质改变、有无钙化等。
2 结 果
2.1 病理结果 病理确诊为蝶窦囊肿7例(术中发现淡黄色/浅灰白色的半透明状囊肿样新生物)、真菌性蝶窦炎7例(术中发现干酪样灰褐色的真菌球伴脓性分泌物,少见灰绿色的豆渣样物)、蝶窦脑脊液鼻漏4例(术中发现蝶窦口附近有脑脊液)、内翻性乳头状瘤2例(术中发现淡红色分叶乳头状新生物)。
2.2 单侧良性蝶窦病变的CT影像表现 CT检查发现,20例单侧良性蝶窦病变患者中,蝶窦囊肿7例,CT可见蝶窦呈圆形/卵圆形,均匀软组织密度影,蝶窦腔呈膨胀性生长,且其骨质吸收变薄;真菌性病变7例,蝶窦CT显示呈均匀软组织影,不规则点片状钙化斑、云絮状高密度影,毛玻璃样变,窦壁骨质增厚不明显(图1-2);蝶窦脑脊液鼻漏4例,CT显示蝶窦外侧壁呈局限性骨质缺如,蝶窦见单纯软组织密度影,较难与脑脊液及脑组织进行区分;内翻性乳头状瘤2例,CT发现蝶窦中软组织密度影,密度均匀不一,CT值为11~88HU,窦壁骨质呈部分压迫性吸收(图3-4)。
2.3 单侧良性蝶窦病变的MRI影像表现 20例单侧良性蝶窦病变患者中,蝶窦囊肿7例,MRI轴位T1WI上蝶窦呈球形囊样占位,长T1信号影,囊壁规则线样强化,内未见钙化,轴位T2WI见长T2不规则球形信号影,囊液内短T2信号降低;真菌性蝶窦炎7例,MRI上蝶窦见混杂信号,炎症片状渗出高密度影,真菌结节T1WI信号减弱,呈短T1信号,周边明显增强,轴位T2WI中中央区低信号影,周边呈长T2信号影,即存在黏膜水肿,中间是真菌团块;蝶窦脑脊液鼻漏4例,MRI上有线状高信号影将脑脊液高信号影及鼻窦内高信号液体影相连,脑组织、鼻黏膜呈明显低信号,可见长T1信号、长T2信号;内翻性乳头状瘤2例,MRI上肿物呈不均匀性强化,部分等T1、短T2信号影,内可见结节样短T1、长T2信号影,增强后呈条索样或“脑回征”,轴位T2WI见病灶呈低至中等信号,中度强化。
3 讨 论
蝶窦位于颅底的蝶骨体内,周围存在蝶鞍、颈内动脉海绵窦段、视交叉及Ⅱ~Ⅵ颅神经等大血管与重要神经,在所有鼻窦中蝶窦解剖位置最深而隐蔽,且发病时因局限于蝶窦腔内而无典型临床表现,使蝶窦区域疾病诊断及治疗难度大,导致误诊漏诊[4]。蝶窦病变中蝶窦气化程度与气房分隔决定着手术是否达到鞍底的位置及鞍底开窗范围,手术会引起血管结构损伤,因而术前及术中对蝶窦形态进行准确成像尤为重要[5]。蝶鞍区CT及MRI三维重建可简单、直观、准确反映患者蝶窦形态及其与周围毗邻结构的关系,尤其是MRI操作简单,无需腰穿、对比剂,对患者无伤害,属无创性检查,术前CT与MRI检查对明确蝶窦形态与周围结构,对手术顺利进行有重要意义[6]。
头痛是蝶窦病变主要症状,本研究所选病例中均有不同程度头痛、眼部症状、鼻部症状等表现,临床可作出初步诊断,但仍需影像学明确诊断并排除蝶窦其他占位性病变。本研究中蝶窦囊肿7例,在CT上表现为圆形/卵圆形,均匀软组织密度影,蝶窦腔膨胀性改变者骨质吸收变薄,蝶窦囊肿内多为液体,因而MRI上病灶显影同CT相比有更明显的影像学改变,如MRI上长T1与长T2不规则球形信号影,T1WI见蝶窦球囊型占位,但内囊液未发生强化,囊液部分强化可随蛋白含量上升而不断增强,T2WI则见长T2影,这与计早等[7]的观察结果相近。
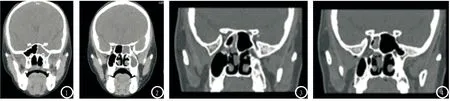
图1-4 单侧良性蝶窦病变的CT影像表现
对于真菌性蝶窦炎,本研究中共7例,CT扫描有一定特点,可见病灶呈中央型分布,密度不均匀,内有不规则点片状钙化斑或云絮状密度增高影,毛玻璃样改变,少数存在骨质破坏现象,与上述计早等人的研究结果基本相同。但对于CT表现不典型病例,与其他疾病鉴别仍有一难度,需配合MRI提高诊断准确性,本研究中,MRI上真菌性蝶窦炎呈混杂信号,炎症片状渗出高密度影,T1WI信号减弱,呈短T1信号,周边明显增强,真菌结节T2WI呈低信号,周边呈长T2信号,提示为黏膜水肿,中间则为真菌团块[8]。
脑脊液鼻漏依据病因分为外伤性、医源性及肿瘤性、自发性等,其中蝶窦也是漏口好发部位之一,漏口术前定位主要依赖CT与MRI[9],可准确显示漏口位置,评价有无脑膜膨出、膨出脑组织及颅内感染情况,为术前制定详细手术计划提供依据。本研究中蝶窦脑脊液鼻漏4例,CT发现蝶窦中单纯软组织密度影,但因鼻旁窦与颅板间骨质菲薄,脑脊液通路狭窄,CT平扫无法显示脑脊液鼻漏的具体位置,同时CT脑池造影具有辐射性,若患者对碘过敏则需禁止此项检查,此时结合MRI T2水成像能对漏口位置进行清晰显示,同时将检查灵敏度明显提高至93.6%,若再联合高分辨CT可使灵敏度达100%[10]。本组脑脊液鼻漏MRI俯卧位薄层冠状位扫描检查发现鼻漏口处蝶窦内呈线样长T2高信号影,有线状高信号影将脑脊液高信号影及鼻窦内高信号液体影相连,可见长T1信号、长T2信号,同时因MRI的软组织分辨率较高,即使是无活动性的漏液也能经改变体位或压迫双侧颈静脉等举措而得到清晰显示。
本研究中内翻性乳头状瘤2例,CT发现蝶窦中软组织不均匀密度影,且窦内肿物周围骨质增厚,MRI肿物则不均匀性强化,部分呈等T1、短T2信号影,其内呈结节样短T1长T2信号影,增强后呈条索样或“脑回征”,轴位T2WI见病灶呈低至中等信号,总体上呈混杂信号,因此对于该类型蝶窦病变,经MRI检查能将肿瘤起源部位与生长方向、大小等均清晰显示出来,且便于同瘤体组织、炎性黏膜增厚及分泌物潴留进行区分,准确评估病变大小,提高对肿瘤侵犯范围的判断准确率[11],尤其是MR1影像中脑回征是一个稳定特征,具有极高出现率,因此便于进行诊断。
综上所述,虽然CT扫描可显示蝶窦病变范围与骨质破坏,但对瘤体组织、炎性黏膜增厚以及分泌物潴留的鉴别价值有限,而MRI能对肿瘤与积液分界情况进行准确定位,但其显示骨质的效果不及CT。因而将CT与MRI结合,有助于准确评估蝶窦病变,为手术方案的制定提供更全面的参考依据[12]。
