高分辨率磁共振联合质子密度成像对肛瘘分类及分级的价值研究*
2020-03-27福建中医药大学附属人民医院影像科福建福州350004
1.福建中医药大学附属人民医院影像科 (福建 福州 350004)
2.湖南省浏阳市人民医院(湖南 浏阳 410300)
3.福建中医药大学附属人民医院肛肠科 (福建 福州 350004)
戚 婉1 李德丽2 石 荣3杜灏蓝1 黄成华1 兰 鹏1林晓南1 兰浩敏1
肛瘘是连接肛管直肠与肛周皮肤的异常通道,常由内口、外口及瘘道组成,瘘道壁由炎性肉芽组织和纤维组织构成[1],肛瘘可伴发肛周脓肿。临床有效的治疗和降低复发率取决于对肛瘘准确的检出和特征描述。磁共振成像(magnetic resonance imaging,MRI)检查方案要求必须显示瘘管内是否有液性成分及瘘管与盆腔解剖及肛门肌的关系[2]。高分辨率磁共振成像(high resolution magnetic resonance imaging,HRMRI)联合质子密度加权成像(proton density weighted imaging,PDWI)对肛区进行成像,增强对局部微观信息的观察,清晰地显示肛瘘内口位置、瘘管(尤其是细小继发分支)走行与肛门肌及盆腔解剖的关系,本研究探讨HRMRI联合PDWI对肛瘘分类及分级的能力及其临床应用价值。
1 资料和方法
1.1 一般资料 收集2016年3月-2019年3月临床经手术证实的肛瘘患者500例,临床表现皆有肛旁肿痛并有分泌物经瘘口流出,男425例,女75例,年龄18-65岁,平均年龄36.7岁。500例均进行肛管区域小视野薄层HRMRI及PDWI检查,MRI检查后均在7天内完成手术治疗。
1.2 MRI检查与方法 采用SIEMENS Verio 3.0T超导MR成像仪,8通道相控阵体表线圈,检查前无需特殊肠道准备,取仰卧位,头先进。为准确定位肛管区域磁场中心,先进行盆腔矢状位成像,找出肛管结构位置并初步判断病变,然后分别垂直于及平行于肛管进行肛管区域小视野薄层斜横轴位及斜冠状位成像。扫描序列包括:矢状位T2WI、横断位T2WI抑脂、PDWI横断位、T1WI抑脂不增强横断位及增强横断位、矢状位、冠状位扫描,增强对比剂选用Gd-DTPA,由高压注射器自肘静脉注入,注射速度2.5ml/s,注射剂量0.1mg/kg,检查序列及参数见 表1。
1.3 图像分析 根据MRI检查图像,观察:肛瘘内口、外口、瘘道及肛管周围脓肿位置及数目,内口、主瘘道及继发瘘道与肛周肌肉、肛周间隙及肛管周围组织结构的关系,解剖“肛门时钟”可以用来定位内口和描述瘘管的走行[3-4]。肛瘘分类依据1976年Parks[5]分类将肛瘘分为四类,肛瘘分级分别参考Morris等[6]依据圣詹姆斯大学医院及Oliver Schaefer等[7]依据弗莱堡大学医院提出的肛瘘MRI分级系统分为六级。将获得的影像资料由两名具有丰富经验的MRI诊断医师分别独立分析阅片,如果两人分类及分级结果不符,则由第三名高年资MRI诊断医师进行分类及分级,将MRI所见与手术结果对照。
2 结 果
MRI检查结果与手术所见结果对照,总共500例,MRI诊断出肛瘘患者为492例,与术后证实对比,MRI诊断准确率为98.40%(492/500)。
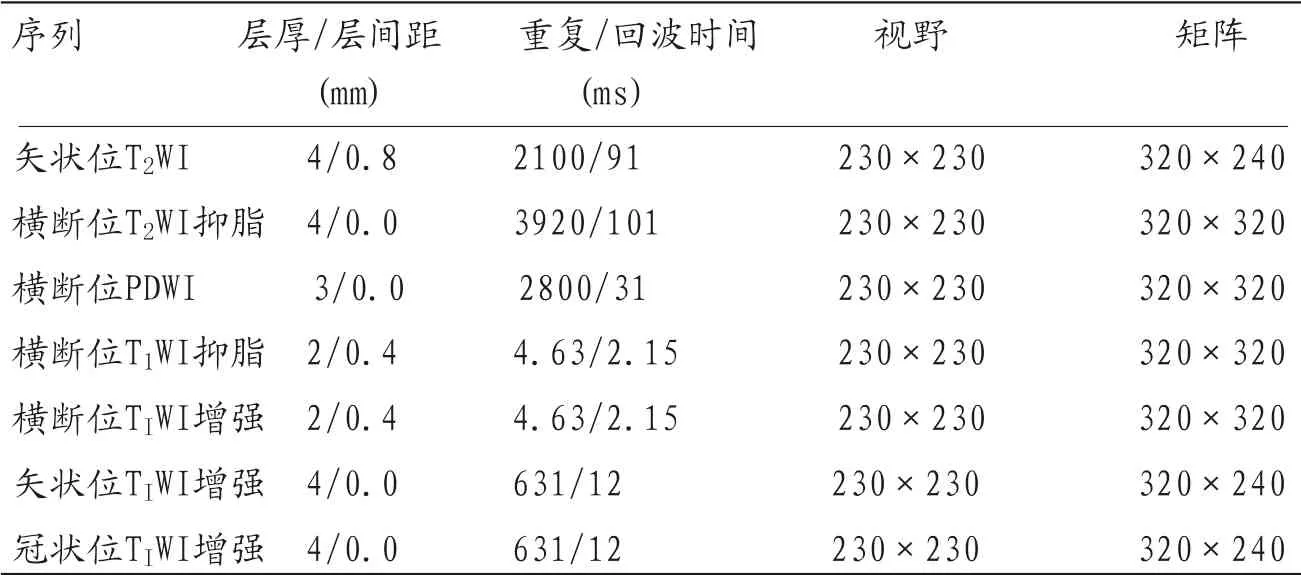
表1 肛管直肠MRI检查序列及参数

表2 MRI诊断的肛瘘分型与术后确诊对照
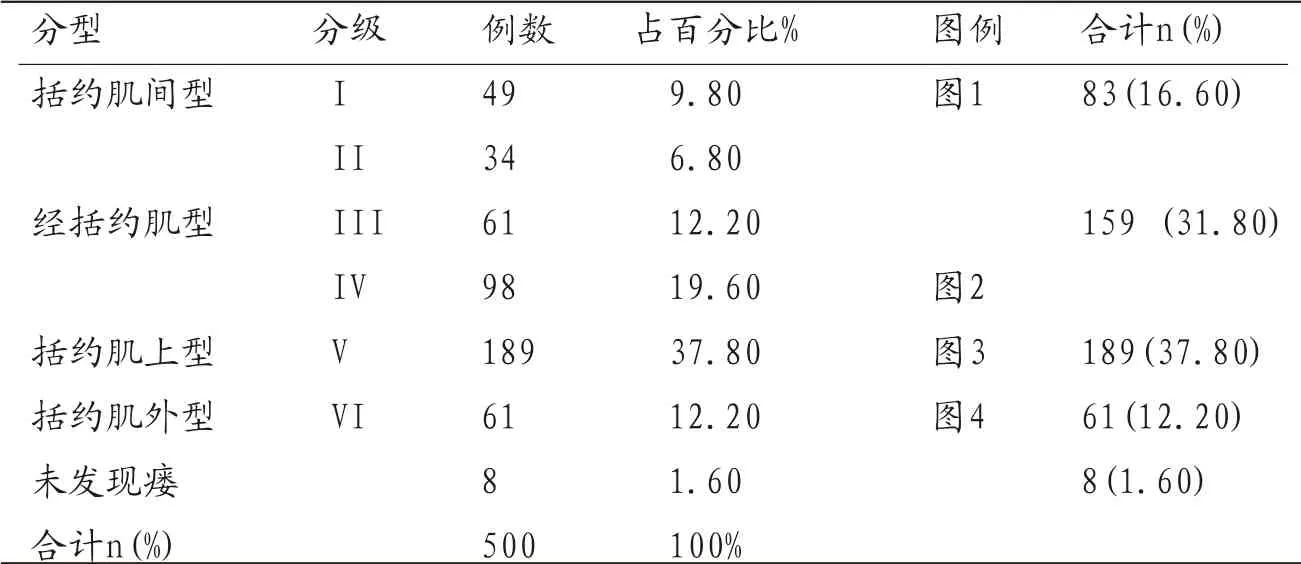
表3 MRI检查的肛瘘分类及分级
MRI检查中有8例(1.60%)肛瘘未发现,故无法分类,均为括约肌间型,由于病灶隐匿,内口及瘘管细小。MRI检查肛瘘分类与术后证实肛瘘分类见如表2,括约肌间型83例(16.60%),经括约肌型159例(31.80%),括约肌上型189例(37.80%),括约肌外型61例(12.20%),与术后证实对比,其中8例括约肌外瘘因结构欠清,被诊断为括约肌上瘘;4例括约肌间瘘因细小分支干扰被诊断为经括约肌瘘,本研究MRI对肛瘘的分类准确率为96.00%(480/500)。
MRI检查肛瘘分类及分级见表3,可以分为四类六级,肛瘘各分类及分级MRI影像征象分别为:I级 一条线状的瘘管位于内外括约肌间,未超过外括约肌;II级瘘管位于括约肌间,伴有括约肌脓肿或继发瘘管,继发瘘管可呈条状或跨越中线的马蹄状;III级 一条线状的瘘管穿过内外括约肌,但不超过肛提肌,可累及坐骨肛管窝,不伴脓肿;IV级 瘘管穿过内外括约肌,伴坐骨直肠窝或坐骨肛管窝脓肿或继发瘘管,继发瘘管可呈条状或跨越中线的马蹄状;V级 内口位于肛管,瘘管穿过肛提肌,可累及坐骨直肠窝,但不累及邻近器官,然后直接向下与肛周皮下相通;VI级 内口位于肛管外,可瘘管穿过肛提肌与直肠、阴道、阴囊、膀胱等邻近器官相通。依据Parks[8]肛瘘分类并参考Morris[9]及Oliver Schaefer[10]肛瘘MRI分级,括约肌间型包括为I、II两级,经括约肌型包括III、IV两级,括约肌上型为V级,括约肌外型为VI级。本研究500例中,MRI发现肛瘘492例,其中I级49例(9.80%),II级34例(6.80%),III级61例(12.20%),IV级98例(19.60%),V级189例(37.80%),VI级61例(12.20%)。
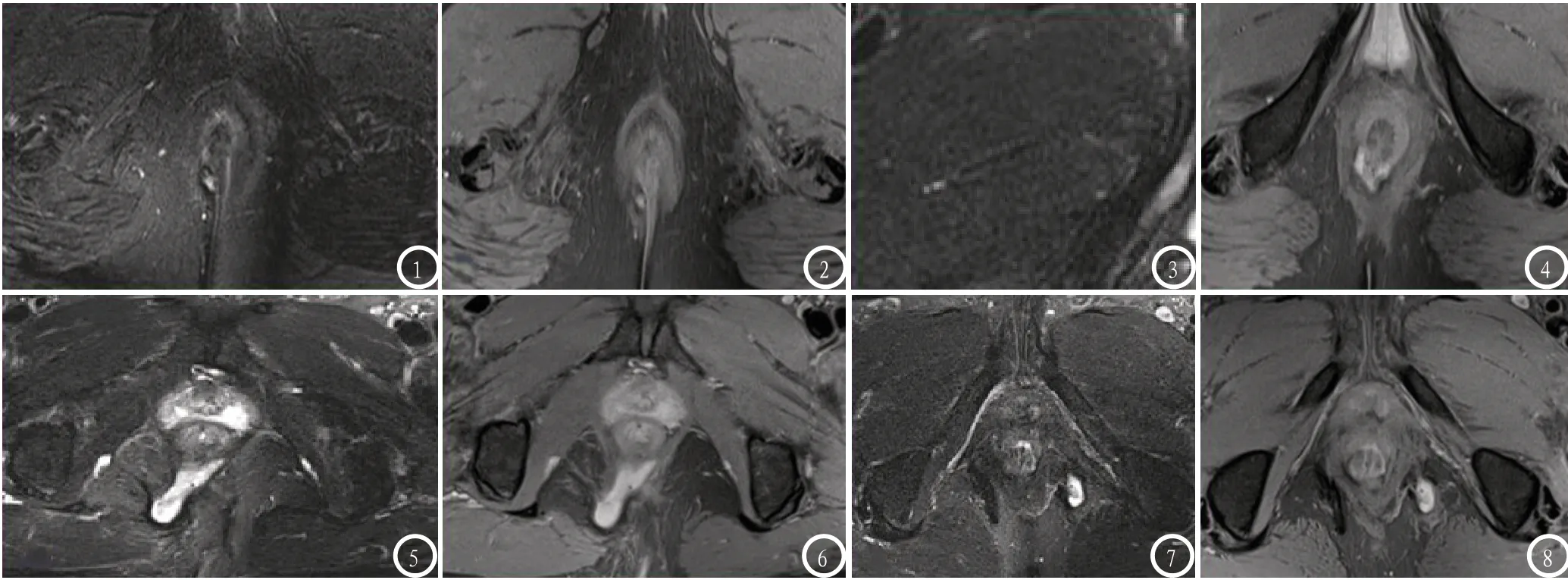
图1-2 括约肌间型,I级肛瘘。图1 脂肪抑制横断面T2WI图像显示瘘管呈线状在右侧内外括约肌间隙;图2 质子密度横断面图。图3-4 经括约肌型,IV级肛瘘。图3 脂肪抑制T2WI横断面显示瘘管穿过括约肌呈高信号,并呈跨越中线的马蹄状;图4 质子密度显示为略高信号。图5-6 括约肌上型,V级肛瘘。图5 T2WI压脂横断面显示瘘管达直肠平面呈斜行走行至直肠后方,呈高信号;图6 质子密度横断面显示病变呈略高信号。图7-8 括约肌外型,VI级肛瘘。图7 T2WI压脂横断面图像显示瘘管位于括约肌以外,未累及括约肌;图8 横断位质子密度图像显示瘘道略高信号,位于括约肌以外而肛管未累及。
手术发现并证实肛瘘内口、外口、瘘道及肛周脓肿数目分别为552个、568个、676支及280个,MRI诊断出肛瘘内口、外口、瘘道及肛周脓肿的数目分别为520个、568个、640支及280个,MRI对肛瘘外口数目、位置、瘘管的走行及肛周脓肿的范围的诊断与手术所见基本一致,MRI对肛瘘内口及瘘道诊断的准确性分别为94.20%、94.67%。
3 讨 论
肛管长约2-5cm,肛瘘发病率为8.6/100,000,男性的发病率是女性的2-4倍[11]。肛瘘如果不经积极治疗,很难自愈,并且会反反复复引发肛周脓肿,因此必须进行手术治疗[12]。手术选择取决于瘘道的类型[13],正确的术前分类是必不可少的。肛瘘分类众多,目前较为成熟的分类方法是1976年Parks[5]等人基于瘘管与肛门括约肌间复杂的关系分为四种类型:括约肌间瘘、经括约肌瘘、括约肌上瘘及括约肌外瘘,以及其相应类型的继发分支瘘道。目前肛瘘的MRI分级国内尚无明确报道,国外常用的有两种分级:其一是圣詹姆斯大学医院[6]提出的肛瘘MRI分级分为五级;其二是弗莱堡大学医院[7]提出的肛瘘MRI分级分为六级。术后效果不佳或导致不良后果(如大便失禁)以及较高的复发风险与几下几个因素有关,包括既往瘘道手术史、复杂的瘘道、缺乏对肛瘘内口的识别、主瘘道及继发瘘道的遗漏[14-15]。因此术前对肛瘘准确诊断及分类是决定个体化治疗策略和手术成功的关键。临床上,肛瘘的诊断主要通过典型的症状和肛门指检,然而对内口位置、瘘管与肛门括约肌等结构的关系仍难以明确,故难以做出准确的诊断及分类分级。MRI检查以其图像分辨率高、清晰度好及对比度强的特点,清晰的显示肛门肌肉及盆底结构,目前在肛瘘评估中发挥重要的作用,甚至被认为是克隆恩病所致肛瘘诊断、分类和治疗前评估的金标准方法[16]。本团队在前期也对肛瘘MRI分类及分级进行了初步研究[17]。
MRI多平面成像是评估和研究肛瘘的关键,由于在矢状面上肛管的长轴向前倾斜了大约45°,所以盆腔的常规横轴位及冠状位图像不能正确评价肛管解剖[18]。本研究在进行肛区MRI检查时以矢状面为基础,做垂直于或平行于肛管的斜轴位和斜冠状位,从而更准确的显示肛门肌肉复合体。肛管斜轴位评估瘘管的内外口、括约肌间受累程度以及瘘道穿过肛门外约肌和坐骨肛管直肠窝的位置非常重要。斜冠状位图像有助于识别肛瘘与括约肌复合体及向上累及肛提肌的关系。
通过HRMRI检查,对肛门区局部薄层成像,增强局部微观信息的显示,更清晰的显示肛瘘内口、细小瘘管及其与肛门肌肉的关系。PDWI,选用比受检组织的T1显著长的重复时间(TR),选用比受检组织的T2明显短的回波时间(TE),即长TR短TE时,此时回波信号的强度已与受检组织的T1、T2关系不大,仅与质子密度有关,肛瘘形成,使局部质子密度增加,呈现相对高信号,因此与周围肌肉的分界更清晰,更有利于显示病灶与周围肌肉的关系。HRCT检查T2WI上正常的的括约肌等肌肉显示为低信号,具有活动性的原发瘘道、继发瘘道和脓肿表现为高信号,瘘道壁为纤维组织低信号,慢性期的瘘道呈低信号;TIWI抑脂上肛门括约肌复合体等肌肉呈低信号,而瘘道亦表现为等或低信号,故很难与正常组织相区分,为了弥补这一不足,本研究增加肛区PDWI序列,使瘘管的质子密度增加,呈现相对高信号,因此与周围肌肉的分界更清晰;T1WI增强上,括约肌复合体轻度或无强化,活动的瘘道及肉芽组织明显强化,脓肿呈包绕脓腔内液体的环行强化,慢性期瘘管因趋于纤维化,常呈渐进性轻度强化,若在T1WI增强前后均表现为高信号,则提示有出血。
MRI对于肛瘘的分类及分级,最关键的就是确定肛瘘内口、主瘘道及其继发分支与肛门括约肌复合体的关系。本研究纳入500例肛瘘大样本,优化MRI检查组合,应用HRMRI联合PDWI检查,不仅能有效的显示病灶,也能清晰的显示病灶与肛门括约肌复合体等周围结构的关系,对肛瘘进行准确和有效的评估,从而进行准确的分型及分级,充分发挥MRI检查对肛瘘术前评估的作用,有助于临床制定合理的手术方案,减少手术复发率,避免术后造成大便失禁等不良后果。
