经小脑幕入路与经岩骨乙状窦前入路治疗岩斜区脑膜瘤的效果观察
2020-03-19王东流管义祥
王东流 管义祥
由于岩斜区脑膜瘤的位置较深,且周围分布着较为重要的神经以及血管,手术难度极大,难以进行根治性切除,且常伴有严重的神经功能损伤[1]。显微手术是治疗岩斜区脑膜瘤的首选手段,随着近年来颅底神经外科显微技术的快速发展和手术器械的改进,其手术治疗已逐渐成熟。手术成功与否的关键在于手术入路的选择、熟练的手术操作技术和术前对患者预后的判断[2]。正确的手术入路方式可以获取最佳的肿瘤暴露以及手术切除,且有助于避免对血管、神经造成的损伤以及降低对脑组织造成的牵拉程度[3]。本研究主要比较了经小脑幕入路与经岩骨乙状窦前入路治疗岩斜区脑膜瘤的效果,现报告如下。
1 资料与方法
1.1 一般资料
选择2010年1月至2015年12月我院的60例岩斜区脑膜瘤患者,均经头部MRI 和CT检查确诊,均采取脑膜瘤切除术治疗,且均知情同意。按照手术入路的方式不同分为2组。观察组32例,男性15例,女性17例;年龄23~64岁,平均 (42.37±6.74) 岁;肿瘤直径0.9~3.7 cm,平均 (2.69±0.42) cm。对照组28例,男性13例,女性15例;年龄23~65岁,平均(43.15±7.23)岁;肿瘤直径0.9~3.8 cm,平均 (2.73±0.39) cm。2组的基线资料对比差异无统计学意义(P>0.05),具有可比性。
1.2 方法
所有患者均给予全身麻醉,于显微镜下采取脑膜瘤切除术治疗。按照患者的肿瘤位置、直径、KPS评分和生长方式等对手术入路方式进行选择。对照组患者经小脑幕入路:患者取侧卧位,围绕患者的耳朵取一马蹄形的切口,切口的后端在乳突后2 cm部位,切口的前端在颧弓后1/3部位,将患者的颅骨打开,磨除其乳突根部,使患者的乙状窦边缘得到充分的暴露,仔细探查肿瘤情况,然后将小脑幕切开,再进行切除。观察组患者经岩骨乙状窦前入路:患者取侧卧位,围绕患者的耳朵取一马蹄形的切口,切口的后端至乳突后2 cm部位,切口的前端至颧弓的中点部位,沿着乳突气房平行岩骨往内对脑膜瘤进行磨除,并且将半规管予以保留,暴露颈静脉球以及岩上窦间的乙状窦前硬膜,于Trautmaa三角部位将硬膜切开,使肿瘤得以暴露,然后实施切除手术。
1.3 观察指标
观察2组患者术后皮下积液、脑脊液耳漏、听力障碍等并发症情况;比较2组术后3天的手术切除程度。采取NIHSS评分判断2组术前和术后1、4、8个月的神经功能损伤程度。随访3年,记录2组的岩斜区脑膜瘤复发情况。
1.4 统计学分析
采用SPSS 22.0软件进行数据统计,2组间计量资料对比用t检验,计数资料用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 2组术后并发症和手术切除程度对比
观察组的手术根治性切除率明显高于对照组(P<0.05),但观察组的术后并发症发生率明显高于对照组(P<0.05),见表1。
2.2 2组手术前后的NIHSS评分值对比
2组术后1、4、8个月的NIHSS评分值均明显低于术前(P<0.05),且观察组明显低于对照组(P<0.05),见表2。
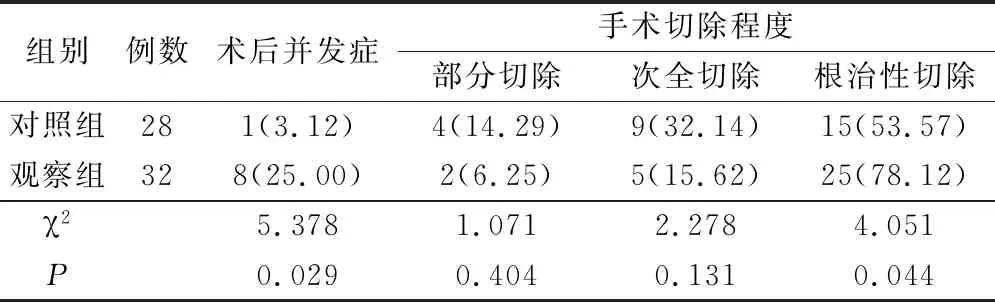
表1 2组术后并发症和手术切除程度对比(例,%)

表2 2组手术前后的NIHSS评分值对比
注:#为与治疗前相比,P<0.05。
2.3 随访情况
随访3年,2组患者均未出现死亡病例。术后第3年,观察组出现1例肿瘤复发,对照组出现6例肿瘤复发,观察组的肿瘤复发率为3.13%(1/32),明显低于对照组的21.43%(6/28) (χ2=4.855,P=0.043)。
3 讨论
岩斜区脑膜瘤指的是起源于斜坡的上2/3部位、于斜坡以及岩骨连接位置的内侧至三叉神经半月节部位产生的肿瘤,会累及海绵窦、脑干和颅底的重要神经血管结构[4]。因为岩斜区脑膜瘤位于颅底的中心部位,大多数患者直至肿瘤生成到较大时才会产生临床症状。肿瘤常常会对脑干产生压迫,与脑干之间形成紧密的黏连,将基底动脉和脑神经包裹[5]。因此,术区的充分暴露对肿瘤周围重要血管神经结构的保护和肿瘤的全切除具有重要的作用。手术入路的选择由于患者的个体差异、肿瘤的大小、位置和与周围组织的关系而具有较大的差异,但不论选择何种手术入路方式,在充分保护颅神经、脑组织和重要血管的前提下尽量全切肿瘤仍为手术治疗的基本原则[6-7]。
经小脑幕入路切除手术的脑膜瘤暴露范围较为局限,因此肿瘤切除率比较低。Radoi等[8]对岩斜区脑膜瘤的手术切除效果进行了分析,其根治性切除率大约为25%,因此该种入路方式比较适用于直径较小的肿瘤。岩斜区脑膜瘤患者最常采用以及最经典的手术入路方式均为岩骨乙状窦前入路,我们认为该种入路具有以下优点:比较容易处理患者肿瘤的基底,从而更为有效地阻断肿瘤的血运;对颞叶以及小脑的牵拉程度比较轻微;能通过多角度直视患者的脑干腹侧面;与其他入路相比较,该种入路到达斜坡的距离短3 cm[9]。经岩骨乙状窦前入路能产生经迷路后、迷路以及经耳蜗等多种改变。此入路方式成功的关键在于充分利用岩骨磨除的空间,从而达到减少脑干牵拉以及缩短手术距离的目的。本研究发现,观察组的手术根治性切除率明显高于对照组,但观察组的术后并发症发生率明显高于对照组;表明经岩骨乙状窦前入路对岩斜区脑膜瘤的切除率明显高于经小脑幕入路,但术后并发症发生率较高。与赵四军等[10]的研究结果一致。手术切除能适当改善岩斜区脑膜瘤患者不同程度的偏瘫及共济功能障碍等临床症状,缓解其神经损伤。本研究发现,2组术后1、4、8个月的NIHSS评分值均明显低于术前,且观察组明显低于对照组;观察组的肿瘤复发率明显低于对照组。表明经岩骨乙状窦前入路更有助于改善岩斜区脑膜瘤患者的神经功能损伤程度以及降低复发率,与王鹏等[11]的研究结果一致。
综上所述,经岩骨乙状窦前入路对岩斜区脑膜瘤的切除率明显高于经小脑幕入路,且术后神经功能损伤恢复更为显著、复发率较低,但有较高的术后并发症发生风险。
