新型冠状病毒肺炎老年患者的药学监护*
2020-03-15黄金路李星霞孙习鹏
杨 黎,陈 燕,黄金路,张 毅,李星霞,孙习鹏,王 婧,郭 澄
(上海交通大学附属第六人民医院药剂科,上海 200233)
国家卫生健康委员会《新型冠状病毒肺炎诊疗方案(试行第六版)》[以下简称“诊疗方案(试行第六版)”]中提到,老年人和有慢性基础疾病者感染新型冠状病毒后预后较差[1]。老年患者由于生理功能及病理反应与其他患者存在显著差异,导致治疗过程中药物体内代谢及药物效应不同,同时由于合并基础疾病用药、基础免疫力
低下等原因,致使临床药物疗效不佳及不良反应风险增加,给临床治疗带来困难[2]。在此,结合诊疗方案(试行第六版)及中国药学会《冠状病毒SARS-CoV-2 感染:医院药学工作指导与防控策略专家共识(第二版)》[3],从适宜的用法用量、药品不良反应的预防、不良药物相互作用的规避、加强营养支持、应激性疾病预防等方面,梳理老年患者在新型冠状病毒肺炎(简称新冠肺炎)临床治疗中的药学监护要点,以提高临床治愈率。
1 新冠肺炎老年患者危重因素分析
新型冠状病毒属于β 属冠状病毒,基因特征与严重急性呼吸综合征冠状病毒(SARSr-CoV)和中东呼吸综合征冠状病毒(MERSr-CoV)有明显区别,主要经呼吸道飞沫传播和密切接触传播,人群普遍易感。根据中国疾病预防控制中心的数据显示,确诊病例中,60 岁以上患者占31.2%,患高血压、糖尿病、心血管疾病和呼吸道传染性疾病的患者分别为12.8%,5.3%,4.2%,2.4%;粗病死率数据中,≥80 岁年龄组为14.8%;合并症患者的粗病死率显示,合并心血管疾病占10.5%,糖尿病占7.3% ,慢性呼吸道疾病占6.3% ,高血压占6.0%[4]。
结合新冠肺炎老年患者的流行病学特点及临床表现,分析老年人预后较差的危险因素主要有:1)老年患者多合并慢性阻塞性肺疾病(COPD)、支气管扩张症、哮喘等气道疾病,肺功能较差,气道及肺泡上皮细胞功能不全,SARS-CoV-2 感染时出现呼吸困难和/或低氧血症的概率更高,致呼吸衰竭、急性呼吸窘迫综合征的风险更高;2)诊疗方案(试行第六版)提及,部分患者出现肌红蛋白升高,部分危重患者肌钙蛋白升高。大部分存在心血管疾病基础的老年人心功能不全,低氧状态易导致心功能进一步受损;3)老年患者多脏器功能不全,如肝肾功能较青壮年低下,肠道功能较弱,易导致水电解质失衡、肝功能受损、凝血功能紊乱、菌群失衡(混合细菌感染风险增高),最终导致脓毒症、休克的出现。故目前报道的老年合并基础疾病患者预后较差,易进展为重症或危重症患者,为新冠肺炎的救治带来较大难度。
2 药学监护要点
2.1 严格把握适应证,避免不良药物相互作用
对于患有慢性基础疾病的老年患者,医生应详细了解既往病史、既往用药史及疾病控制情况。一方面,要做好基础疾病及其症状的有效控制,避免抗病毒治疗对基础疾病的进一步损伤;另一方面,药师应根据基础疾病的在用药物,给出合理选用药品及剂量的建议,规避不良合并用药,降低药物对脏器功能的损害程度。现行抗新型冠状病毒的治疗药物与较多老年人用药存在相互作用,需个体化调整基础疾病的治疗方案。新冠肺炎老年患者用药监护要点见表1。
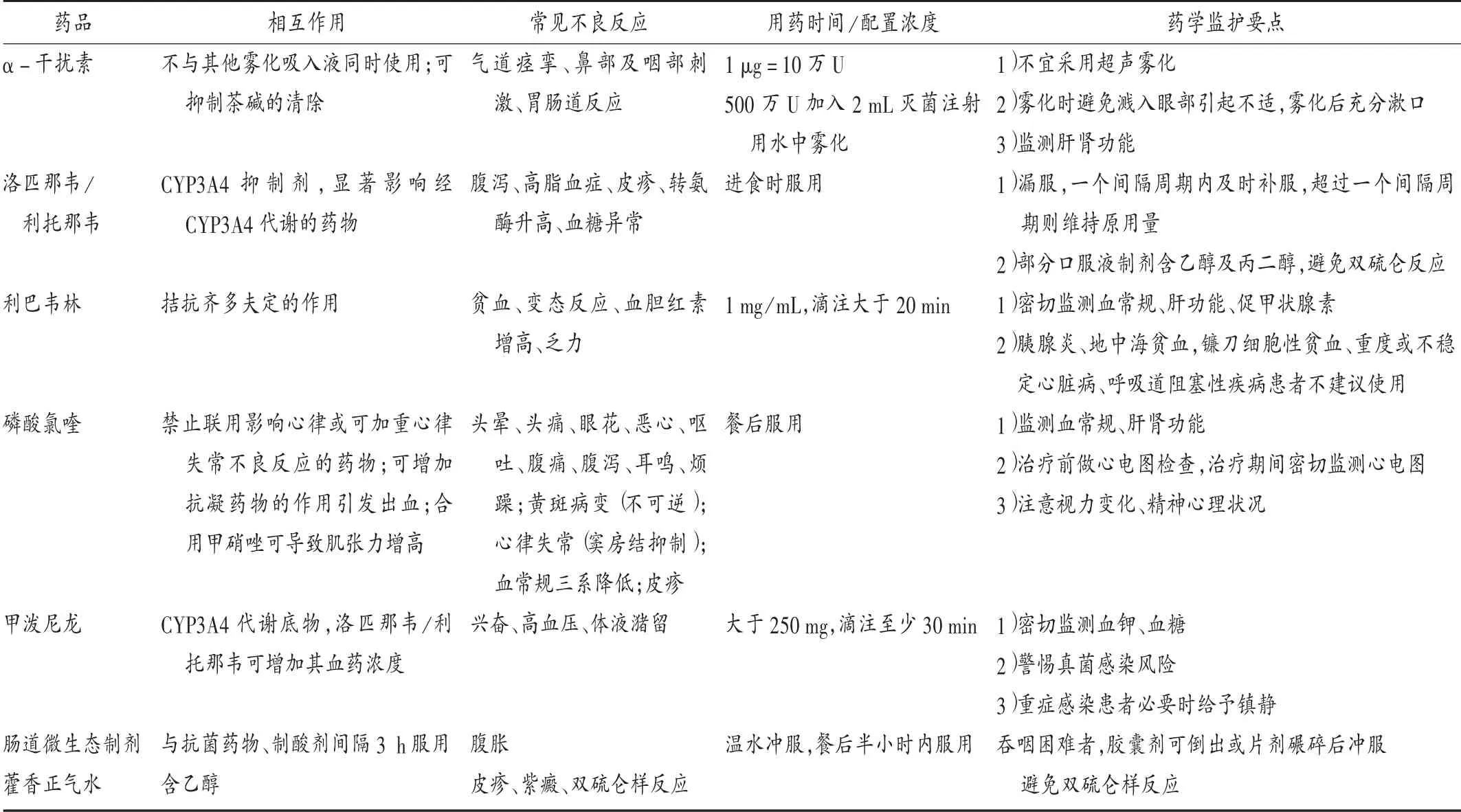
表1 新冠肺炎老年患者用药监护要点
2.2 加强合并症的药学监护
2.2.1 心血管疾病
高血压、心衰:使用糖皮质激素期间,应注意监测血压,同时应注意其体液潴留对血压的影响。诊疗方案(试行第六版)提及的连花清瘟胶囊、金花清感颗粒、防风通圣丸等中成药均含麻黄成分,服用期间也应密切监测血压。
心律失常或结构性心脏疾病:使用洛匹那韦/利托那韦可能导致PR 间期延长,合用维拉帕米时应警惕房室传导阻滞的发生;使用糖皮质激素期间,应密切监测血钾,防止低钾血症致心律失常;使用利巴韦林导致老年患者发生心脏病和心肌梗死恶化的风险更高,应避免使用;使用磷酸氯喹易引起窦房结抑制,导致心律失常、休克,严重时可发生阿-斯综合征而导致死亡,使用期间禁止使用喹诺酮类、大环内酯类、三唑类抗真菌药物等抗菌药物,以及多潘立酮、西沙比利等胃动力药物、以免QT 间期延长,导致尖端扭转性室速风险。高脂血症:使用洛匹那韦/利托那韦期间,因存在明显药物相互作用,可导致他汀类药物体内蓄积,发生肝功能损害、横纹肌溶解等他汀类不良反应的风险增加,故应治疗期间避免使用辛伐他丁、洛伐他汀、阿托伐他汀、瑞舒伐他汀,推荐使用普伐他汀或氟伐他汀。
房颤:使用洛匹那韦/利托那韦时,可致华法林代谢增加,抗凝疗效减弱;生脉注射液、参附注射液含人参、红参,可使抗凝药效减弱;洛匹那韦/利托那韦可抑制利伐沙班代谢,导致体内浓度增高;血必净注射液中含多种活血成分(红花、丹参),均可使出血不良反应风险增加。故建议治疗期间使用肝素制剂维持房颤患者的抗凝治疗,并密切监测凝血指标,若使用华法林,需增加INR 监测的频率,必要时结合华法林基因检测结果个体化给药。
2.1.2 呼吸道疾病
合并气道基础疾病的新冠肺炎老年患者治疗期间,气道用药调整及药学建议如下:1)若使用洛匹那韦/利托那韦,应停用含丙酸氟替卡松、沙美特罗的吸入制剂,因其可以增加丙酸氟替卡松、布地奈德、沙美特罗体内浓度,前者可导致全身性皮质类固醇效应,后者易使老年患者心血管不良反应发生风险增高。建议使用不含氟替卡松、沙美特罗制剂的吸入制剂或使用全身性糖皮质激素,地塞米松可能导致洛匹那韦/利托那韦浓度降低,故治疗期间推荐使用甲泼尼龙改善急性气道症状;2)老年患者使用利巴韦林极易引起呼吸困难、胸痛,不建议使用;3)α-干扰素(IFN-α)的雾化吸入属超说明书适应证用药,其注射剂辅料可能对气道造成刺激,雾化时应密切观察患者的气道反应,如有气急或气道痉挛,应立即停药,可给予支气管扩张剂或甲泼尼龙静脉制剂,缓解气道痉挛。
2.1.3 糖尿病
抗新型冠状病毒治疗推荐用药中,洛匹那韦/利托那韦、糖皮质激素以及可能使用的喹诺酮类抗菌药物等,易导致血糖异常(血糖升高或降低均有临床报道),老年人较青壮年更易发生。治疗期间应密切监测血糖,避免大剂量及长疗程使用,以免造成类固醇性糖尿病,必要时可给予胰岛素控制血糖。
2.1.4 癫痫
使用拉莫三嗪、丙戊酸钠抗癫痫治疗的老年患者,使用洛匹那韦/利托那韦时,可能导致抗癫痫效果减弱,癫痫控制不佳;合用苯妥英、卡马西平可使洛匹那韦/利托那韦体内药物浓度降低。治疗期间建议换用其他抗癫痫药物,如左乙拉西坦等。
2.2 用法用量适宜,避免体内蓄积
2.2.1 老年患者药物体内代谢的主要影响因素
1)胃酸分泌减少,胃液pH 升高,胃肠蠕动减慢,小肠吸收面积减少,可不同程度地影响药物吸收;局部血液循环较差,对于皮下、肌肉注射等吸收减慢,因此新冠肺炎急症、重症患者宜采用静脉给药。2)体脂比例增高,影响脂溶性、水溶性药物体内分布,同时老年人血浆白蛋白较低,对于高蛋白结合率药物易造成体内蓄积。3)肝细胞数减少,肝血流量减少,对经肝脏代谢的药物产生影响。4)肾血流量、肾小球滤过率较青壮年减少,使得主要经肾脏排泄的药物消除减少,造成药物蓄积[5]。
2.2.2 药物用法用量
鉴于上述原因,在对新冠肺炎老年患者的治疗中,应严格掌握适应证,选择适宜的剂型,给药剂量应尽可能结合肝肾功能个体化,必要时开展治疗药物监测(TDM)。新冠肺炎老年患者治疗药物的用法用量见表2。

表2 新冠肺炎老年患者及肝肾功能不全患者治疗药物用法用量
2.3 营养支持,维持肠道菌群平衡
2.3.1 筛查营养风险
感染应激时的高分解代谢可造成糖、脂肪、蛋白质等物质的大量消耗,对于重症、长期卧床、合并多种基础疾病的老年患者,应及时评估其全身营养状况,可使用营养风险筛查2002(NRS2002)评分量表进行营养风险筛查,根据个体化指标维持其基本营养需求[3,6]。
2.3.2 纠正营养不良
老年患者易因病理应激或长期营养不良发生低蛋白血症,导致血浆白蛋白降低,对于血浆蛋白结合率大于80% 的药物,游离药物浓度可能会明显增加,导致药物蓄积中毒。必要时可通过监测血药浓度来调整剂量,或换用血浆蛋白结合率低的药物,同时积极补充白蛋白,降低其对药物体内蓄积的影响。
2.3.3 维持肠道菌群
肠道不但参与营养物质分解及代谢过程,还含有体内最大的淋巴组织,因此维持肠道菌群平衡,在维持人体免疫系统稳态过程中具有重要作用。新冠肺炎治疗中,对于肠道功能较弱的老年患者,建议常规给予肠道微生态制剂,对于保护性免疫应答、预防继发细菌感染可发挥重要作用,同时还可缓解洛匹那韦/利托那韦等药物引起的腹泻、腹胀症状[7]。
2.4 重视应激(相关)性疾病的预防
2.4.1 应激性溃疡
在应激性溃疡的风险评估中,多个指南将机械通气超过48 h 及凝血机制障碍、严重颅脑脊髓损伤、严重烧伤作为严重危险因素,符合1 项即可使用药物预防;消化道出血史、多发性创伤、复杂手术、肝肾功能衰竭、灌注不足等推荐程度不同;合并使用糖皮质激素或非甾体抗炎药、ICU 住院超过1 周、大便隐血阳性等均为潜在危险因素,符合2 项以上即可使用药物预防;另外,高龄、禁食或肠外营养、心理应激状态等均为重要评估指标被提及。因此,对于存在高危风险的新冠肺炎老年患者,推荐使用质子泵抑制剂(PPI)、H2 受体拮抗剂(H2RA)、硫糖铝(1 次/日)预防应激性溃疡,有条件者应及早启动肠内营养,及早停药,避免过度预防用药带来的不良影响[8]。
2.4.2 静脉血栓事件
新冠肺炎的治疗期间,对于重症、长期卧床、合并凝血功能异常的老年患者,需及时评估静脉血栓栓塞(VTE)风险,如适用于住院患者的Padua 评分、肿瘤患者的Caprini 评分。对于存在VTE 高危风险患者Padua≥4 分或Caprini≥3 分,在排除抗凝禁忌证的情况下,推荐使用低分子肝素制剂(皮下注射,1 次/日)预防VTE。抗凝预防期间应监测血小板计数,警惕肝素诱导的血小板减少症发生;对于肾功能不全、肥胖等特殊患者,有条件的可测定凝血因子Xa,调整给药剂量[9]。
2.4.3 应激性心理精神障碍
对于存在焦虑恐惧情绪的老年患者,除加强心理疏导外,必要时可短期给予抗抑郁药、抗焦虑药,以改善心理精神状态,有助于原发疾病的治疗[10]。但大部分抗抑郁、抗焦虑药物均与洛匹那韦/利托那韦、甲泼尼龙等药物存在明显的相互作用,易导致前者药浓度升高,老年患者推荐唑吡坦(5 ~10 mg 睡前服用)或氟哌噻吨美利曲辛(1 片/日,早晨口服)。此外,重症患者常用的苯二氮卓类镇静药物若咪达唑仑等与洛匹那韦/利托那韦合用,可导致前者血药浓度升高,出现过度镇静和呼吸抑制,故镇静剂量的确定需根据及时评估个体化。
3 结语
在新冠肺炎老年患者的药物治疗期间,药学监护应加强对血压、心率、血糖、凝血功能、水电解质、肝肾功能等指标的监测和综合评估,及时给出药物治疗的调整建议,避免不合理药物联用,并开展个体化治疗药物监测,协助联用方案及药物剂量的确定。同时,还需及时评估老年患者的营养状态,加强营养支持,把握应激(相关)性疾病的预防用药指征。通过这些合理、有效的药学监护,可以有效提高新冠肺炎老年患者的临床治愈率。
