两种评分预测结直肠癌患者术后并发症风险的研究
2020-03-11邢学忠王海军曲世宁黄初林王浩袁振南张昊杨全会
邢学忠 王海军 曲世宁 黄初林 王浩 袁振南 张昊 杨全会
中国结直肠癌的发病率和死亡率均呈缓慢上升态势。据报道2015年发病率为376/10万,死亡率为191/10万[1]。无论对于各期结肠癌还是直肠癌,手术治疗仍是主要的治疗手段[2]。有研究表明,对于结直肠癌肝转移,包括手术在内综合治疗的术后5年生存率可达40%~50%[3]。
因此,对于结直肠癌,围术期的风险评估尤为重要。年龄、美国麻醉学分级和手术方式是早期的风险预测因素[4]。有报道认为包括术前和术中多个变量的结直肠-生理和手术危险度评分(colorectal physiological and operative severity score for the enumeration of mortality and morbidity,CR-POSSUM)可以较好地预测结直肠癌住院和术后30天的死亡风险[5]。此外,另一个使用结直肠手术患者术中变量的外科Apgar评分(surgical apgar score,SAS)的研究也报道可以较好的预测结直肠癌术后严重并发症的风险[6]。
目前采用SAS评分预测结直肠癌术后严重并发症风险的研究较少,为此,我们总结重症医学科收治的结直肠癌患者资料,验证SAS评分和CR-POSSUM评分。
资料与方法
一、一般资料
回顾分析2017年9月~2018年9月间中国医学科学院肿瘤医院重症医学科(intensive care unit,ICU)收治的接受结直肠手术的患者。入组177例。男性112例,女性65例,平均年龄(69.86±10.30)岁。全组无并发症78例,轻微并发症31例,严重并发症68例。入组标准为接受结直肠外科手术,术后转入ICU接受监护治疗的患者。排除标准为临床资料不完整的患者。回顾计算每例患者的SAS评分和CR-POSSUM评分。根据患者术后并发症的发生情况分为严重并发症(major complication)组和无或轻微并发症组(no or minor complication)。严重并发症定义为Clavien-Dindo分级Ⅲ级以上的并发症[7]。Ⅰ级是指切口感染,经床旁换药即可好转。Ⅱ级是指需要抗菌药物治疗的炎症,如肺炎、泌尿系感染等。Ⅲ级是指在局麻或全麻下处理的并发症,如术后出血的再次开腹手术止血,或腹腔感染的引流等。Ⅳ级是指出现器官功能衰竭,如呼吸衰竭、肾功能不全等。Ⅴ级是指死亡。术后并发症是指术后28天内出现的并发症。
二、评分标准
SAS评分的计算参照文献[6],根据术中出血量、最慢心率和最低平均动脉压,计算患者三项的总分。分值0~10,得分越低,术后发生并发症的风险越高。
CR-POSSUM的计算包括10个变量,包括生理学评分和手术危险度评分。生理学评分包括年龄、有无心力衰竭、术前收缩压、术前脉搏、术前血尿素水平和术前血红蛋白水平,总分23分。手术危险度评分包括手术危险度、腹膜有无种植、手术急迫性和肿瘤分期,总分22分。CR-POSSUM分值范围10~45,得分越高,术后并发症风险越高[5]。
三、统计学分析
采用SPSS16.0统计软件。计量资料以均数±标准差表示,计数资料采用例数(百分比)表示。计量资料的比较采用t检验,计数资料的比较采用卡方检验。采用单因素和多因素logistic回归方法分析并发症发生的危险因素。P<0.05定义为差异有统计学意义。
结 果
一、并发症情况
31例轻微并发症均为Ⅱ级并发症,包括低容量5例,心律失常5例,急性冠脉综合征1例,心功能不全4例,肺部感染2例,腹腔感染7例,谵妄2例,血流感染1例,短暂脑缺血1例,胸腔积液2例,术后渗血1例。68例严重并发症患者中,Ⅲ级并发症6例,包括5例腹腔感染和1例腹腔出血止血术后。Ⅳ级并发症62例,包括呼吸机支持50例,急性肾损伤6例,感染性休克3例,心源性休克3例。全组无死亡病例。
二、评分结果
SAS评分 2~10,中位值 8分。CR-POSSUM评分12~22,中位16分。
SAS评分和CR-POSSUM评分根据中位数分别分为低分组和高分组。SAS评分低分组为1~8,高分组为9~10。CR-POSSUM评分低分组为12~16,高分组为 17~22。
三、单因素和多因素分析
单因素分析发现:术中SAS评分和CRPOSSUM评分均不能预测术后严重并发症的发生(表1)。
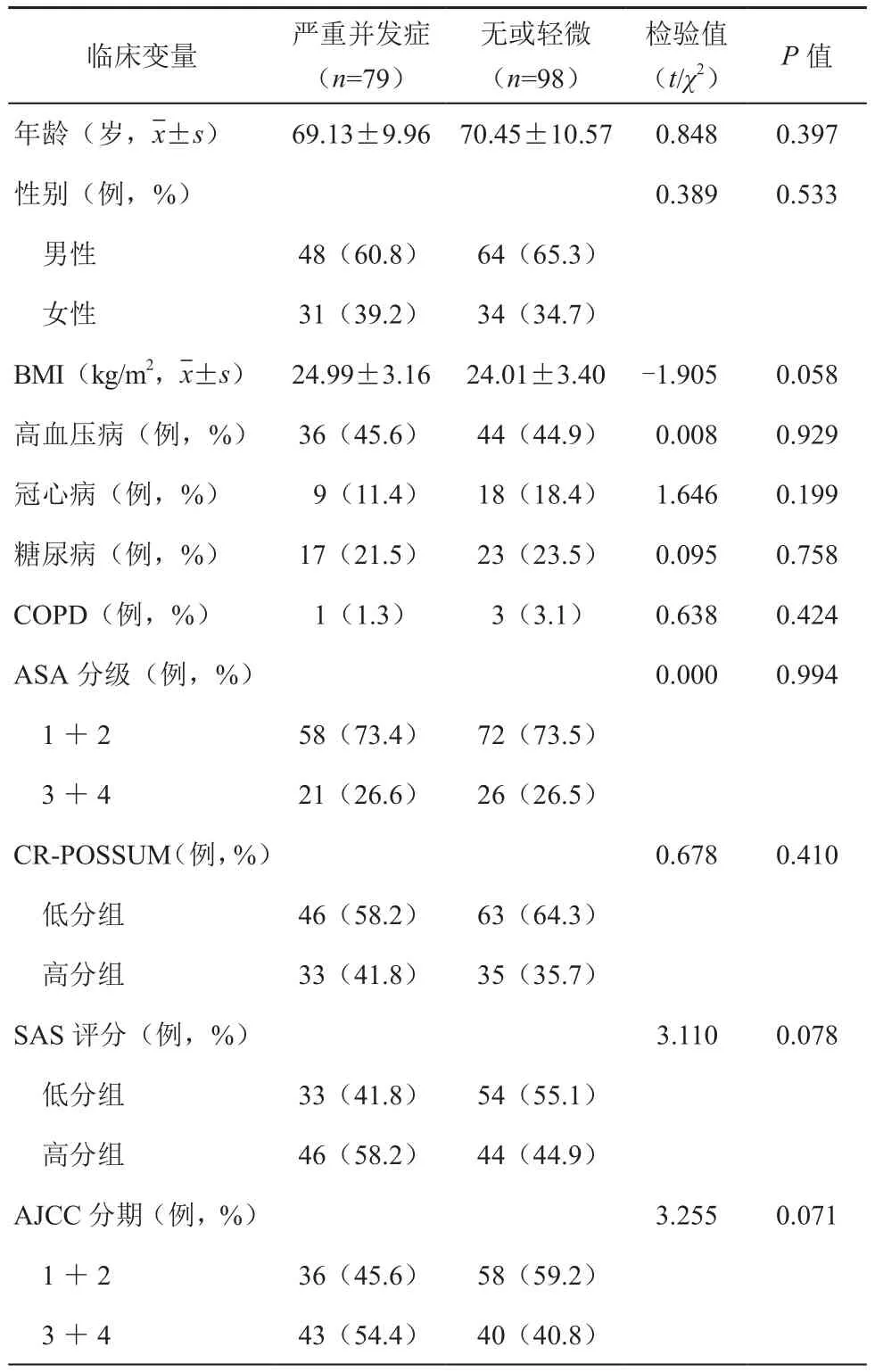
表1 术后严重并发症发生的单因素分析
下一步,我们根据患者术后是否发生并发症分为无并发症组和有并发症组。
单因素分析发现:仅术中SAS评分可预测术后并发症的发生(χ2=6.127,P=0.013),而CR-POSSUM评分等因素均不能预测术后并发症发生。虽然差异没有统计学意义,但是肿瘤分期与并发症的发生有一种趋势,即分期越晚,术后发生并发症的风险越高(表2)。因为仅术中SAS评分可预测并发症的发生,没有进行多因素分析。
四、ROC分析
ROC分析发现术中SAS评分预测患者结直肠癌术后发生并发症的AUROC为0.605±0.043(95%可信区间:0.521~0.689,P=0.017)。取截尾值为9时,术中SAS评分预测患者结直肠术后发生严重并发症的敏感性58.8%和特异性60.0%,见图1。
讨 论
Tekkis等[5]于 2004年通过对 6 883例结直肠手术患者的分析,发现CR-POSSUM评分能够准确地预测结直肠术后的死亡风险。Baré等[8]对2 749例患者进行了验证,发现CR-POSSUM评分能够较好地预测住院病死率和30天病死率。本组患者没有死亡病例,因此未能对病死率进行验证。尽管文献报道CR-POSSUM评分能较好地预测结直肠癌术后的死亡风险,但是本研究发现:CRPOSSUM评分不能预测术后并发症或严重并发症的发生。对于CR-POSSUM评分用于结直肠癌术后病死率的预测,因为本组样本量偏小,还需要进一步研究。
SAS评分是Gawande等[6]根据303例结肠切除术后患者的资料推导而出,并在102例结肠切除术和767例普通外科手术的患者中进行验证,结果发现SAS评分能较好地预测术后严重并发症或死亡的风险。其后Regenbogen等[9]通过对795例患者的研究发现:术中SAS评分不仅能预测结肠切除术后住院期间的并发症发生,而且能预测出院后并发症发生的风险。结合文献和我们的经验,我们认为术中SAS评分对于结肠切除术后并发症风险的预测具有一定的价值。
尽管如此,我们通过ROC曲线分析发现:术中SAS评分对于结肠切除术后并发症风险的预测能力仅为中等,曲线下面积仅为0.6。Cihoric等[10]应用术中SAS对355例急诊腹部外科手术进行验证研究发现,曲线下面积仅为0.62,认为术中SAS评分还不是目前标准的预测工具。
影响结直肠癌术后并发症的发生不仅包括术前患者的一般情况,术中病变的情况,还包括其他治疗措施。近年来杜克大学报道的结肠癌快速康复措施如术前进水,术前应用低分子肝素,术中目标靶向的液体疗法,术后早期下床和多模式镇痛等,可以缩短住院时间、降低泌尿系感染并发症,降低再转入率等[11]。Nelson等[12]报道应用快速康复措施后,结肠癌患者术后的并发症发生率下降。也就是说,结肠癌术后并发症的发生与术前、术中和术后的管理都有关联,这也解释了单纯术前或术中变量预测结肠癌术后并发症发生风险的局限性。
本研究的局限性在于,首先这是一个单中心研究,样本量偏小。其次,本研究在ICU进行,患者的病情严重程度高于普通病房,因此研究结果可能不能外推于普通病房。
综上,我们认为术中SAS评分与结直肠患者术后并发症的发生相关,但是预测能力中等,需要配合其他工具共同使用。
