呼吸训练治疗帕金森病吞咽障碍的疗效
2020-03-05张肖项洁吴婷王薇薇
张肖,项洁,吴婷,王薇薇
(1.徐州医科大学研究生学院,江苏 徐州221004; 2.徐州医科大学附属医院康复科,江苏 徐州221004)
帕金森病(Parkinson′s disease,PD)是一种常见于中老年的慢性进展性神经系统疾病。吞咽障碍在PD患者中较为常见,在疾病早期有亚临床吞咽障碍表现[1-2]。吞咽障碍可引起营养不良、肺部感染、误吸等临床并发症,其中肺部感染是PD患者死亡的常见原因。另外,吞咽障碍也给PD患者的社交活动、心理健康带来了不利影响[3-4]。PD患者吞咽障碍的因素较多,如吞咽肌群不协调、口咽部感觉障碍、吞咽-呼吸间协调性降低、认知障碍等。吞咽-呼吸间协调性影响PD患者吞咽动作的安全。PD患者常有肺功能和呼吸功能减退且在疾病早期即可检测到,主要表现为限制性通气功能障碍、阻塞性通气功能障碍以及由于咳嗽反射的敏感性降低引起的气道保护能力减弱。PD患者呼吸功能减退也会影响PD患者吞咽-呼吸间的协调性,增加误吸发生的风险。呼吸与吞咽联系密切,PD患者呼吸功能减退与吞咽障碍并存,并且在PD患者中有关通过提高呼吸功能改善吞咽功能的研究较少。本研究主要观察呼吸训练对PD患者吞咽功能的影响,现报道如下。
1 资料与方法
1.1一般资料 选取2017年12月至2019年2月在徐州医科大学附属医院神经内科住院及门诊的PD吞咽障碍患者50例,年龄40~78岁,平均(64±13)岁;病程2~9年,平均(4.9±2.5)年;Hoehn-Yahr分期2~4期,平均(3.2±1.1)期。上述患者按治疗方法不同分为呼吸训练组和对照组,各25例。两组患者性别、年龄、病程及Hoehn-Yahr分期比较差异无统计学意义(P>0.05),具有可比性,见表1。本研究获得徐州医科大学附属医院伦理委员会批准(XYFY2018-KL094)。
1.2纳入与排除标准 纳入标准:①符合2016中国帕金森病诊断标准[5],且Hoehn-Yahr分期为Ⅱ~
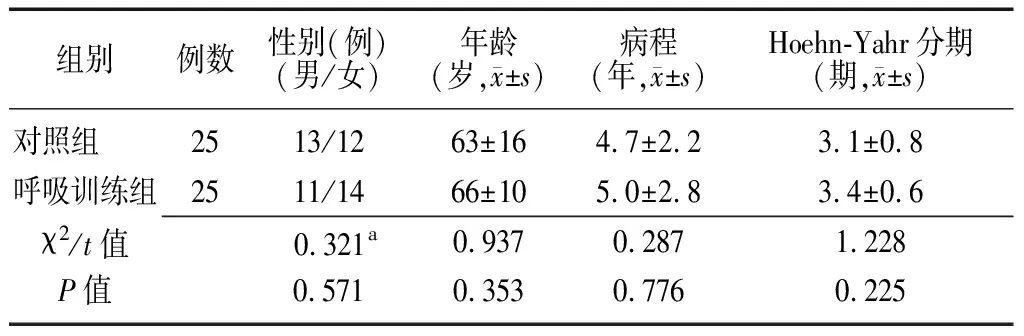
表1 两组PD吞咽障碍患者一般资料的比较
PD:帕金森病;对照组:常规药物治疗+饮食指导;呼吸训练组:常规药物治疗+饮食指导+呼吸训练;a为χ2值,余为t值
Ⅳ期[6];②有吞咽障碍主诉或他诉,并经吞咽障碍初筛为阳性患者;③经洼田饮水试验证实可疑及吞咽障碍的患者[7];④经吞咽造影证实有吞咽障碍;⑤神志清醒,依从性好,能配合呼吸功能的评估及训练[7];⑥患者均签署了知情同意书。排除标准:①严重认知功能障碍、精神障碍者;②严重运动功能障碍不能配合康复训练者;③合并严重心、肝肾疾病或恶病质患者。
1.3方法 两组患者维持原有抗PD药物剂量口服,给予饮食指导,呼吸训练组在此基础上给予呼吸训练,每次20 min,每日3次,共4周。饮食指导:嘱患者避免进食干燥、坚硬、颗粒状的食物;饮食环境安静,避免说笑;饮食时进口量不宜过多,多次吞咽。呼吸训练:给予吹口琴训练,整个吹口琴过程中呼与吸的时间比维持在(1.5~2)∶1,每次训练20 min。
1.4吞咽功能评定
1.4.1洼田饮水试验 准备30 mL温开水,观察患者饮水情况,根据患者饮水时间和呛咳发生情况分为Ⅰ~Ⅴ级,Ⅰ级:1分,5 s内一口喝完,无噎呛;Ⅱ级:2分,两次以上喝完,无噎呛;Ⅲ级:3分,一次喝完有噎呛;Ⅳ级:4分,两次以上喝完有噎呛;Ⅴ级:5分,常常呛住,难以全部咽完;本试验级数越高表示吞咽功能越差[8]。临床疗效评估标准:洼田饮水试验分级无变化,为无效;洼田饮水试验降低1级,为有效;洼田饮水试验降低2级以上,为显效;洼田饮水试验达到Ⅰ级,为治愈[8]。 总有效率=(治愈例数+显效例数+有效例数)/总例数×100%。
1.4.2吞咽造影评估 所有患者均进行吞咽造影检查(video fluoroscopy study,VFSS),该检查将误吸的判断分为1~8分[9-10],具体如下:1分,食物未进入气道;2分,食物进入气道,存留在声带以上,并被清除出气道;3分,食物进入气道,存留在声带以上,未被清除出气道;4分,食物进入气道,附着在声带,并被清除出气道;5分,食物进入气道,附着在声带,未被清除出气道进入声带下;6分,食物进入达气道声带以下但可被清除气道或清除入喉部;7分,食物进入达气道声带以下,虽用力亦不能清除气管;8分,食物进入达气道声带以下,无用力清除表现。评分越高表示吞咽功能越差。
1.4.3呼吸功能测定 采用便携式呼吸功能测定仪(A724171174,深圳市凯瑞康信息技术有限公司)对患者治疗前后行呼吸功能检测,嘱患者坐于检查椅上,平静呼吸后,让患者先深吸一口气,然后对着滤嘴进行用力呼气并坚持3 s,测定并记录患者第一秒用力呼气量(forced expiratory volume in the first second,FEV1)、用力肺活量(forced vital capacity,FVC)、呼气流量峰值(peak expiratory flow,PEF)等[9]。
2 结 果
2.1两组患者临床疗效比较 治疗4周后,经洼田饮水试验临床疗效评估,呼吸训练组总有效率为88.0%(22/25),对照组为0,呼吸训练组临床疗效优于对照组(Z=5.936,P<0.01),见表2。
表2 两组PD吞咽障碍患者治疗后临床疗效比较 (例)
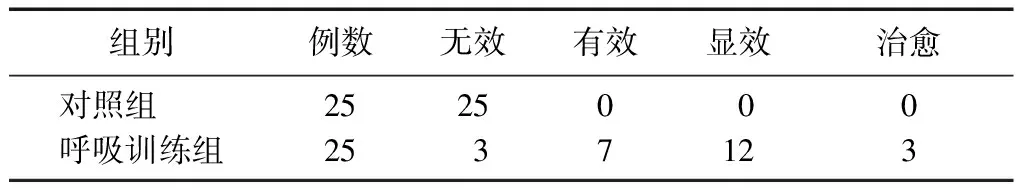
组别例数无效有效显效治愈对照组 2525000呼吸训练组2537123
PD:帕金森病;对照组:常规药物治疗+饮食指导;呼吸训练组:常规药物治疗+饮食指导+呼吸训练
2.2两组患者治疗前后吞咽功能指标比较 两组患者洼田饮水试验和VFSS评分经重复测量方差分析显示均存在组间和时点间交互作用(P<0.001),需逐一分析时间和干预因素对呼吸功能和吞咽功能的单独效应,治疗前,两组患者洼田饮水试验评分和VFSS评分比较差异无统计学意义(F=2.236,P=0.148;F=3.102,P=0.091)。治疗4周后,呼吸训练组患者洼田饮水试验评分和VFSS评分低于治疗前(F=80.926,P<0.001;F=114.202,P<0.001),对照组洼田饮水试验评分和VFSS评分均高于治疗前(F=11.294,P=0.003;F=27.000,P<0.001);治疗4周后,呼吸训练组患者洼田饮水试验评分和VFSS评分低于对照组(F=42.998,P<0.001;F=32.927,P<0.001)。见表3。
表3 两组PD吞咽障碍患者治疗前后吞咽功能指标比较 (分,
PD:帕金森病;VFSS:吞咽造影检查;对照组:常规药物治疗+饮食指导;呼吸训练组:常规药物治疗+饮食指导+呼吸训练
2.3两组患者治疗前后呼吸功能指标比较 两组患者FEV1、FVC、PEF评分经重复测量方差分析显示均存在组间和时点间交互作用(P<0.001),需逐一分析时间和干预因素对呼吸功能和吞咽功能的单独效应,治疗前,两组患者FEV1、FVC、PEF比较差异无统计学意义(F=4.013,P=0.057;F=4.007,P=0.057;F=0.870,P=0.360)。治疗4周后,呼吸训练组患者FEV1、FVC、PEF较治疗前显著提高(F=4.594,P=0.042;F=21.532,P<0.001;F=47.415,P<0.001);对照组患者FEV1、FVC、PEF均低于治疗前(F=12.068,P=0.002;F=20.686,P<0.001;F=15.260,P=0.001);治疗4周后,呼吸训练组FEV1、FVC、PEF高于对照组(F=5.775,P=0.024;F=7.270,P=0.013;F=6.694,P=0.016)。见表4。

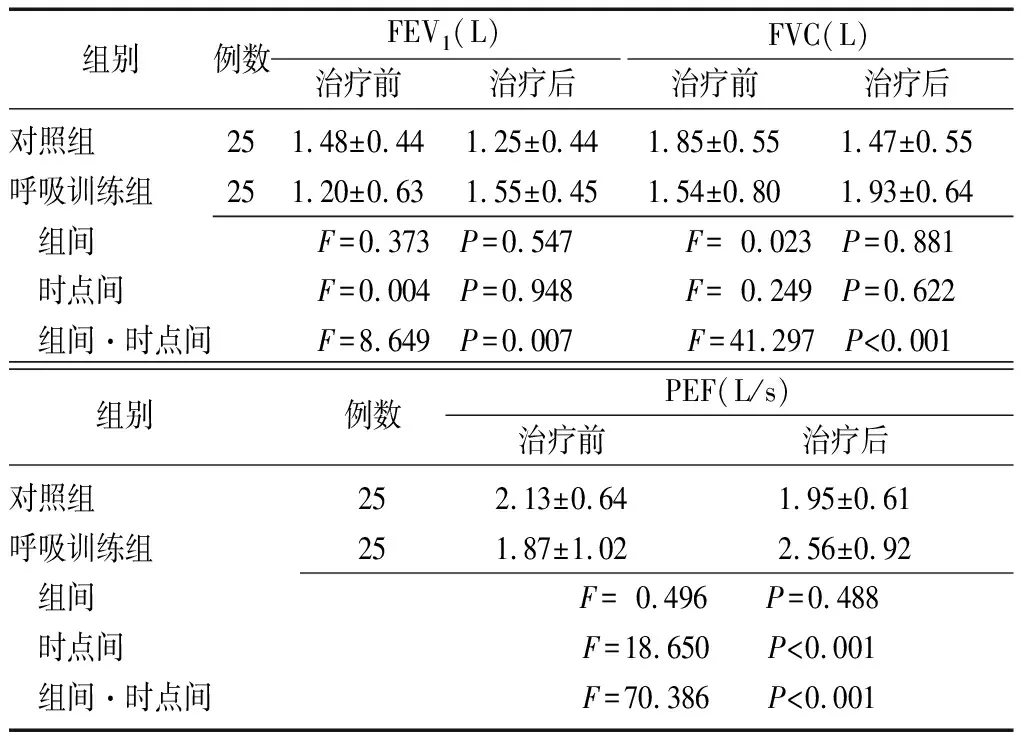
组别例数FEV1(L)治疗前治疗后FVC(L)治疗前治疗后对照组251.48±0.441.25±0.441.85±0.551.47±0.55呼吸训练组251.20±0.631.55±0.451.54±0.801.93±0.64 组间F=0.373 P=0.547F=0.023 P=0.881 时点间F=0.004 P=0.948F=0.249 P=0.622 组间·时点间F=8.649 P=0.007F=41.297 P<0.001组别 例数PEF(L/s)治疗前治疗后对照组252.13±0.641.95±0.61呼吸训练组251.87±1.022.56±0.92 组间F=0.496 P=0.488 时点间F=18.650 P<0.001 组间·时点间F=70.386 P<0.001
PD:帕金森病;FEV1:第一秒用力呼气量;FVC:用力肺活量;PEF:呼气流量峰值;对照组:常规药物治疗+饮食指导;呼吸训练组:常规药物治疗+饮食指导+呼吸训练
3 讨 论
PD患者通常在疾病早期即有亚临床吞咽障碍表现,吞咽困难可发生于吞咽的各个时期,以口腔期和咽期居多[10-11]。口角流涎、吞咽零碎不连续、口唇包裹不好、舌卷动延迟等均是PD患者口腔期吞咽障碍的表现[12-13]。PD患者咽期吞咽障碍常表现为吞咽启动延迟、会厌谷和梨状隐窝食物残留、喉渗漏和误吸。此外,部分PD患者有食管蠕动缓慢、出现第三蠕动波、胃食管的反流等异常食管运动。呼吸与吞咽间的协调性降低在PD患者吞咽障碍中发挥重要作用。
人体的呼吸中枢和吞咽中枢都定位在延髓,正常情况下,吞咽动作的顺利完成需要呼吸和吞咽两者的协调配合。健康成年人在吞咽时气流会突然变少,导致短时间的呼吸中断,呼吸暂停的持续时间与食团体积的大小以及吞咽动作是否由自己引发有关。正常吞咽动作结束后是呼气,即呼气-吞咽-呼气,而PD患者吞咽-呼吸模式为吸气-吞咽-吸气,异常的吞咽呼吸模式容易使食物进入气道,导致吞咽障碍的发生[14]。此外,肺功能的降低也会影响呼吸和吞咽间的协调性。
与正常人以及无吞咽障碍的PD患者相比,PD吞咽功能障碍患者的FEV1、FVC、PEF均会显著降低。VFSS检查和肺功能测定发现,吞咽障碍PD患者的吞咽困难、肺功能异常和渗漏-误吸三者密切相关[15-16]。肺功能降低不仅会增加误吸的风险,而且会影响呼吸和吞咽间的协调性。PD患者若在肺活量低时吞咽,吞咽后吸气次数会更多[17]。肺活量的高低影响吞咽时声门下压力产生[18-19]。若吞咽时声门下压力大,食物就不易掉入气管,可减少误吸的发生。另外,PEF是咳嗽动作产生的一个重要因素,咳嗽有利于清除呼吸道异物及分泌物。
基于以上研究,本研究对50例PD吞咽障碍患者给予呼吸训练,提高了PD患者的呼吸功能,这与以往研究一致[20]。此外,洼田饮水试验评分及VFSS 评分均低于治疗前,证明PD患者吞咽功能得到了改善,这与PD患者呼吸功能的改善有关。
本研究中PD患者的呼吸训练是通过吹口琴的方式来完成的。口琴训练(类似缩唇呼吸)按照呼吸比进行,可改善PD患者异常的呼吸节律,有利于正常吞咽-呼吸模式的建立。通过口琴训练,PD吞咽障碍患者掌握了呼吸控制的方法,并能通过运用有效的呼吸模式使胸腔在吸气时扩大,呼气时缩小,促进胸腔的运动,使呼吸和吞咽间的协调性以及通气功能均得到提高。此外,PD患者通过进行呼吸功能训练,使呼吸肌肌肉的强度得以提高,增强了患者自主咳嗽的力量,有利于呼吸道异物以及分泌物的清除。本研究中呼吸训练组PD患者吞咽功能的改善可能与PD患者口唇部肌肉力量增强有关。
本试验以口琴为呼吸训练的工具,吹口琴可使PD患者沉浸在欢乐的旋律中,起到了音乐疗法的作用,这也提高了PD患者的依从性。此外,PD吞咽功能障碍患者更容易出现抑郁、焦虑、恐惧等情感症状,音乐能通过调整人的心理变化改善情绪,有效缓解焦虑的症状,也能通过提高情绪的稳定性来避免各种应激状态对人体的损伤[21]。
本研究结果显示,治疗后4周对照组呼吸功能和吞咽功能均较治疗前降低,再次表明PD是一个进展性的疾病,PD患者的吞咽功能和呼吸功能会随着疾病的进展逐渐降低。因此,应早期给予评估、早期给予康复指导,早期实施个性化的综合治疗方案,以减少并发症的发生,从而提高患者的生活质量。
综上所述,呼吸训练通过提高PD患者呼吸功能来改善PD患者的吞咽功能。此外,呼吸训练简单易行,为PD患者院外吞咽管理提供了一个方案,减轻了患者及医院的经济负担。有关呼吸训练对PD患者吞咽功能影响的长期疗效需要进一步随访,其作用机制也有待进一步探讨。
