方体定向置管联合核磁共振弥散张量成像微创血肿清除术治疗内囊血肿的临床研究
2020-03-03李卫华刘津英胡新华王治瑜刘进香席刚明
李卫华,刘津英,胡新华,王治瑜,刘进香,席刚明
方体定向置管技术微创治疗是目前国内应用较为完善的一种脑出血微创治疗技术,头部核磁共振弥散张量成像(diffusion tensor imaging,DTI)对白质、灰质及白质纤维的走行有很好的成像效果。如能利用二者优势实现高血压脑出血的精准治疗,将具有极高的临床意义。本研究即以方体定向置管技术为基础,联合DTI 成像技术精确定位穿刺路径指导微创治疗脑出血,优化方体定向置管微创治疗技术,提高患者生存和生活质量。
1 资料与方法
1.1 一般资料
选择2013 年1 月至2015 年12 月我科收治的脑出血患者90例,随机分为3组(内科保守组、单纯微创组、联合微创组),每组30 例。所有患者均符合2015 中国脑出血诊疗指导规范诊断要点中脑出血诊断标准。3组的性别、年龄、出血量、出血分布、改良美国国立卫生院脑卒中量表(modified National Institutes of Health Stroke Scale,mNIHSS)评分差异无统计学意义(P>0.05),具有可比性,见表1。

表1 3组一般情况比较
纳入标准:自发性高血压性脑出血患者;血肿位于基底节区内囊外侧并影响到内囊后肢;出血量18~50 mL;发病时间12~24 h;治疗干预前患者意识清醒、病情稳定;瘫痪侧肢体肌力<3级:住院期间没有严重的并发症。
排除标准:非高血压性脑出血;患肢肌力≥3级:患者住院期间有严重并发症如肺部感染、消化道出血和颅内感染。
剔除病例标准:受试者依从性差,影响疗效或安全性判定者。
脱落病例标准:所有合格入选者均有权随时退出临床试验。只要未完成临床试验全疗程的观察,均为脱落病例,并对其进行意向性治疗分析。
中止临床试验的标准:出现严重不良反应;患者要求退出。
所有患者及家属自愿接受此项研究并签署知情同意书;遵循赫尔辛基宣言有关临床试验研究的伦理规定;由专门培训过的医生进行评定。
1.2 方法
1.2.1 治疗方法 内科保守组:单纯内科保守治疗,采取镇静、调压、止血、对症、维持生命体征稳定等综合治疗。单纯微创组:按大连医科大学孙树杰教授的方法进行方体定向置管技术,根据常规CT检查结果对患者实施方形体定位,在镇静+局麻后置管抽吸液化引流;同时进行内科治疗。联合微创组:采用DTI 精确定位穿刺路径,对患者实施方体定向,其他治疗同单纯微创组。随访2个月。
1.2.2 DTI 入院时及术后第5天进行DTI检查,自旋回波序列T1或T2加权像作为解剖背景图像。DTI扫描参数如下:DW-EPI,TR为8 000 ms,TE为Minmum,磁场敏感梯度b 为0 s/mm2和1 000 s/mm2,15 个弥散方向,矩阵128×128,单次激发,视野24 cm×24 cm,层厚3~5 mm,层间距0~1 mm。
1.2.3 方体定向联合DTI精确定位置管微创血肿清除治疗 准确测量并根据患者头部CT、DTI影像上提供的脑内血肿、锥体束三维数据,计算出血肿容积,形成血肿、锥体束立体形态图,以出血量最多、血肿最接近颅骨的CT 层面为穿刺点,结合DTI 成像,以避开皮质脊髓束、大动脉和主要功能区为原则,确立靶点及其入颅径路;用“头部立体画线法”将上述三维数据以坐标的形式画在患者头部;定向颅内置管,向颅内导入圆钝头、多侧孔软性脑内血肿吸引管至靶点,进行非阻力化缓慢抽吸清除脑内血肿,术毕留该管作术后脑血肿腔内引流管。第1次清除血肿量的30%后,将2~5 万U尿激酶溶于生理盐水注入病灶,夹闭引流管2 h后开放引流,循环冲洗至冲洗液呈淡红色后停止。术后复查CT,根据血肿排出量及复查CT结果决定冲洗次数和引流时间,观察患者意识状态及肢体活动等变化,至残血引出90%以上拔除引流管,局部缝合并无菌加压包扎。
1.2.4 观察指标 ①术后5 d,比较治疗后各组血肿大小。②出血侧内囊锥体束(pyramidal tract,PT)的FA值测定:入院时及术后第5天进行DTI检查,通过纤维束追踪软件进行平均微小各向异性值(fractional anisotropy,FA)值测量(张量模块函数工具,版本3.1.22,美国威斯康星密尔沃基通用电器医疗公司生产),评估感兴趣区(region of interest,ROI)FA值,标准的ROI 大小包含PT 通路,设置在10~15 三维像素之间。测定各组出血侧内囊PT 的FA 值,患者健侧大脑半球内囊PT的FA值作为正常对照值。③神经功能评分:分别于入院时、术后第5天和第56天采用mNIHSS进行评分。④生活自理能力评分:于术后第56天采用改良Barthel 指数(modified barthel index,mBI)进行评分。分为5级,I级:90~100 分,自理;II级:75~90 分,轻度功能缺陷;Ш级:50~75分,中度功能缺陷;IV级:25~45 分,严重功能缺陷;V 级:0~20 分,极严重功能缺陷。
1.3 统计学处理
采用SPSS 19.0 软件处理数据。符合正态分布以及方差齐性的计量资料以(x±s)表示,组间比较采用方差分析;计数资料以率表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 血肿清除情况比较
入院时,3 组血肿体积差异无统计学意义(P>0.05)。术后5 d 后,内科保守组血肿体积与入院时差异无统计学意义(P>0.05);单纯微创组和联合微创组血肿体积小于同组入院时,且小于内科保守组(均P<0.05),但2 组间差异无统计学意义(P>0.05),见表2,图1-3。

表2 3组治疗前后基底节区血肿体积比较(mL,x±s)
2.2 DTI变化比较
入院时,与健侧相比,3组DTI成像患侧PT纤维中断、变形和(或)扭曲,纤维数量减少,3 组患侧内囊FA值均明显低于健侧(均P<0.05),3组间FA值差异无统计学意义(P>0.05)。术后第5天,单纯微创组、联合微创组内囊纤维数量恢复明显增多,且联合微创组较单纯微创组明显增多,而内科保守组无明显变化,见图1-3。内科保守组患侧内囊PT 的FA 值与入院时比较无明显变化,单纯微创组和联合微创组患侧内囊PT的FA值较入院时及内科保守组明显增加,且联合微创组高于单纯微创组(均P<0.05),见表3。
2.3 神经运动功能变化和生活自理能力恢复比较
入院时3 组NIHSS 评分差异无统计学意义(P>0.05);术后第5天,内科保守组NIHSS评分与入院时差异无统计学意义(P>0.05),单纯微创组和联合微创组低于同组入院时及内科保守组(均P<0.05),且联合微创组低于单纯微创组(P<0.05);术后第56 天,3 组的NIHSS 评分均低于同组入院时,单纯微创组和联合微创组低于内科保守组(均P<0.05),且联合微创组低于单纯微创组(P<0.05),见表4。3 组术后第56 天mBI评分比较结果显示,单纯微创组、联合微创组生活自理能力恢复情况优于内科保守组,且联合微创组恢复情况优于单纯微创组(均P<0.05)。
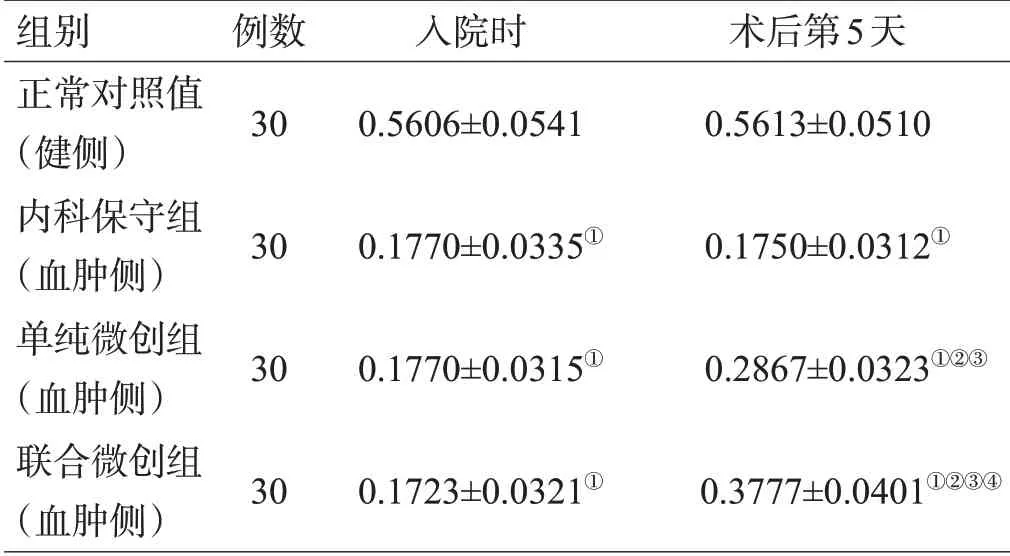
表3 各组治疗前后皮质脊髓束FA值比较(x±s)
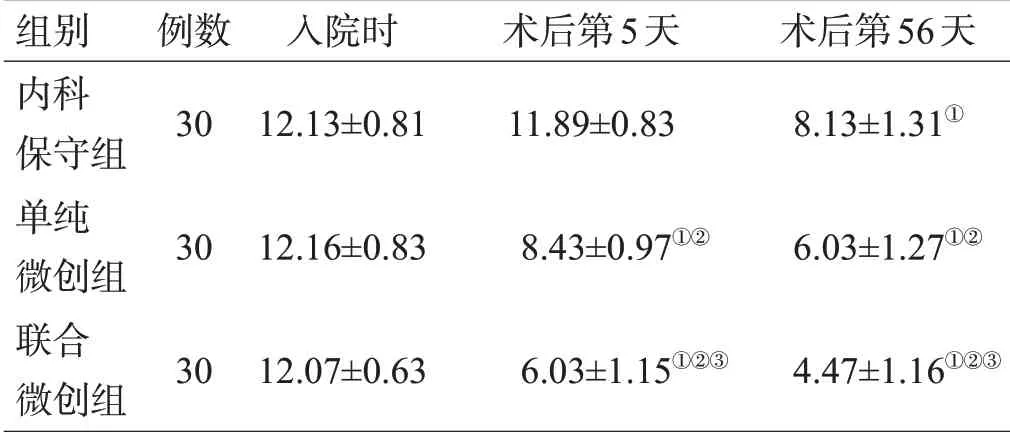
表4 3组治疗前后mNIHSS 评分比较(分,x±s)

表5 3组术后第56天mBI评分比较[例(%)]
3 讨论
脑出血是占全部脑卒中的10%~30%,但致残率及病死率高达50%~60%,随着人口老龄化,其发病率逐年提高[1]。
方体定向置管技术微创治疗是根据CT或CT片上提供的脑内血肿三维定位数据和解析几何原理,利用直角立体定位坐标尺在头部表面确立血肿三维形态及血肿中心靶点的空间位置,将经过血肿靶点的三维平面中任意两平面的交线作为入路到靶点的路径。在CT 引导下,将穿刺针或引流管置于血肿中心,吸出其液体部分,缓解占位及血液毒性效应。利用该方法血肿中心靶点定位误差值<5.0 mm,基本能够达到脑内血肿清除治疗的定位目的[2]。本研究结果也显示:单纯微创组术后第5天血肿显著减少、锥体束FA值明显增高、神经功能缺损程度明显改善、日常生活能力明显提高,均优于保守治疗组(均P<0.05);表明方体定向置管技术微创治疗能成功地清除血肿,减少脑组织损伤,有利于提高患者生活自理能力。
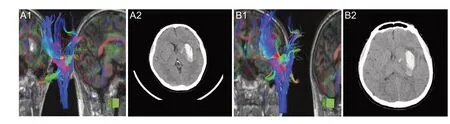
图1 内科保守组患者头部影像

图2 单纯微创组患者头部影像

图3 联合微创组患者头部影像
但方体定向置管技术也存在一些不足,如精度不高、盲穿等。DTI 可清楚地显示脑白质纤维结构,并可通过彩色张量图、纤维示踪图显示白质纤维的走行方向,在临床上可显示白质纤维与病变的关系,为病变的诊断与鉴别诊断、手术方案的制定、术后随访提供依据[3-6]。本研究结果显示:联合微创组术后第5 天血肿显著减少和单纯微创组无明显差异,但锥体束FA值增高、神经功能缺损程度改善和日常生活能力提高都优于单纯微创组(均P<0.05);表明方体定向置管技术联合DTI 成像技术能精确定位穿刺路径,提高血肿清除率并减少脑功能区和神经纤维束损伤,进一步提高患者的生存和生活质量。
综上所述,方体定向置管技术联合DTI 成像技术精确定位穿刺路径指导微创治疗高血压性脑出血,能够克服传统穿刺技术盲穿的缺点,减少对正常脑功能区和神经纤维束的损伤,强化脑保护理念,提高患者的生活质量,值得进一步扩大样本量研究。