胸部CT扫描规范化专家共识
2020-03-01中华医学会放射技术分会传染病影像技术专业委员会结核学组中华医学会结核病学分会影像专业委员会
中华医学会放射技术分会传染病影像技术专业委员会结核学组中华医学会结核病学分会影像专业委员会
引言
胸部CT 扫描是临床上检查胸部疾病的主要手段之一。据统计,国内医疗机构的CT 设备供应商有很多,不同厂家所生产的CT 设备在成像技术、成像参数及图像后处理技术方面也不尽相同;同时,不同的医疗机构的工作人员也存在临床技能、诊断水平良莠不齐的情况。对于胸部CT扫描而言,虽然设备厂家均提供了参考性的操作指南,但是实际检查中由于各种具体问题,会出现很多操作不规范的地方,即便是同一型号的CT 设备,各个医疗机构之间也存在扫描差异。在胸部CT 扫描方面,尚缺乏标准化的CT 扫描、图像后处理和质量控制的方案[1],尤其体现在社会各界更为关注CT检查的辐射剂量和辐射安全问题。因此,在如何规范操作完成胸部CT 扫描、降低辐射剂量方面,亟需达成专家共识[2-4]。基于上述多种原因,在多年来迅速积累了一定的使用经验和循证医学证据后,有必要推出胸部CT 扫描临床应用专家共识。
1 方案与临床-放射学检查适应症
胸部CT 的指征可以是临床病症,也可以是基于先前的影像学检查的异常,如胸部X 线摄影(CXR)、透视、MRI 或腹部CT。临床实际中,患者往往通过普通X 线摄影检查来完成初筛,从而有助于更合理的CT 检查。然而,在一些特定情况下,即使胸部X 线检查正常,也会进行CT 检查,例如不明原因发热(Puo)等[5]。
常规而言,胸部CT 协议可以分为平扫CT(NCCT)和增强CT(CECT)两种,基于此可进一步细分。根据临床-放射学适应症选择CT 方案详情,见表1。
目前,推荐病人在吸气末的情况下以容积方式进行胸部CT 扫描。在进行COPD 病人肺功能CT 定量评估扫描时,可以使用吸气和呼气的组合[6]。在临床需求情况下,可使用静脉注射(IV)对比,例如评估不明原因发热(Puo)或急性感染,以避免对纵隔淋巴结或并发症等关键发现评估不足。
2 胸部CT技术对操作人员的要求及扫描技术操作规范
2.1 放射医务人员要求
放射技师需要具备CT 上岗证,诊断医师需要具备执业医师资格证,护士需要具备护士执业证和上岗证。所有操作人员每年需要完成大于25 学分的继续教育培训。
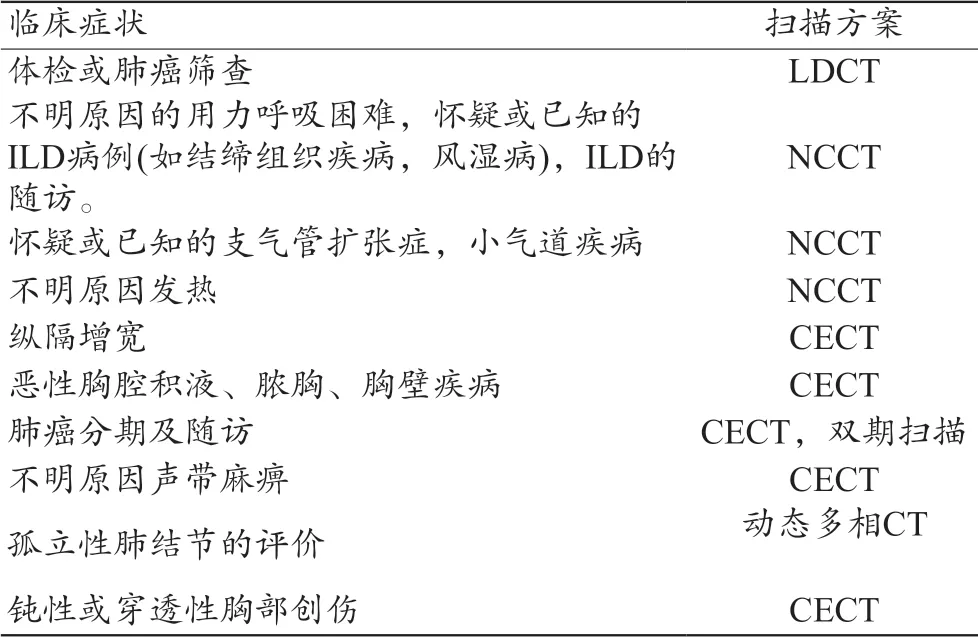
表1 根据临床—放射学情况选择胸部CT方案
2.2 扫描前的准备
体位:仰卧位,头先进,两臂上举抱头,身体置于床面正中[8]。扫描范围为从肺尖开始到肺底,怀疑肋骨外伤扫描范围至肋骨结束。扫描前要求病人除去扫描范围的金属物品,告知病人在检查的过程中须保持相应的体位不动,直至完成检查;同时进行吸气-屏气-呼气等训练,以有助于保证图像质量,避免因憋不住气出现的鱼鳞样伪影。扫描定位基线:外定位线X 轴水平线平行于肩峰连线;外定位线Z 轴线重叠正中矢状面;外定位线的冠状线置于腋中线水平。肥胖患者以扫描野内最大前后径中点为准,防止皮肤表面图像丢失,皮肤和胸壁病变漏诊。
2.3 扫描参数
胸部扫描参数的优化包括:管电压、管电流量、螺距、自动管电流调节技术等(见表2[2,9-10])。
(1)管电压:一般设置120 kV,对于小体型患者可设置为100 kV,对于大体型患者可设置为140 kV。胸部解剖结构比较丰富,一定要有穿透力,低电压扫描会使扫描野噪声增多,难以确认肺内是否为渗出性病变。
(2)管电流量:自动管电流量正常体型设置范围133~144 mAs,对于小体型患者可设置为100~133 mAs,大体型患者可设置为144~216 mAs。管电流的增加可以消除噪声,提高密度分辨力,从而减少或避免部分图像伪影。近几年低剂量胸部扫描忽略了这一定律,盲目的降低管电流,导致背景噪声严重,影响了诊断质量。建议结合使用迭代算法以改善图像质量[11]。
(3)螺距:推荐设置为1,若无特殊要求不建议大于1,以避免丢失小病灶或图像细节。
(4)自动管电流调节技术:关于X 线管电流自动控制技术(Automatic Tube current Modulation,ATCM)通过个体化调制管电流的输出,达到剂量优化的目的。各厂家设计不同的指标来控制管电流的输出,拥有各自的专利技术。

表2 64排胸部CT技术参数设置
2.4 显示野
显示野建议选择固定数值(33~35 cm),以提高肺炎、肺结核、肺癌等病人复查诊断的精确度。遇到肥胖病人,可以统一设置40~45 cm 的重建,保证图像的信息不丢失。
2.5 胸部增强CT扫描
如需对病灶进行进一步辨别,需要行胸部增强CT 扫描。对于需要做增强检查的病人,须在检查前与病人签署CT 增强检查知情同意书[12]。在检查前告知患者需进行必要的呼吸配合,一般而言需要两次吸气屏气,每次屏气时间5 s 左右。
2.6 注射部位
胸部增强CT 扫描对比剂的注射部位推荐选择右臂的肘正中静脉[13-16],从正常解剖而言,右臂的锁骨下静脉直接汇入上腔静脉以完成回心血流,路线较短且通畅,而左侧的锁骨下静脉迂曲且部分纤细,跨过主动脉弓之后才汇入上腔静脉,路程较长且曲度较大,阻力也相应更大一些,在高速注射对比剂的情况下,容易由于压力太大导致对比剂冲入浅表的静脉网中,致使浅表静脉对比剂残留现象的发生。
2.7 对比剂用量
常规增强扫描:对比剂浓度要求300~350 mgI/mL[17],用量一般60.0~90.0 mL,对比剂剂量根据患者的体重(kg)乘以1.2~2 mL/kg 计算[8],注射流率3.0 mL/s,血管条件不好的和护士沟通酌情降低流率,扫描范围和扫描参数同常规平扫[8]。
2.8 扫描方法
扫描方法常规分为两种:经验时间延迟法和对比剂智能跟踪技术。
(1)经验时间延迟法:动脉期延迟25~35 s 扫描、延迟期延迟60~70 s 扫描,如有特殊情况酌情处理。
(2)对比剂智能跟踪技术:确定跟踪层面为气管隆突层面;跟踪点定位于降主动脉。注射对比剂延迟8~10 s开始跟踪;触发阈值设定为120~200 HU,注射造影剂后60~70 s 行延迟期扫描。
3 重建数据及重建算法
胸部平扫原始扫描往往使用肺窗重建,目的是观察方便能最佳显示支气管和肺间质病变。重建层厚5 mm,重建层间距5 mm。肺窗:窗宽1200~1500 HU[8,18],窗位-400~-600 HU[8,18-19],纵隔窗:窗宽350~450 HU,窗位40~60 HU[8,18]。图像重建通常采用标准算法(纵隔窗)和肺算法(肺窗);观察解剖、病变细节,重建层厚可≤1 mm;建议采用骨算法重建,骨算法的图像边缘勾画锐利,最适合肺窗的显示。对疑有骨质病变者,应获取骨窗窗宽:1000~2000 HU,窗位:300~500 HU[19]图像。所有重建图像上传工作站。
4 CT图像的后处理成像方法
利用CT 图像后处理成像方法,可准确评估胸部各个生理结构或病理结构的三维空间关系,为CT 影像临床应用提供更充分的依据[20]。临床常用的方法包括多平面重组、曲面重组、最大密度投影、最小密度投影、容积再现、表面阴影显示以及仿真内窥镜等(图1)。

图1 CT后处理技术示例图
5 几种特殊病人的扫描方法
(1)肺部小结节。肺部小结节(直径≤10 mm),近年来发病率呈现逐年上升的趋势,CT 图像的后处理重组技术能够在一定程度上提高肺部结节的诊断准确率[21-22]。如图2 所示的微浸润型肺癌CT 图像,横断位图像中无法判断结节和血管的位置关系,而在矢状位和冠状位图像中可较为清晰地辨认出血管走行。另外,对于血管浸润程度较高的肺腺癌,CT 图像的多平面重组有助于帮助医生判断血管的浸润程度,如图3 所示,在冠状位和矢状位图像中可以看到更为明显的血管浸润现象。
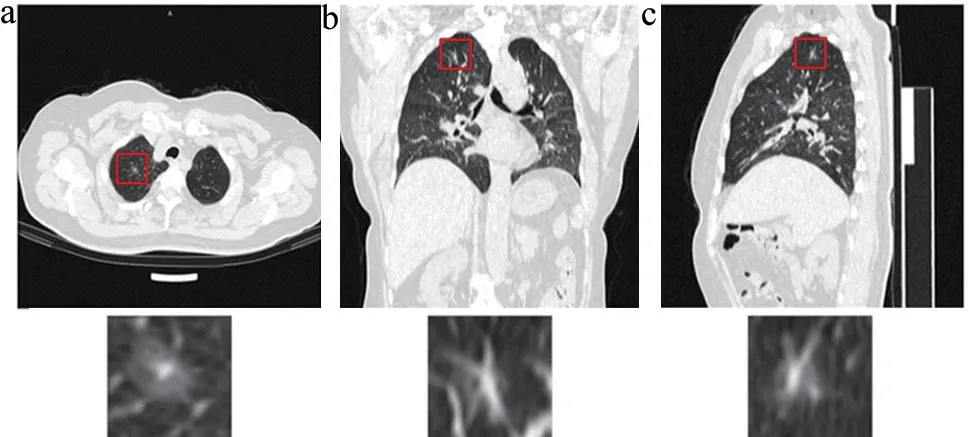
图2 浸润性肺腺癌
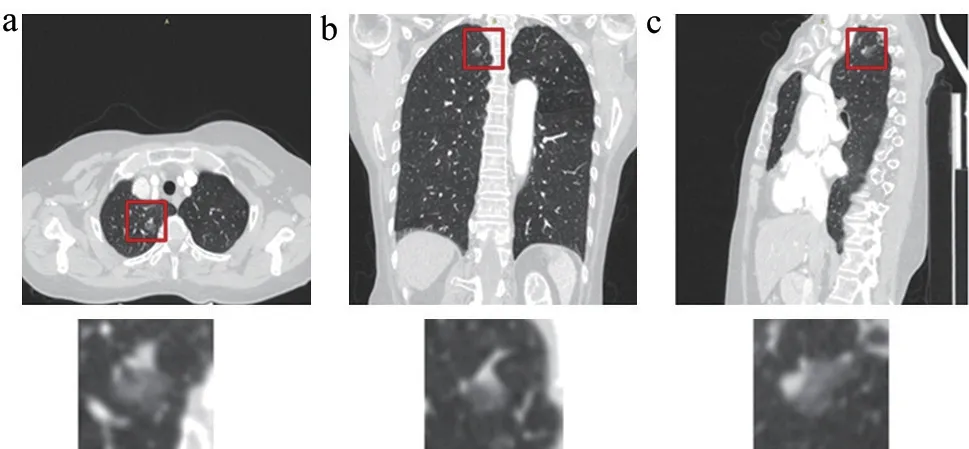
图3 浸润性肺腺癌
(2)在胸部常规平扫检查发现肺野实性改变、肺门和纵隔内淋巴结病变或者其他占位性病变时,建议进行CT增强检查(图4)。
图4 肺肿块横断面图
(3)孤立性结节影(10 mm<直径<30 mm),行动态多期增强扫描(图5)。注射造影剂后,使用团注追踪法(参数见2.8)扫描动脉期,然后分别在60、120、180 s 进行连续屏气扫描,重建层厚2 mm,重建间隔2 mm。对纵隔窗图像进行结节特性分析;利用设备厂商提供的软件,分析对比剂时间-密度曲线以及对比剂达峰时间曲线,以便诊断医生对结节影的诊断。
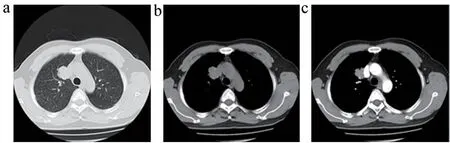
图5 肺结节横断面示意图
(4)磨玻璃影病变追加高分辨扫描或肺窗1 mm 骨算法重建,方便临床医生穿刺活检及手术定位(图6)。

图6 肺腺癌CT重建图像
(5)对于大于10 mm 的肺结节和肺肿块复查时,在保证图像质量同时可以适量降低辐射剂量。复查病人只需要观察病灶大小变化,有无纵隔淋巴结肿大和有无转移。
(6)大气道病变如支气管内异物、肿块、狭窄、管壁增厚行气管重组。
(7)老人和憋不住气的病人要修改扫描计划使用大螺距,缩短扫描时间。必要时需要技师捕捉呼吸间歇期来进行从足向头侧方向扫描。
(8)肾功能缺陷的受检者,需与临床医生进行沟通,肾功能缺陷的和老人为了减轻对比剂对其肾脏和身体的负担,减少5%~10% 左右的注射对比剂剂量, 降低管电压用100 kV 电压扫描增加对比剂的CT 值。检查完成后,迅速大量喝水大约2000 mL 左右协助对比剂排泄,必要时行人工透析代谢协助对比剂排泄。
6 辐射剂量及防护
根据牛延涛等[2]专家制定的中华人民共和国卫生行业标准WS/T637_2018 中,成年病人胸部CT 检查的辐射剂量和诊断参考水平标准,在此标准下和诊断医师相互合作在保证图像质量的前提下制定合理的辐射剂量。对受检者非检部位进行适当防护,尤其眼部、甲状腺和性腺等敏感部位。如有陪护人员需用铅屏蔽物或铅衣、铅围脖、铅帽等物品对陪护人员进行辐射防护。部分机型在使用自动成像剂量控制时,体位未摆放在扫描野中心位置或定位扫描范围内有高密度物质、防护材料等物品,会增加扫描剂量,建议务必按照各方向扫描基线定位扫描部位。
设计扫描参数要与本院影像诊断医生多沟通,绝不能一味地降低剂量,而要通过不断地调整,用合理的剂量得到诊断医生满意的合格图像,防止因扫描辐射剂量过低导致漏诊的情况发生。
7 儿童胸部CT的扫描
儿童对X 射线的敏感度比较高,儿童CT 检查需要严格掌握儿童CT 检查适应症[23]。儿童胸部CT 平扫适用于检查气管和支气管发育异常疾病,儿童呼吸道异物及外伤,儿童气管病变,肺间质浸润实质病变,胸壁发育畸形性病变,对胸部肿块、囊肿或可疑恶行病变进行评估,术后并发症的评估。
检查前对患儿及家长进行安抚,缓解患者紧张情绪,对不能配合的患儿用水合氯醛进行镇静,给药方式建议首选保留灌肠[24-25]。保留灌肠方案:5%浓度水合氯醛(将10%水合氯醛与等渗盐水稀释一倍并加温),50 mg/kg 配置给药,采用深灌肠法。婴幼儿直肠或乙状结肠存在病变的,给药方式建议口服。口服方案:10%浓度水合氯醛,50 mg/kg 配置给药,总量不超过1 g。患儿熟睡后开始检查。
检查时将患儿仰卧于检查床上,双手举至头上,头颅和身体正中线与台面中线重合。对患儿性腺进行双层铅帘包裹性防护,并绑好约束带(图7~8)。
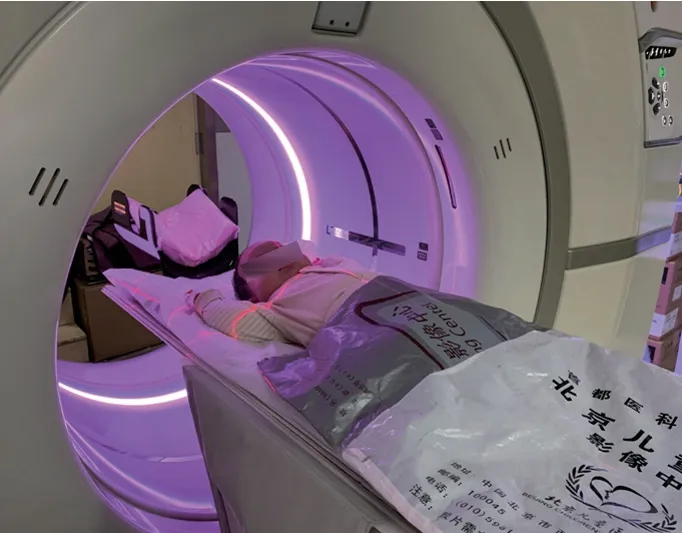
图7 患儿应用双层铅防护帘包裹性防护
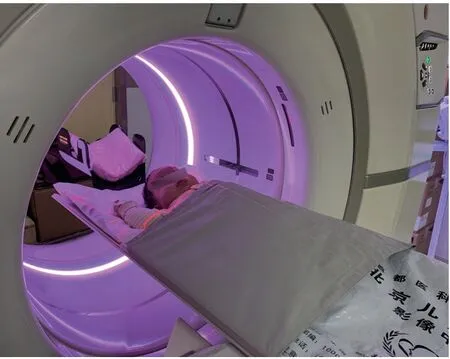
图8 患儿绑好约束带防止坠床
开始扫描,运用螺旋扫描,从头侧向足侧开始扫描,怀疑上气道病变自颅底水平扫描,怀疑肋骨外伤或畸形扫描范围至肋骨结束。对于7 岁以上患者指导患者在扫描过程中吸气后屏住呼吸;对7 岁以下不能配合者自由呼吸扫描。扫描参数(表3)。

表3 64排CT儿童胸部扫描方案
注:*括号内为针对GE等厂家通过噪声指数(NI)来进行曝光剂量自动调制的CT设备所特定管电流量设置区间值,其他大部分CT厂家的设备大都使用固定的参考管电流量值或平均管电流量值进行剂量调制。
常规建议重建纵隔窗及肺窗,胸壁畸形及骨折患儿增加骨窗重建。后处理使用 0.625 mm 薄层横断面图像重组冠状面、 矢状面 MPR 图像,并进行气道重组及胸壁骨骼 VR 重组。为观察胸壁及纵隔软组织,纵隔窗建议为窗宽:300 HU,窗位:40 HU。为观察胸壁及骨组织,骨窗建议为窗宽:2000 HU,窗位:550 HU。肺窗建议为窗宽:1500 HU,窗位:-500 HU。
8 胶片打印
常规打印纵隔窗胶片(重建层厚5 mm,重建层间距5 mm)、肺窗胶片(重建层厚5 mm,重建层间距5 mm),对肺间质病变打印高分辨肺窗(重建层厚1.25 mm,重建层间距5 mm)胶片,重组部分加打重组胶片。建议使用云胶片技术或者云存储技术,每张胶片排版建议使用纵膈窗和肺窗一一对应,有利于鉴别诊断和解剖识别。每张胶片排版建议使用20~30 分格,因为单张胶片排版数量大于30幅图像时图像太小不利于诊断医生阅读,而20 幅以下会增加胶片数量。如果条件允许的医院建议刻录光盘。各医院可以根据自己医院的情况选择不同方案。
9 CT胸部图像质量控制
(1)图像能清晰显示并能分辨肺野与纵隔软组织的解剖结构,肺窗显示模式下的肺纹理清晰,距胸膜1 cm 以内小血管能够显示;纵隔窗显示模式的图像在纵隔内可见大血管结构清晰,且与周围脂肪有锐利界面;骨窗显示模式下可清晰显示胸壁诸骨的骨皮质和骨小梁[26]。
(2)高分辨薄层重建图像能够清晰分辨次级肺小叶结构以及叶间胸膜。
(3)病灶与周围结构有明确对比,可清楚识别,能够满足影像诊断的需要。
(4)增强检查:降主动脉CT 值≥300 HU,肺动脉CTA 肺动脉干≥250 HU[27]。
综上所述,一项医学技术的发展与应用,需要经过大量的试验和实践,积累大量的循证医学证据,从而应用于临床。随着临床指征的不断增加,CT 在胸部疾病评估中的应用越来越多。在CT 硬件和软件发展的同时,CT 采集协议也在不断发展,扫描时间也不断缩短,其主要目标是在保证图像质量的情况下,尽量减少对比剂的使用和减少辐射剂量。因此,亟需标准化的胸部CT 规程,以指导放射科诊断医师和扫描技师进行标准化采集和准确诊断,同时也促进各医疗机构在胸部CT 扫描之间的一致性。
专家共识协作组成员(按姓氏拼音排列)
丁金立(首都医科大学附属北京天坛医院放射科);
高 昕(中国医学科学院整形外科医院设备处);
侯代伦(首都医科大学附属北京胸科医院影像科);
江 敏(成都市公共卫生临床医疗中心放射科);
来守永(首都医科大学附属北京胸科医院影像科);
赖声远(大连医科大学附属第二医院放射科);
李 飞(上海市肺科医院放射科);
李昊岩(首都医科大学附属北京儿童医院影像中心);
李浩亮(上海市肺科医院放射科);
刘道永(首都医科大学附属北京儿童医院影像中心);
刘霁雨(上海市肺科医院放射科);
柳 澄(山东省医学影像学研究所CT 研究室);
吕长福(辽宁盘锦市中心医院放射科);
马亚光(北京大学肿瘤医院医学影像科);
王 磊(北京结核病控制研究所放射科);
夏振营(首都医科大学附属北京佑安医院放射科);
徐 冬(首都医科大学附属北京胸科医院影像科);
杨 超(首都医科大学附属北京胸科医院影像科);
杨志安(首都医科大学附属北京朝阳医院放射科);
杨 梓(上海市肺科医院核医学科);
张 晶(首都医科大学附属北京胸科医院影像科);
张 俊(江苏省常州市第一人民医院影像科)。
