玻璃体切除术联合内界膜剥离术治疗高度近视黄斑裂孔的临床疗效
2020-02-25郝中亮
郝中亮
黄斑裂孔是一种由黄斑部视网膜内界膜至感光细胞层发生组织缺损引发的中心视力障碍,其发病原因较为复杂,且目前尚不完全明确,高度近视是黄斑裂孔的重要诱因,其还可诱发视网膜脱落,从而严重影响患者正常的工作、生活和学习,因此及时有效地治疗以控制病情发展是十分必要的[1]。玻璃体切割(PPV)联合内界膜剥离术(ILMP)是目前临床治疗黄斑裂孔的常用术式[2],但由于高度近视患者多伴有不同程度的后巩膜葡萄肿和视网膜萎缩,这会大大提高ILMP操作难度,且容易造成视网膜神经上皮层损伤,从而影响患者术后神经功能恢复[3]。故高度近视黄斑裂孔患者是否适用ILMP治疗仍存在一定争议。此次研究以2017年4月—2019年1月在笔者所在医院就诊的80例高度近视黄斑裂孔患者为研究对象,探讨PPV联合ILMP治疗的临床疗效。
1 资料与方法
1.1 一般资料使用随机双盲法将2017年4月—2019年1月在笔者所在医院就诊的80例高度近视黄斑裂孔患者分为对照组和观察组,各40例。对照组男 22 例,女 18 例;年龄 32~63 岁,平均(45.72±4.11)岁。 观察组男 21 例,女 19 例;年龄 31~65 岁,平均(45.85±4.19)岁。 比较两组一般资料,差异无统计学意义(P>0.05)。
1.2 纳入标准符合高度近视临床诊断标准,等效球镜度数 (SE)≥-6.00 D; 经光学相干断层扫描(OCT)检查证实存在黄斑裂孔;A超检测显示眼轴长度>26 mm;患者均签署知情同意书。
1.3 排除标准眼部手术史;眼外伤史;眼内感染或其他眼部疾病;Gass分期为Ⅰ期;凝血功能障碍;免疫功能障碍;重要脏器功能不全;恶性肿瘤;妊娠期、哺乳期女性;精神障碍。
1.4 手术方法两组术前接受常规眼底检查,并术前3 d开始使用左氧氟沙星滴眼液滴患眼 (山东博士伦福瑞达制药有限公司,国药准字H20120036),4次/d。对照组行PPV术治疗,使用盐酸丙美卡因滴眼液 (湖北远大天天明制药有限公司,国药准字H20143168)进行表面麻醉,麻醉生效后于颞下做灌注管插入口和3.2 mm左右的角膜切口[4],注入黏弹剂,环形撕囊。吸净晶状体皮质,注入黏弹剂,植入人工晶体后再次吸净黏弹剂,缝合角膜切口后在角膜缘后约3.5 mm处使用23 G微创玻璃体切割套管,以2500 r/min的速度切割玻璃体[5],清除中央区玻璃体后注入0.1 ml的曲安奈德(上海通用药业股份有限公司国药准字H31021291),然后切除剩余玻璃体和玻璃体后皮质。确认无病变组织后给予气液交换,吸除视网膜下液,常规缝合切口。观察组行PPV联合ILMP治疗,术前准备以及PPV操作方法与对照组一致。玻璃体切除后在后极部视网膜前注入适量500 g/L的吲哚菁绿 (丹东医创药业有限责任公司国药准字H20073073)进行内界膜染色,小心剥离黄斑裂孔周围内界膜,进行完全性气液交换后吸除视网膜下液,常规缝合切口。两组术后均给予左氧氟沙星滴眼液滴术眼,4次/d,预防术后感染。
1.5 观察指标对比两组术前、术后1个月和术后6个月时的最佳矫正视力(BCVA);对比两组术前、术后1个月和术后6个月时的黄斑中心凹平均厚度,黄斑中心凹平均厚度使用OTC技术进行测定,取三次测量均值,扫描时以中心窝为中心每间隔45°行水平和垂直扫描,扫描线长度为4 mm,深度为2 mm。统计两组术后裂孔闭合率和术后并发症发生率。
1.6 统计学方法使用SPSS 22.0进行数据分析,计数资料以%表示,行 χ2检验;计量资料以±s)表示,行t检验,取P<0.05为差异具有统计学意义。
2 结果
2.1 两组手术前后BCVA水平比较观察组术后6个月时的BCVA水平优于对照组,差异有统计学意义(P<0.05),见表 1。
表1 两组手术前后BCVA水平比较(LogMAR,±s)
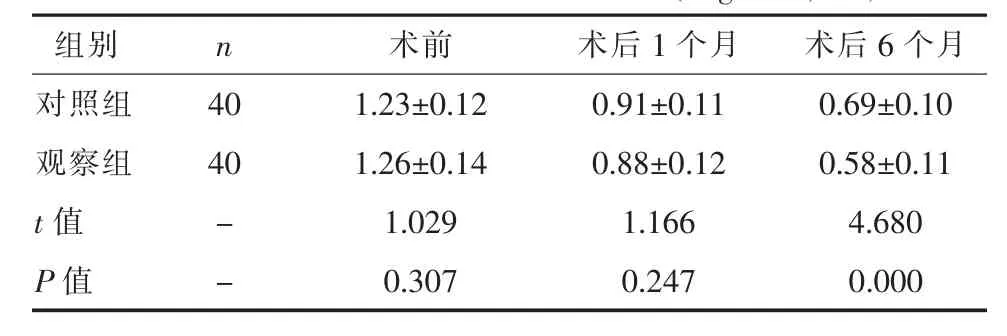
表1 两组手术前后BCVA水平比较(LogMAR,±s)
组别 n 术前 术后1个月 术后6个月对照组 40 1.23±0.12 0.91±0.11 0.69±0.10观察组 40 1.26±0.14 0.88±0.12 0.58±0.11 t 值 - 1.029 1.166 4.680 P 值 - 0.307 0.247 0.000
2.2 两组手术前后黄斑中心凹平均厚度水平比较
观察组术后1个月、术后6个月时的黄斑中心凹平均厚度水平低于对照组,差异有统计学意义(P<0.05),见表 2。
表2 两组手术前后黄斑中心凹平均厚度水平比较(μm,±s)

表2 两组手术前后黄斑中心凹平均厚度水平比较(μm,±s)
组别 n 术前 术后1个月 术后6个月对照组 40 501.23±21.49 394.17±35.89 316.96±30.28观察组 40 499.76±23.51 361.24±37.11 254.29±27.36 t 值 - 0.292 4.034 9.712 P 值 - 0.771 0.000 0.000
2.3 两组术后裂孔闭合率比较观察组术后裂孔闭合率(37/40,92.50%)高于对照组(29/40,72.50%),差异有统计学意义(χ2=5.541,P=0.019)。
2.4 两组术后并发症发生率比较两组术后并发症发生率 (7.50%,7.50%) 组间差异无统计学意义(P>0.05),见表 3。

表3 两组术后并发症发生率比较
3 讨论
高度近视是诱发黄斑裂孔的常见因素,但目前仍不完全明确该病发病机制,有研究报道黄斑裂孔的发生与高度近视患者后巩膜葡萄肿、玻璃体后皮质、黄斑前膜以及玻璃体变性后对黄斑部位的切线牵引力有关,当裂孔形成时会导致周围胶质细胞炎性介质分泌过度,从而促进胶原纤维的形成,进而导致牵引力增大和致裂孔扩大[6,7]。
目前临床治疗高度近视黄斑裂孔的主要术式有玻璃体注气术、后部巩膜外垫压术、玻璃体切割术等,上述术式均可在短时间内促使患者视网膜复位,但由于患者术后黄斑裂孔愈合不佳,故远期疗效并不理想,术后复发率较高[8]。ILMP是目前临床治疗黄斑裂孔的新手段,基础研究显示在视网膜神经元细胞周围围绕有Müller细胞,而内界膜剥离操作可刺激玻璃体内的巨噬细胞产生大量生长因子,从而激活Müller细胞,促使胶质细胞大量增殖,最终加快黄斑裂孔闭合[9,10]。
此次研究结果显示,接受PPV联合ILMP治疗的观察组术后6个月时的BCVA水平优于仅接受PPV术治疗的对照组,且观察组术后1个月、术后6个月时的黄斑中心凹平均厚度水平较低。而对比两组术后裂孔闭合率,观察组亦高于对照组。这表明PPV联合ILMP治疗高度近视黄斑裂孔的疗效较好,可有效促进裂孔闭合,且对患者术后视力水平改善程度较高。这可能与联合手术过程中剥离了黄斑前膜和玻璃体后皮质有关[11]。但高度近视患者存在的脉络膜萎缩、后巩葡萄肿可导致视网膜变薄,从而提高ILMP操作难度,故在剥离过程中应避免过度用力,注意保护黄斑区视网膜神经上皮层。对比两组术后并发症发生率,组间差异并无显著统计学意义,这表明PPV联合ILMP治疗高度近视黄斑裂孔不会显著增加手术风险。但此次研究纳入样本较少,且随访时间较短,PPV联合ILMP治疗高度近视黄斑裂孔的远期疗效及安全性仍需深入探讨。
