双后侧入路膝关节镜手术与传统开放手术在腘窝囊肿治疗中的疗效对比
2020-02-22
(高州市人民医院 骨科,广东 高州 525200)
腘窝囊肿是临床常见的膝关节周围囊性病变,多来源于半膜肌-腓肠肌内侧头滑囊,最早由Baker 报道,故又称为Baker's 囊肿。腘窝囊肿临床主要表现为膝关节疼痛、肿胀等不适感,在行走或下蹲后症状明显,严重时可能影响膝关节功能[1]。根据腘窝囊肿大小的不同,可选择保守治疗或手术治疗,既往已有研究[2]报道证实,膝关节开放手术治疗可有效治疗腘窝囊肿,但仍存在手术切口长、术中出血量多和术后患者疼痛明显等问题。
近年来,随着微创内镜技术的不断发展,膝关节镜手术已广泛应用于半月板损伤、交叉韧带断裂等多种膝关节疾病的临床治疗中,不仅取得了良好的治疗效果,同时也避免了开放手术带来的患者创伤大、恢复缓慢等问题[3]。本研究中,笔者将双后侧入路膝关节镜手术运用于腘窝囊肿的临床治疗中,并与传统开放手术进行对比,以探讨膝关节镜在腘窝囊肿临床治疗中的应用价值。现报道如下:
1 资料与方法
1.1 一般资料
选取2013年1月-2019年1月在本院进行治疗的30例腘窝囊肿患者作为研究对象。按照随机数字表法进行分组,分为实验组与对照组,每组各15例。纳入标准:①年龄18~70岁;②经膝关节磁共振成像确诊为腘窝囊肿,且Rauschning-Lindgren分级标准为Ⅱ级或以上;③符合膝关节镜手术指征。排除标准:①存在半月板损伤、交叉韧带损伤、骨折和感染等其他膝关节病变者;②存在严重心肺功能障碍,或存在其他系统性疾病者;③既往已有膝关节手术史者;④需要急诊手术,或病情危重需要抢救的患者;⑤存在精神、认知障碍,不能配合本研究者。本研究获医院伦理委员会批准,所有患者均知情,并已签署知情同意书。如表1 所示,两组患者性别、年龄、体质指数(body mass index,BMI)、病变部位和Rauschning-Lindgren分级等一般资料比较,差异均无统计学意义(P>0.05),具有可比性。

表1 两组患者一般资料比较Table1 Comparison of general data between the two groups
1.2 方法
1.2.1 术前准备 所有患者入院后均行常规术前检查,两组患者术前检测均未发现手术禁忌证。所有患者均行腰硬联合麻醉,麻醉后划线标记重要解剖结构,并于大腿根部采用气囊止血带包扎。
1.2.2 实验组 实验组患者采用双后侧入路膝关节镜手术治疗。患者取平卧位,常规消毒、铺巾。常规建立前内、外侧入路,置入关节镜系统,探查膝关节内滑膜、半月板和交叉韧带等结构。通过前外侧入路经过股骨髁间窝,从后交叉韧带、股骨内侧髁和内侧半月板后角之间的间隙进入后内侧间室,可见后内侧关节囊皱襞,通过光源进行定位,以建立后内侧观察入路。然后,从观察入路置入刨刀,清理关节囊皱襞,显露腓肠肌内侧头与半膜肌间空隙,可见腘窝囊肿交通孔。将交通棒从后内侧入路进入膝关节后内侧室,并通过交通孔进入腘窝囊肿内。再置入镜头,在直视下建立操作入路,通过操作入路对整个腘窝囊肿的囊壁进行彻底刨除。置入等离子消融刀头,对出血点进行电凝止血,彻底冲洗、清理关节腔后缝合术口,并用弹性绷带加压包扎。
1.2.3 对照组 对照组予以传统开放手术治疗。患者取俯卧位,常规消毒、铺巾。腘窝取S 形切口,逐层切开皮肤、皮下组织、深筋膜,显露囊肿。钝性分离囊肿壁与周围组织,探查囊肿蒂部,并用血管钳予以钳夹蒂部,用电刀从钳夹处基底部予以完整切除囊肿,再对残端进行缝合,结扎彻底,封闭交通孔。彻底冲洗、止血后予以缝合术口,并用弹性绷带加压包扎。
1.3 评价指标
①临床指标:分别记录两组患者的手术时间、切口长度、下床活动时间、住院总时间,并利用视觉模拟评分(visual analogues scale,VAS)在术后24 h对患者进行疼痛评分,以评估两种手术方式的差异;②膝关节功能评分:利用Lysholm评分,在术前1 d及术后7 d 对两组患者进行膝关节功能评价,从疼痛、稳定度、闭锁感、肿胀度和跛行情况五个维度出发,评估两种手术方式对膝关节功能的改善情况;③Rauschning-Lindgren分级:0级为无肿胀、疼痛或活动受限;Ⅰ级为轻度肿胀,剧烈活动后腘窝有紧束感,伴轻度活动受限;Ⅱ级为正常活动后疼痛、肿胀,膝关节活动受限小于20°;Ⅲ级为静息状态时存在疼痛、肿胀,或膝关节活动受限大于20°。术后对两组患者进行Rauschning-Lindgren分级:Ⅰ级或以下则认为治疗有效,记录有效率为0级与Ⅰ级病例数占总病例数的百分比;④复发情况:术后随访1年,评估两组患者腘窝囊肿复发情况。
1.4 统计学方法
用SPSS 17.0 统计软件对数据进行分析,计数资料以率表示,采用χ2检验,计量资料以均数±标准差(±s)表示,采用t检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床指标比较
对照组患者手术时间为(67.97±11.62)min,实验组患者手术时间为(48.24±7.21)min,实验组手术时间较对照组明显缩短,差异有统计学意义(P<0.05)。在切口长度方面,实验组患者切口长度为(6.27±0.90)cm,明显优于对照组患者切口长度(9.23±1.17)cm(P<0.05)。此外,实验组患者下床活动时间为(1.04±0.21)d,住院总时间为(4.63± 1.23)d,对照组下床活动时间为(2.86±0.86)d,住院总时间为(7.30±2.51)d,实验组明显优于对照组,差异均有统计学意义(P<0.05)。实验组患者疼痛VAS评分较对照组明显降低(P<0.05)。见表2。
表2 两组患者临床指标比较 (±s)Table2 Comparison of clinical index between the two groups (±s)

表2 两组患者临床指标比较 (±s)Table2 Comparison of clinical index between the two groups (±s)
组别 手术时间/min 切口长度/cm 下床活动时间/d 住院总时间/d VAS评分/分实验组(n =15) 48.24±7.21 6.27±0.90 1.04±0.21 4.63±1.23 3.27±1.21对照组(n =15) 67.97±11.62 9.23±1.17 2.86±0.86 7.30±2.51 6.72±2.18 t值3.27 2.87 3.56 3.78 3.28 P值0.011 0.022 0.013 0.014 0.010
2.2 两组患者膝关节功能评分比较
术前两组患者Lysholm评分差异无统计学意义(P>0.05);术后7 d,两组患者Lysholm评分均较术前明显升高,实验组患者Lysholm评分为(88.23±4.27)分,明显高于对照组(79.27±4.07)分,差异有统计学意义(P<0.05)。见表3。
表3 两组患者Lysholm评分比较 (分,±s)Table3 Comparison of Lysholm score between the two groups (score,±s)
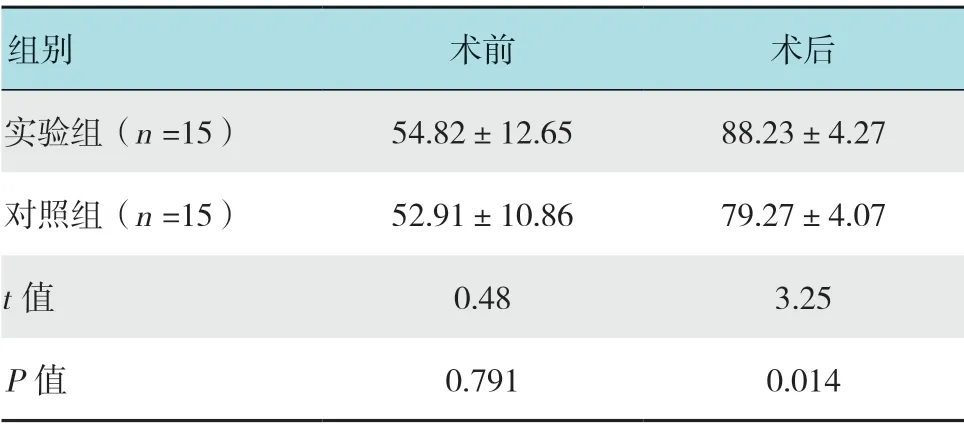
表3 两组患者Lysholm评分比较 (分,±s)Table3 Comparison of Lysholm score between the two groups (score,±s)
组别术前术后实验组(n =15) 54.82±12.65 88.23±4.27对照组(n =15) 52.91±10.86 79.27±4.07 t值0.48 3.25 P值0.791 0.014
2.3 两组患者Rauschning-Lindgren分级改善情况
术前实验组患者Rauschning-Lindgren分级Ⅱ级6例、Ⅲ例9例,对照组Ⅱ级5例、Ⅲ例10例,两组比较,差异无统计学意义(P>0.05)。治疗后,实验组患者Rauschning-Lindgren分级为0级12例、Ⅰ级2例、Ⅱ级1例,有效率为93.3%,对照组患者0级6例、Ⅰ级3例、Ⅱ级6例,有效率为60.0%,实验组有效率明显优于对照组,差异有统计学意义(P<0.05)。见表4。

表4 两组患者治疗有效率比较Table4 Comparison of effective rate between the two groups
2.4 两组患者复发情况
术后对两组患者随访1年,随访率均为100.0%。通过随访,笔者发现实验组复发1例,对照组复发2例。虽然对照组患者复发例数较实验组多,但两者差异无统计学意义(χ2=0.37,P=0.543)。
3 讨论
腘窝囊肿又称为Baker's 囊肿,是临床常见的膝关节良性疾患,主要由半膜肌-腓肠肌内侧头滑囊膨胀形成,包括原发性和继发性两类[2]。腘窝囊肿发病机制较为复杂,当前主要认为是由膝关节内“单向阀门机制”所引起,与膝关节损伤等多种因素密切相关。腘窝囊肿临床主要表现为腘窝部位肿块,可合并膝关节疼痛、肿胀等不适感,且在活动后症状明显,严重时可影响膝关节活动范围与功能。腘窝囊肿的治疗方法主要根据囊肿大小及其对膝关节功能的影响进行选择,若囊肿较小且不影响膝关节功能,则主要采用保守治疗;若保守治疗无效或囊肿较大影响膝关节功能,则需要手术治疗。传统的开放手术虽在腘窝囊肿治疗中有较好效果,但需在腘窝处做S 形切口,手术创伤大、术中出血多,导致患者术后恢复时间长,且部分患者术后切口局部发生瘢痕粘连,不仅影响了患者的腿部美观,还影响了膝关节的屈伸功能[4]。因此,临床急需对腘窝囊肿的治疗做进一步探索,以求更加微创、有效的临床治疗方法。
随着外科技术的发展与微创技术的进步,创伤小、康复快不仅是医生追求的目标,也是患者的需求[5]。近年来,内镜技术已成为外科手术中不可或缺的重要技术,而关节镜则是其中最具有代表性的重要技术之一。关节镜现已应用于膝关节、肩关节和踝关节等骨科疾病的临床诊疗中,取得了良好的临床效果,其中以膝关节镜的开展与应用最为广泛[6-8]。目前,已有学者将膝关节镜手术应用于腘窝囊肿的治疗中。胡通洲等[9]应用双后内侧入路膝关节镜手术治疗102例腘窝囊肿患者,扩大腘窝囊肿与膝关节腔之间的交通孔,并切除囊肿内壁,取得了良好的治疗效果,然而该报道并未将传统开放手术与关节镜手术进行对比。关节镜手术治疗腘窝囊肿的临床效果是否优于传统开放手术治疗,现在仍有争议。
为了对比传统开放手术与双后侧入路膝关节镜手术在腘窝囊肿中的治疗效果,笔者在本研究中纳入30例腘窝囊肿患者来进行研究。本研究中,采用双后侧入路膝关节镜手术的实验组患者,手术时间较采用传统开放手术的对照组明显缩短。此外,实验组患者的切口长度、术后下地活动时间和住院总时间均明显优于对照组。提示双后侧入路膝关节镜手术的创伤明显减小、患者术后恢复明显加快,符合当前外科术后快速康复的理念。疼痛程度也是评估患者术后康复的重要指标,笔者发现,实验组患者术后疼痛评分也较对照组明显降低,进一步提示:双后侧入路膝关节镜手术在腘窝囊肿治疗中具有创伤小、减轻术后疼痛的等优势。
除了手术创伤与患者恢复速度,治疗效果与复发率也是评估手术方式是否有效的重要指标。Lysholm评分是评估膝关节功能的重要指标[10]。笔者对两组患者术前与术后的Lysholm评分进行比较,发现两种手术方式均能改善患者的膝关节功能,但双后侧入路膝关节镜手术对膝关节功能改善的程度明显优于传统开放手术,提示双后侧入路膝关节镜手术对腘窝囊肿的临床疗效明显优于传统开放手术。Rauschning-Lindgren分级是腘窝囊肿的重要分级标准,Ⅱ级或Ⅲ级腘窝囊肿则认为是较为严重的腘窝囊肿[11]。本研究中,术前两组患者均为Ⅱ级或以上,经过治疗后,实验组改善为0级或Ⅰ级的有效率明显优于对照组,这与Lysholm评分一致,进一步证实:双后侧入路膝关节镜手术可有效应用于腘窝囊肿患者的临床治疗。此外,术后随访1年发现,虽然实验组患者复发例数少于对照组,但两组差异无统计学意义,这可能与本研究纳入病例数较少有关。双后侧入路膝关节镜手术是否有助于减少腘窝囊肿的复发率,仍需在未来的研究中进一步证实。
膝关节镜的手术方式有多种入路,本研究选择后侧入路建立观察通道与操作通道,主要是由于前方入路需通过狭窄的髁间窝进入膝关节后内侧间室,该入路存在视野盲区,无法完整看到囊壁与囊底,且操作空间受限,会增加血管、神经的损伤风险。而通过后侧入路进行手术,可以直接进入腘窝囊肿内进行观察,并彻底切除囊肿壁,还可对囊肿内口处的活瓣进行切除,从而提高腘窝囊肿的治疗效果,减少复发率与手术并发症发生率[12]。
笔者认为,双后侧入路膝关节镜手术治疗腘窝囊肿需对手术要点进行关注。首先,术者需准确定位单向阀门活瓣的位置,并对其切除,对腘窝囊肿的致病因素进行彻底治疗;其次,在观察通路直视下,需对囊肿壁完整刨除,特别是有分隔的囊肿更应彻底切除,以减少复发率;第三,后侧入路由于血管神经束存在,所有操作需在观察通道的直视下进行,以防止血管神经损伤。
综上所述,双后侧入路膝关节镜手术可用于腘窝囊肿的临床治疗,具有手术创伤小、患者恢复快和临床疗效好等特点。然而,双后侧入路膝关节镜手术是否能减少腘窝囊肿的复发率、前方入路与后方入路在腘窝囊肿治疗中孰优孰劣等问题,仍需要在未来的研究中进一步证实。
