超声心输出量监测应用于重度子痫前期患者液体管理中的研究
2020-02-22王艺敏张月葵杨钊斌杨美湖林淑贞
王艺敏 张月葵 杨钊斌 杨美湖 林淑贞
福建省漳州市医院产科重症监护室,福建漳州 363000
重度子痫前期是一种严重妊娠并发症,该病主要临床表现为蛋白尿、高血压、水肿等,病情严重还可对患者肝、肾、心、脑等脏器造成影响,甚至危害母婴生命安全[1-2]。重症子痫前期由于全身小动脉的痉挛,内皮细胞功能障碍,血管通透性增加,机体有效循环血量减少,导致重要脏器供血不足,而第三间隙漏出液增多导致机体高度水肿,故液体管理为重中之重。在液体管理上通常会面临两个问题:一是在病因的作用下血流分布异常,有效循环血量明显不足,器官组织的缺血缺氧和代谢障碍进行性加重;二是不当的液体治疗可能造成容量负荷与心功能的不匹配,加重血流动力学障碍。常规的血流动力学监测指标包括心率、血压和中心静脉压(CVP),但这些指标并不能精确预测临床结局[3]。目前研究显示,与其他有创监测方法比较,超声心输出量监测(USCOM)所测得的心输出量和每搏输出量具有显著相关性[4]。USCOM以其操作简单、安全、快捷的特点受到临床(特别是院前急救、急诊室及重症监护室等)医师的重视,可帮助避免盲目补液和降低补液风险[5]。该技术已广泛应用于危重症患者。而目前国内尚无关于USCOM超声无创心排仪应用于重度子痫前期患者的相关研究报道。本研究主要是通过USCOM无创心排仪对重度子痫前期的患者进行血流动力学监测,其监测数据联合临床表现对液体管理提供指导,减少并发症的发生,促进产妇康复及保障安全。
1 资料与方法
1.1 一般资料
回顾性分析2018年5月~2019年8月在我科住院且经对症治疗后行剖宫产术的重度子痫前期患者50例。纳入标准:符合《妇产科学》[6]制定的重症子痫前期诊断标准。排除标准:合并心脏病;糖尿病;肾病综合征;慢性肾炎;慢性乙型肝炎活动期;肝硬化;系统性红斑狼疮者。按照我科申购USCOM投入应用前后,分为对照组和观察组,每组各25例。其中对照组年龄17~45 岁,初产妇8例,经产妇17例;孕龄31~38周;血压165~230/110~140mm Hg,水肿(++~+++),尿蛋白(++~+++)。观察组年龄24~42 岁,其中初产妇5例,经产妇20例;孕龄32~37周;血压160~250/115~150mm Hg,水肿(++~+++),尿蛋白(++~+++)。两组患者入住产科ICU后,均经镇静、解痉、降压对症治疗控制病情。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组患者入产科ICU后均接受常规生命体征监护及持续有创血压监测,并接受控制血压、吸氧、镇静、解痉、营养、卧床休息等常规对症支持治疗。
对照组:按重度子痫前期护理常规结合临床判断实施重症监护及护理。
观察组:应用USCOM无创心排仪对患者进行无创血流动力学监测。根据测得的血流动力学参数(心率、收缩压、舒张压、心输出量、心排血指数、中心静脉压、每博输出量、左心射血分数) 进行无创血流动力学评估。分析结果制订护理计划并实施,提供个体化护理,合理安排输液顺序及出入水量,酌情扩容补液及利尿处理,以指导临床液体管理。
(1)首先对观察组患者应用USCOM监测其心输出量(CO)、单次心搏输出量(SV)、心脏指数(CI)、主动脉峰流速(Vpk)、心率、外周血管阻力指数(SVRI)等心功能(左心室)相关指标。USCOM 测得的心功能指标正常参考值如下:CO 3.5~8.0L/min,CI 2.2~3.0L/min2,心 率 60~100次/ min,Vpk 1.2~1.4 m/s,SVRI 1700~2400 dyn·s·m2/cm5,SV 60~120mL。(2)根据数据分析其心功能状态,前负荷及血管外肺水量。判断容量及外周血管阻力。结合临床表现综合评估重度子痫前期病情轻重及重要脏器器官受累程度。(3)根据分析结果结合临床表现指导液体管理。对体液不足的患者予输液扩容,补充胶体,增加胶体渗透压,防止肝肾脑等重要脏器的缺血缺氧。4h后应用USCOM复查结果,再根据结果调整输液。对血管外肺水增多,容量负荷过重的患者予取半坐卧位,减慢输液并及时报告医生予强心剂、利尿剂应用,1h后观察用药效果,2h听一次呼吸音,异常呼吸音及时报告处理。2h后应用USCOM复查结果,再根据结果调整措施。提前干预,防止心力衰竭肺水肿等并发症的发生。
1.3 观察指标
观察两组患者的并发症发生情况及入住ICU时间;监测两组患者入住ICU 36h后CI、SVRI及血浆脑钠肽(BNP)值。由产科ICU医生一名,护士两名进行观察。三名医护人员均取得重症监护执业资格并经过USCOM操作培训合格。
1.4 统计学方法
采用SPSS19.0统计学软件进行分析,计量资料以()表示,组间比较采用t检验,计数资料以百分率表示,组间比较采用χ2检验;P<0.05为差异有统计学意义。
2 结果
2.1 两组患者并发症发生率比较
观察组患者心功能不全、肝功能损害、肾功能损害发生率均显著低于对照组,差异有统计学意义(P<0.05)。见表1。
2.2 两组患者入住产科ICU时间比较
观察组患者入住产科ICU时间为(68.16±5.17) h,低于对照组的(89.18±6.15)h,差异有统计学意义(t=6.128,P=0.000)。
2.3 两组患者入住产科ICU 36h后CI、SVRI及BNP比较
观察组患者入住产科ICU 36h后,其CI高于对照组,差异有统计学意义(P<0.05);而观察组患者的SVRI低于对照组,差异有统计学意义(P<0.05);观察组BNP值低于对照组,差异有统计学意义(P<0.05)。见表2。

表1 两组患者并发症发生率比较[n(%)]
表2 两组患者入住产科ICU 36h后CI、SVRI及BNP比较(±s)
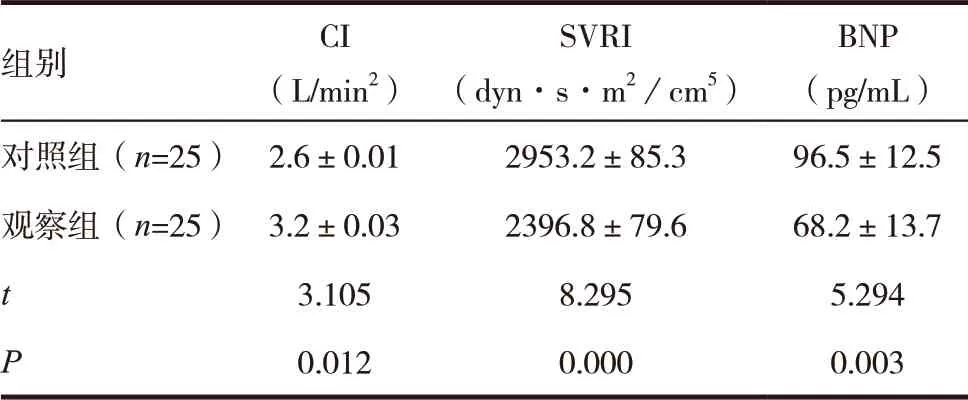
表2 两组患者入住产科ICU 36h后CI、SVRI及BNP比较(±s)
组别 CI(L/min2)SVRI(dyn·s·m2/cm5)BNP(pg/mL)对照组(n=25) 2.6±0.01 2953.2±85.3 96.5±12.5观察组(n=25) 3.2±0.03 2396.8±79.6 68.2±13.7 t 3.105 8.295 5.294 P 0.012 0.000 0.003
3 讨论
当前,临床上常用的血流动力学监测手段可分为有创与无创两种类型,其中,有创监测法的操作难度较大、导致的并发症也较多、监测费用较高,在临床的应用中难以得到推广[7]。随着科学技术的发展,无创血流动力学检测仪已经解决了原有心功能监测仪器存在的敏感性不高以及不可连续动态监测的缺陷,具有无创、敏感性和特异性高、简便、快速、成本低、可动态监测心功能变化、可重复采用和客观量化等特点,性价比高[8]。应用无创血流动力学监测系统利用参数结果,量化指标,客观评价患者的血流动力学状况及心功能,尤其是心力衰竭症状和体征不典型患者,可早期发现并及时指导药物治疗[9]。
重度子痫前期容易造成孕妇多器官功能损害,引发多种妊娠期并发症,甚至还会对母婴生命安全造成威胁。该病具有发病早、病情重、并发症多、围生期结局差等特点[10-11]。本研究中,观察组由于使用了USCOM测定,可更准确地指导重症子痫前期的液体治疗,提供较为可靠的心排指数,可及早发现低灌注或负荷过重等容量问题,能及时评估心肺功能损伤和疾病严重程度,尽早干预,因而,其心肝肾功能不全的发生率较对照组低。由于避免过度或具有潜在风险的液体治疗,减少因低灌注或容量负荷过重引起的脏器损伤,有效减少并发症的发生,因而观察组的住ICU时间也明显缩短[12-13]。
此外,本研究中,观察组由于通过USCOM检测指导重度子痫前期患者的液体管理,入住ICU 36h后其CI较对照组也明显好转。重度子痫前期的病理生理机制为外周血管的痉挛收缩[14],本研究中,观察组入住ICU 36h后其SVRI较对照组明显降低,说明外周血管的痉挛明显缓解。BNP是心功能监测的重要指标,可作为心力衰竭诊断、液体容量负荷判断中有意义的生物学指标,并指导临床治疗[15-16]。观察组入住ICU 36h后其BNP较对照组明显降低,说明通过USCOM监测指导液体管理后,其容量负荷能够迅速的得到缓解。
综上所述,USCOM监测指导液体管理用于重度子痫前期患者,能有效减少并发症,从而缩短ICU住院时间,使产妇能心功能快速恢复,促进机体的快速康复,值得在临床上推广。
