腹腔镜保胆术对良性胆囊息肉患者胃肠功能恢复及并发症的影响
2020-02-21李建军
李建军
河南固始县中医院 固始 465200
良性胆囊息肉(胆囊息肉)泛指向胆囊腔内突出或隆起的病变,有蒂或无蒂,一般无症状,多为体检时由超声检查发现。对于有症状的患者或有恶变危险因素的患者,应给予腹腔镜手术[1]。选取2018-03—2019-04间我院收治的80例胆囊息肉患者,随机分组实施腹腔镜胆囊切除术(LC)和腹腔镜保胆术。现对两种术式对患者术后胃肠功能恢复及并发症的影响进行比较,报告如下。
1 资料与方法
1.1一般资料本组80例患者的纳入标准[1-2]:(1)经超声、CT或MRI检查发现。(2)存在恶变的危险因素(直径>1 cm;单发且基底部宽大;胆囊壁增厚;尤其是年龄>60岁、直径>2 cm者),或伴有右上腹疼痛、恶性、呕吐及食欲减退者。(3)息肉位于胆囊低或胆囊体的前壁。排除标准:(1)术中冷冻切片检查提示癌变者。(2)有腹腔镜手术禁忌证者。患者均签署知情同意书,并经院伦理委员会审批。随机分为2组,各40例。对照组:男22例,女18例;年龄52~78岁,平均67.23岁。病程3~6 a,平均5.32 a。观察组:男24例,女16例;年龄54~76岁,平均68.48岁;病程2~7 a,平均5.48 a。2组患者的一般资料比较,差异无统计学意义(P>0.05),有可比性。
1.2方法[3-4]全麻下常规三孔法置入Trocar、腹腔镜和手术器械。对照组采取LC。冷冻切片检查提示为良性息肉后,结束手术。观察组在胆囊底部作小切口,吸净胆汁,置入胆道镜观察胆囊内息肉的部位及性状。细长蒂息肉,将蒂根部结扎后完整切除;无蒂或宽蒂息肉则将胆囊息肉连同基底部的胆囊壁一起切除后缝闭胆囊壁切口。冷冻切片检查提示为良性息肉后,放置引流,缝合切口,结束手术。
1.3观察指标(1)术后饮食恢复时间、肠蠕动恢复时间、肛门排气时间。(2)术后并发症(切口感染、胆漏、消化不良、腹胀)。
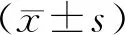
2 结果
2.12组胃肠功能指标比较观察组术后饮食恢复时间、肠蠕动恢复时间、肛门排气时间均明显短于对照组,差异有统计学意义(P<0.05),见表1。
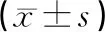
表1 2组胃肠功能指标比较
2.22组手术并发症比较观察组术后并发症发生率(6.06%)低于对照组(24.24%),差异有统计学意义(P<0.05),见表2。

表2 2组术后并发症比较[n(%)]
3 讨论
对于无症状或不存在胆囊息肉恶变危险因素的患者,无需手术治疗,即每6~12个月超声复查一次,以观察息肉有无增长。而对于有症状或存在胆囊息肉恶变危险因素的患者,应给予手术治疗。手术方式为LC或腹腔镜保胆术。目前LC已成为治疗胆囊良性病变的“金标准”。但有研究指出,胆囊有浓缩、储存及排泄胆汁的功能,还具有调节胆道压力、免疫及内分泌功能等,胆囊切除后患者会出现腹胀、腹泻及消化道功能减退,甚至有增加结肠癌的发生风险[5]。因此保留有功能且不存在病变的胆囊,不仅维持了胆道系统的完整性和胃肠道的功能,而且可简化手术程序和避免发生LC的相关并发症[6]。对胆囊良性病变行腹腔镜保胆术已在临床开展,并取得了良好效果[3]。
近年来,我们对收治的80例胆囊息肉患者,分别实施LC和腹腔镜保胆术,经过比较分析,结果显示,腹腔镜保胆术患者的术后饮食恢复时间、肠蠕动恢复时间、肛门排气时间及术后并发症发生率等指标,均显著优于实施LC的患者。充分表明了腹腔镜保胆术治疗胆囊息肉的优越性。
为保证手术效果,需注意:(1)严格掌握腹腔镜保胆术的手术指征,对于无症状或不存在恶变危险因素的患者暂不需手术。(2)对于胆囊后壁的宽蒂息肉及胆囊功能欠佳的患者应实施LC。(3)息肉切除后,应常规行冷冻切片检查,如发现恶变,应行根治性手术。(4)术后须依据常规病理学检查结果进一步确定疾病的分期和病理学分级,为后续治疗提供依据。
