不同彩色多普勒超声检查方式在异位妊娠早期诊断中的应用研究
2020-02-19陈爽
陈 爽
解放军总医院第三医学中心超声科(北京100039)
异位妊娠属于临床中较为常见的急腹症,也被称为宫外孕,是受精卵形成后于非子宫内着床,并进行生长发育的现象,其中以输卵管妊娠最为常见,可高达95%以上[1]。调查显示,异位妊娠的发病率为1.0%左右,患者常表现为腹痛、出血甚至休克[2]。早期异位妊娠的临床特征并不明显,因此可能会导致患者不够重视,从而引起病情加重[3]。随着医疗技术的发展,彩色多普勒超声越来越多地被应用于异位妊娠的临床诊断中,其中经阴道超声(TVS)和经腹超声(TAS)是较为常用的超声诊断方法[4]。因此,本研究以本院于2016年3月至2018年3月收治的异位妊娠患者92例为研究对象,对TVS和TAS在异位妊娠早期诊断中的应用价值进行了对比研究,现报告如下。
资料与方法
1 一般资料 选取2016年3月至2018年3月我院收治的异位妊娠患者92例为研究对象,所有患者均经手术病理诊断确诊为异位妊娠,主要临床症状包括尿检hCG阳性、阴道出血、腹痛、停经等。患者年龄23~41岁,平均年龄(29.47±5.33)岁,患者平均停经时间(44.58±7.87) d,87例为输卵管妊娠,4例为伞部妊娠,1例为宫颈妊娠。同时根据患者异位妊娠诊断时的类别,将患者分为破裂型(26例)、未破裂型(37例)以及流产型(29例)。患者均知情同意,本研究符合伦理道德标准。病例纳入标准:临床资料完整者,符合异位妊娠的诊断标准;患者均于1 d内完成TVS和TAS。排除标准:不同意进行本研究者;不耐受TVS者;合并恶性肿瘤者;有严重内分泌性疾病者。
2 检查方法 所有患者均进行TVS和TAS检查,采用美国Voluson 730 Pro V彩色多普勒超声诊断仪进行诊断。TAS检查前要求患者膀胱充盈,检查时,使患者行仰卧位,探头所用频率3.5~5 MHz,对患者耻骨联合处进行全方位扫描,对子宫(形状、内膜厚度和大小)、附件(包块有无;若有包块,则其大小和形状)、卵巢、腹腔盆腔(有无积液)、卵黄囊等进行全方位的检测。进行TVS检查时,患者将膀胱进行排空,探头所用频率为5~7 MHz,使患者呈膀胱截石位,于探头表面使用耦合剂进行涂抹,并将一次性避孕套套于探头,随后将探头缓慢插入患者阴道中,在探头到达宫颈时,对附件、子宫进行多角度的观察,观察内容包括盆腔附件是否存在包块,若存在包块,则观察其大小、形状,并对双侧卵巢、子宫(形状、内膜厚度和大小)、盆腔(有无积液)、卵黄囊以及胎芽胎心有无等情况进行检查。
3 诊断标准 经TVS和TAS检查后,符合以下3种诊断标准之一,即认定为异位妊娠阳性:①宫腔内未见孕囊,于宫腔外侧检测出类似孕囊的回声,该回声体现为回声较强的区域内存在较小的无回声区域;②在患者的附件区域探查出不规则回声,边缘不清晰,包含实质团块,团块回声表现为不规则;③于患者附件区域探查到孕囊,且孕囊边界清晰,内见胚芽与胎心。
4 观察指标 ①观察TVS和TAS下早期异位妊娠的声像图特征。②对TVS和TAS的检查结果进行比较,检查项目包括附件是否存在包块、胎心、胎芽、盆腔积液、假孕囊、卵黄囊。③以手术病理资料为金标准,比较不同异位妊娠类型(破裂型、未破裂型和流产型)TVS和TAS的诊断准确率。
5 统计学方法 使用SPSS 17.0统计学软件进行数据的分析和处理,计数资料以[例(%)]表示,比较采用Fisher/χ2检验,P<0.05为差异有统计学意义。
结 果
1 TVS和TAS下早期异位妊娠的声像图特征 TAS检查显示,子宫内膜略有增厚,探查后宫内未出现类似孕囊回声,在附件区域存在回声不均匀的包块,形态多规则,边界多不清晰,包块囊实性,包块大小约为0.3 cm×0.4 cm×0.5 cm~0.8 cm×0.9 cm×1.0 cm,部分附件区可见高回声类似孕囊区,少部分孕囊区可见胎心和胎芽,也有部分宫腔旁现不规则包块,血流信号弱,流速缓慢,并存在盆腔积液。TVS检查可见附件区现环状回声或混合性回声的包块,包块大小不一,形状多规则,部分包块边界不清晰,回声不均匀,部分包块可见胎心和胎芽。
2 TVS和TAS的检查结果比较 TVS在附件存在包块、胎心、胎芽、假孕囊和卵黄囊的检出率显著高于TAS(P<0.05)。 TVS和TAS在盆腔积液的检出率比较,差异无统计学意义(P>0.05)。见表1。
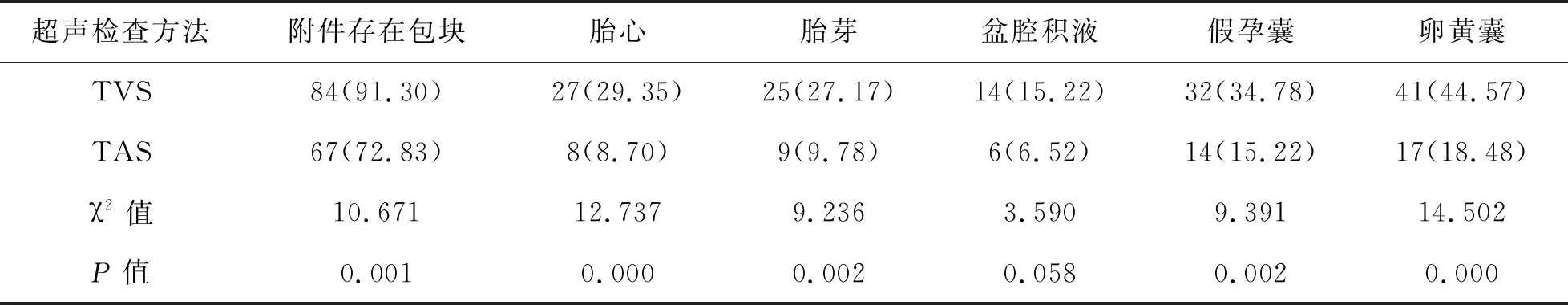
表1 TVS和TAS的检查结果比较[例(%)]
3 TVS和TAS对不同异位妊娠类型的诊断准确率比较 以手术病理资料为诊断金标准,TVS的诊断准确率显著高于TAS(P<0.05)。TVS和TAS对破裂型、未破裂型断准确率相比差异无统计学意义(P>0.05),对流产型诊断准确率TVS显著高于TAS(P<0.05)。见表2。
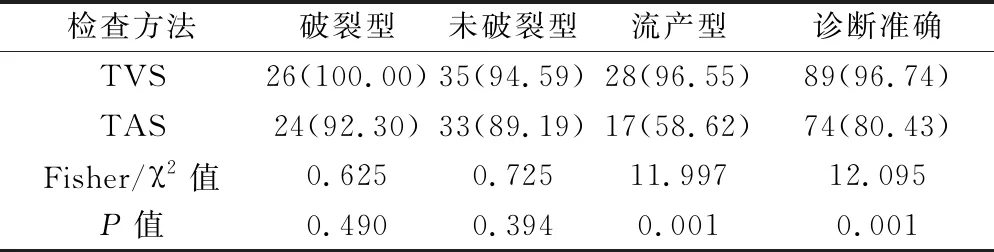
表2TVS和TAS对不同异位妊娠类型的诊断准确率比较[例(%)]
讨 论
随着生活习惯、饮食以及环境的变化,异位妊娠的发病率呈现上升趋势,其中输卵管异位妊娠最为常见。输卵管管壁较薄,且空间小,受精卵在该处着床,极易引起破裂和流产的发生,不及时治疗,可能会导致休克或大出血的发生,严重影响患者的生命及健康[5]。研究发现,输卵管炎、盆腔炎、输卵管先天性发育异常、子宫内膜异位等均为引起异位妊娠发生的重要因素之一,在这些因素影响下,受精卵形成后,经过输卵管时受到阻碍,无法到达子宫内进行着床,因此产生了异位妊娠[6-7]。临床中对异位妊娠的诊断主要包括病史、临床症状、患者体征等,然而由于异位妊娠早期的临床症状、体征等与急性输卵管炎、流产、急性阑尾炎等多种疾病较为相似,因此可能会由于诊断错误而错过最佳治疗时机[8]。随着医疗技术的进步以及科技的发展,超声技术被越来越广泛地应用于临床各种疾病的诊断过程中,其中由于彩色多普勒超声的经济、简便、直观等优点在异位妊娠的诊断中应用也越来越多。研究发现,超声检查能够明显提高异位妊娠的早期检出率,并能够对异位妊娠患者附件处包块形状、大小等作出较为准确的判断,从而为降低异位妊娠患者病死率、改善异位妊娠患者预后等打下较为坚实的基础[9-10]。
TAS属于较为传统的超声检查方式,能够对异位妊娠患者病变部位进行全方位的检测,且并无禁忌证存在,操作较为简便,在临床中应用广泛[11]。然而,由于女性腹部脂肪层一般较厚,以及包块过小、包块位置、肠腔气体等的影响,常常会导致误诊或漏诊等的发生[12]。TVS无需患者对膀胱进行充盈,能够明显降低患者的候诊时间,操作较为简便,患者痛苦小,且较为便捷。TVS使用的超声探头频率较高,能够明显增强图像的分辨率,且TVS是将探头直接置入患者的阴道穹窿,能够进行全方位的探查,且探查范围更大,因此对于血流以及病变的检测更为准确,尤其是对于TAS容易忽略的小包块[13]。此外,TVS与受检部位的距离较近,能够避免腹腔内气体对诊断的影响,从而提高诊断准确率。然而,TVS对于位置偏高或者包块偏大的异位妊娠难以进行全方位的诊断,探查深度较浅,因此可能会出现误诊或漏诊的现象[14]。假孕囊出现在子宫中央,由蜕膜化内膜围绕,主要组成成分为血液或黏液,且并无胎心胎芽的存在[15]。本研究发现TVS在附件存在包块、胎心、胎芽、假孕囊和卵黄囊检出率明显高于TAS,提示在对异位妊娠的诊断中,TVS的敏感性高于TAS。周慧丽等[16]的研究发现,TVS能够通过对孕囊的内外结构及血流信号进行观测,从而能够对早期异位妊娠的诊断提供一定依据,早期异位妊娠患者的孕囊多为假孕囊,并无双环征的出现,无卵黄囊的存在,且与宫内妊娠相比,子宫内膜厚度的差别较大。周江英等[17]对TAS和TVS在妇科疾病中的应用进行了对比分析,发现以临床病理结果为金标准,TVS的诊断符合率(92.00%)显著高于TAS(72.14%),尤其是在针对附件病变的诊断中,TVS明显优于TAS。
输卵管流产型超声声像图特征一般表现为输卵管内现腊肠样包块,回声不均匀,存在液性暗区,并发现类似孕囊的结构,输卵管的管腔细小,血流丰富,受精卵与输卵管进行着床后,能够致使肌层出血,并在输卵管进行堆积,即为流产型异位妊娠[18]。随后,伴随着输卵管处受精卵尺寸的增大,输卵管受到的压力增强,伴随绒毛对输卵管的侵蚀作用,使输卵管破裂,即为破裂型异位妊娠[19-20]。周林等[21]对TVS和TAS在异位妊娠中的应用进行了分析,结果发现TVS的诊断符合率(96.7%)明显高于TAS(82.4%)。这与本研究结果相似,本研究同样发现,TVS的诊断准确率明显高于TAS,其中TVS对于流产型的诊断准确率明显高于TAS,这可能与流产型异位妊娠患者的包块一般较小,而TAS对于较小包块的探查能力有限等原因相关。
综上所述,TVS对于早期异位妊娠的诊断准确率高,能够有助于提高患者的保守治疗率,从而减轻患者痛苦,改善预后,然而TVS也存在诊断不足和禁忌证的情况,临床中应根据患者自身情况、临床症状等对TVS和TAS的使用进行合理选择,以达到最佳诊断效果。
