不同年龄冠心病慢性心衰患者临床特征和出院医嘱用药分析*
2020-02-06蔡雪峰林斯革王明霞
林 静,张 颖,蔡雪峰,林斯革,王明霞
(1.海南省安宁医院老年病科,海南 海口 570100;2.海南省海口市人民医院心血管内科,海南 海口 570208)
慢性心力衰竭是心脏心肌受损,由功能性或器质性疾病所造成,导致心肌舒张功能减退、心肌收缩力减弱及心排出量降低等难以满足机体代谢需求和生理活动的临床综合征[1]。冠状动脉粥样硬化性心脏病(简称冠心病)作为慢性心力衰竭的主要原发病,由于冠状动脉粥样硬化形成管腔狭窄,进一步造成心脏顺应性降低、心肌供血不足及心肌氧的供需失衡,最终参与慢性心力衰竭的发生和发展[2]。其主要发病人群为老年人,具有合并症多、病情较复杂等特点[3],临床主要采用药物干预治疗,可使心肌细胞重构延缓,远期生活质量改善,心力衰竭再住院率减少,死亡率降低。目前推荐使用的Ⅰ类A级药物包括血管紧张素Ⅱ受体拮抗剂(ARB)类/血管紧张素转换酶抑制剂(ACEI)、β受体阻滞剂和醛固酮受体拮抗剂(MRA)[4]。本研究中探讨了不同年龄段冠心病合并慢性心力衰竭患者的临床特征,分析了出院医嘱用药情况。现报道如下。
1 资料与方法
1.1 一般资料
纳入标准:符合冠心病诊断标准[4];符合《中国心力衰竭诊断和治疗指南2014》[5](以下简称《指南》);按美国纽约心脏病学会(NYHA)分级标准,心功能分级[6]为Ⅰ~Ⅳ级。
排除标准:院内死亡;恶性肿瘤终末期;未行或拒绝冠状动脉造影检查;精神障碍,无法沟通;严重肝肾功能障碍及血液透析;存在原发性心脏瓣膜病、病毒性心肌炎、扩张性或肥厚性心肌病等;急性心肌梗死后心力衰竭1个月内。
病例选择:选取海南省安宁医院2017年12月至2018年12月出院的冠心病慢性心力衰竭患者200例,年龄23~92岁,平均(69.57±11.36)岁。
1.2 方法
回顾性分析患者的临床资料,包括患者姓名、年龄、性别、危险因素、合并症、左室射血分数(LVEF)、心功能分级、出院医嘱用药等,制订临床调查表,告知患者于1个月后复诊,并调查其出院医嘱用药情况。将LVEF<50%作为减低组,LVEF≥50%作为正常组。
1.3 统计学处理
采用Excel软件整理并建立数据库,导入SPSS 24.0统计学软件分析。计数资料以率(%)表示,行χ2检验;计量资料以±s表示,行t检验。P<0.05为差异有统计学意义。
2 结果
2.1 患者基本情况
结果见表1。
2.2 医嘱用药情况与性别、年龄的关系
结果见表2。可见,女性利尿剂使用率为86.42%,高于男性的60.50%(P<0.05),但其他药物比较无明显性别差异(P>0.05)。阿司匹林在60~74岁年龄段使用率较高,氯吡格雷、利尿剂、CCB、ARB在>74岁年龄段使用率较高(P<0.05),其余药物比较无明显年龄差异(P>0.05)。
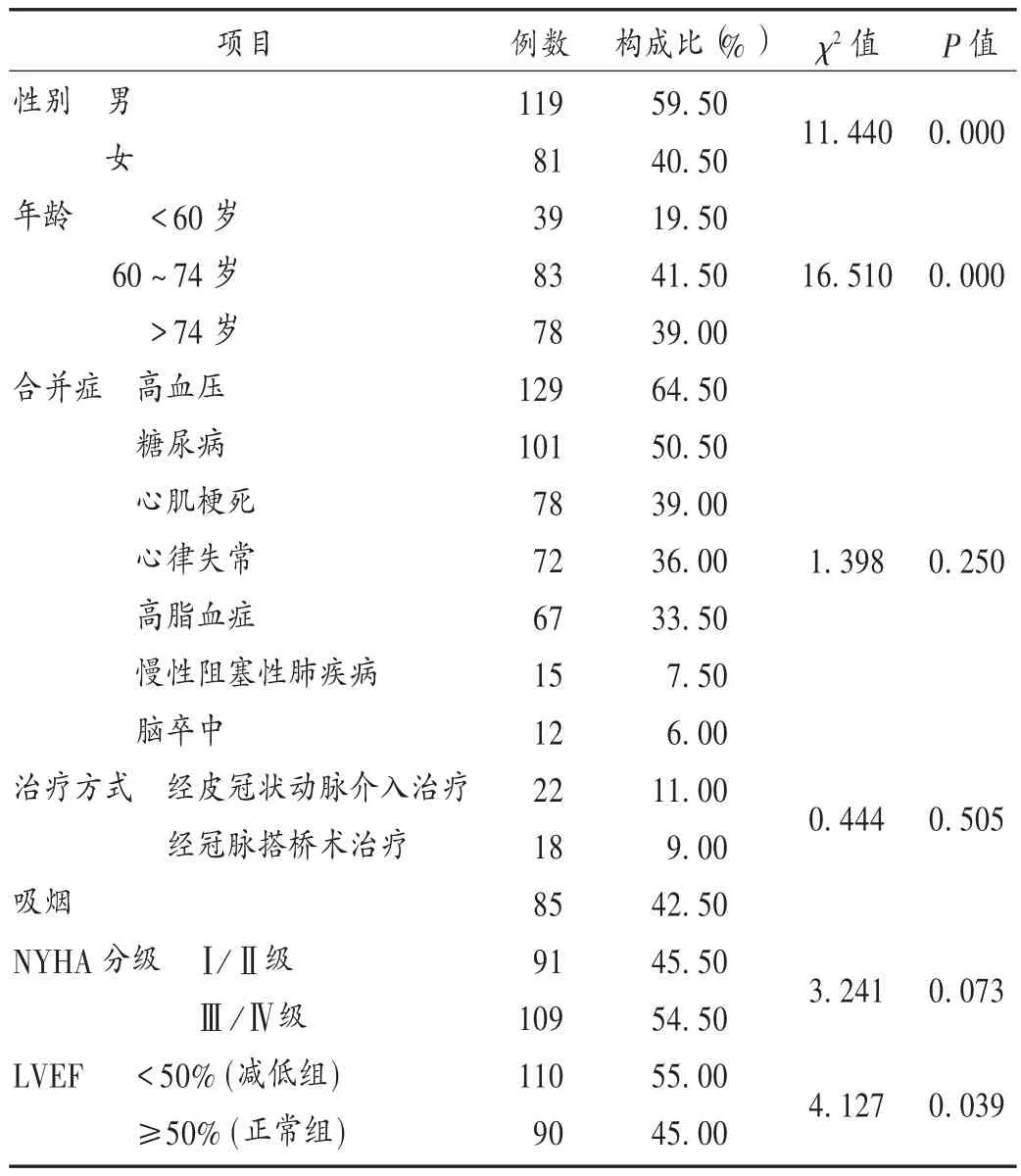
表1 患者基本情况比较(n=200)
2.3 医嘱用药情况与心功能情况的关系
结果见表3。NYHA心功能Ⅰ/Ⅱ级患者的阿司匹林、他汀类使用率高于Ⅲ/Ⅳ级,而氯吡格雷、地高辛、利尿剂、MRA使用率低于Ⅲ/Ⅳ级(P<0.05),其余药物比较无明显差异(P>0.05);地高辛、MRA在LVEF减低组使用率高于LVEF正常组,而ARB和CCB在LVEF正常组的使用率高于LVEF减低组(P<0.05),其余药物比较无统计学差异(P>0.05)。
2.4 ACEI/ARB、β受体阻滞剂、MRA用药情况
结果见表4。单用93例(46.50%),2种合用96例(48.00%),3种合用48例(24.00%);单用药物在减低组中的占比低于正常组(P<0.05),而两组合用均无明显差异(P>0.05);3种合用药物在NYHA心功能Ⅲ/Ⅳ级中的占比高于Ⅰ/Ⅱ级(P<0.05),单用、2种合用药物Ⅰ/Ⅱ级与Ⅲ/Ⅳ级占比无明显差异(P>0.05)。
3 讨论
对于冠心病慢性心力衰竭,积极使用器械治疗及早期规范化药物干预治疗尤为重要,临床常采用利尿、强心、扩血管等药物改善心力衰竭症状,传统药物如利尿剂、地高辛、硝酸酯类药物使用广泛[7]。但由于患者自身合并症、个体差异等因素,不同年龄段的患者需要选择相应规范化的药物治疗。
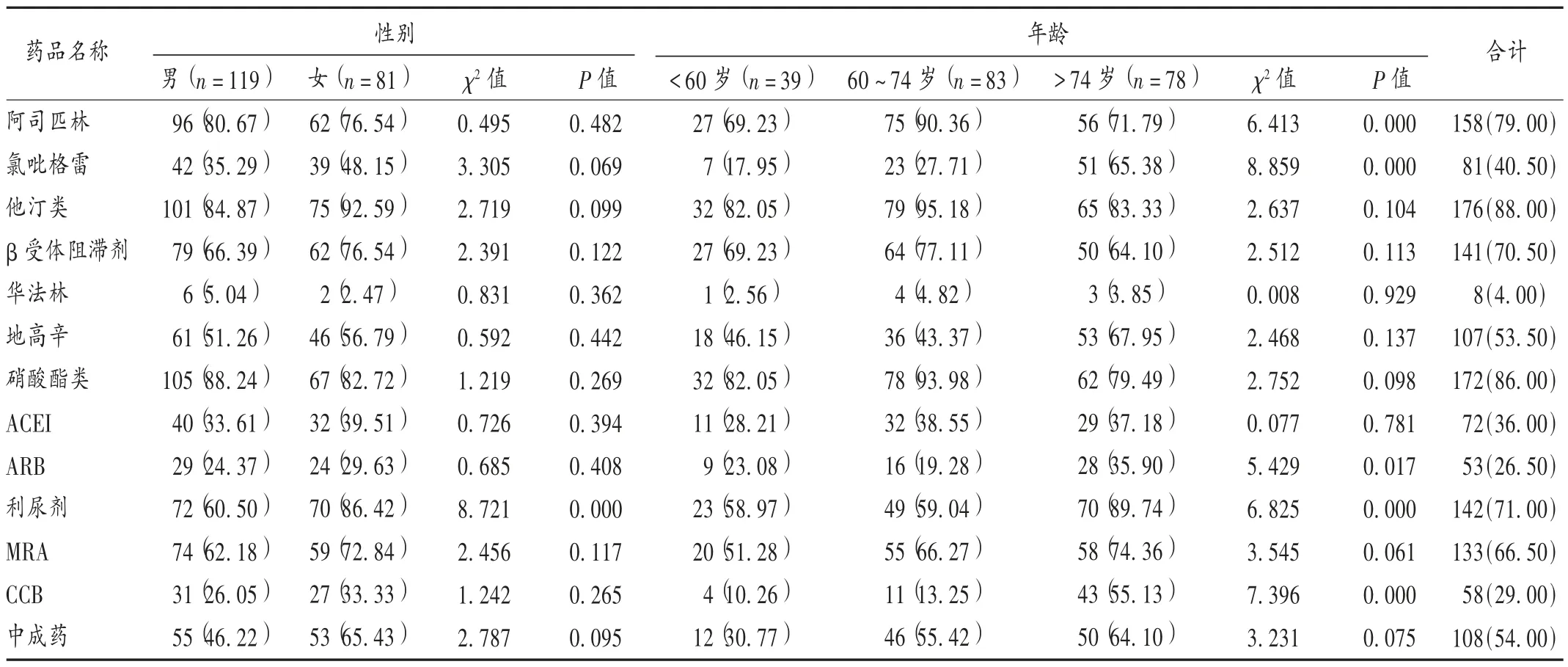
表2 患者出院医嘱用药情况与性别、年龄分布[例(%),n=200]
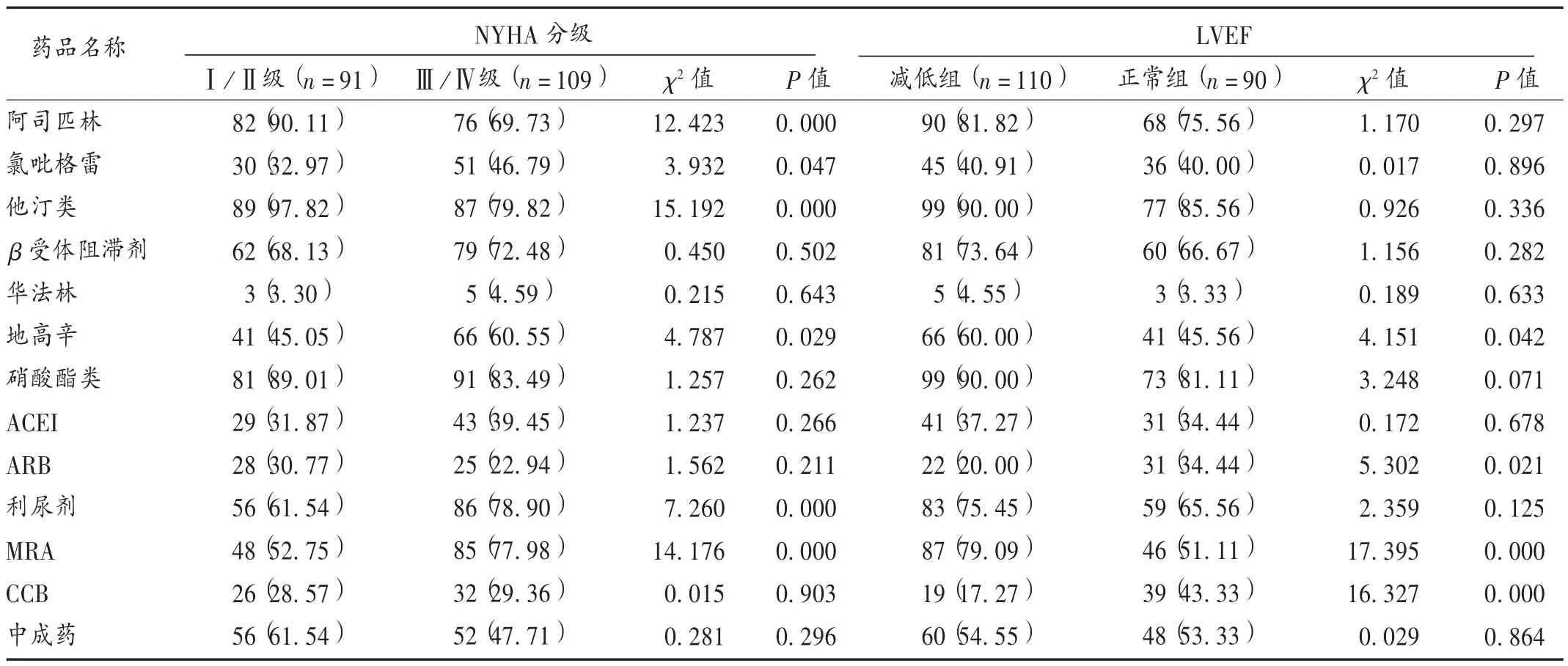
表3 医嘱用药情况与心功能情况[例(%),n=200]

表4 ACEI/ARB、β受体阻滞剂、MRA 3类药物单用或合用情况[例(%),n=200]
本研究结果显示,冠心病慢性心力衰竭患者中男性多于女性,≥60岁年龄段发病率较高,说明男性及老年人群较易发病,这可能是因为男性吸烟、饮酒次数较多,易影响冠状动脉,且男女之间存在不同病理生理特点,如在压力负荷相同情况下,男性患者易发生左室收缩功能降低和离心性肥厚,女性患者左室收缩功能比男性维持更好[8],故男性患者更易发病。老年人群由于受生理机能减退,心脏老化,且多种疾病共存,用药依从性差等因素影响,更易复发[9]。该疾病合并症排名前3的依次为高血压、糖尿病、心肌梗死,这可能与就诊人群的偏倚性(吸烟、饮酒)及生活饮食(如肉、奶、蛋等饮食增加)相关,高血压、高血糖、高血脂等合并症影响血液流变学指标及血管血压,并通过炎性反应诱发心肌纤维化,导致心肌细胞损伤,心脏泵血功能受到影响,出现慢性心力衰竭[10]。本研究中,他汀类、硝酸酯类、阿司匹林、利尿剂、β受体阻滞剂、MRA、中成药、地高辛使用率较高,ACEI,ARB,CCB使用率较低,与指南有偏差,可能与该院医师的药学专业知识及个人用药习惯有关,说明需要加强医师培训,并指导其规范化合理用药,同时临床药师也需参与到临床用药的指导中。本研究中,利尿剂女性使用率高于男性,这可能与女性激素水平变化,更易出现液体潴留等有关[11]。60~74岁患者阿司匹林使用率较高,可能是该年龄段易发急性心肌梗死且禁忌证较少,而阿司匹林作为常用抗血小板聚集药,对急性心肌梗死且无禁忌证患者有显著疗效[12]。>74岁患者氯吡格雷、利尿剂、CCB及ARB使用率较高,《指南》中推荐ARB、利尿剂等药物,同时氯吡格雷造成胃肠道出血的发生率较阿司匹林低,>74岁患者胃肠功能衰退,故临床氯吡格雷使用相对较多;CCB可选择性地阻滞细胞膜电压依赖性钙通道的Ca2+内流,对于合并高血压、心律失常等疾病的慢性心力衰竭患者亦有显著疗效[13],>74岁患者常多病并存,故需结合多种药物治疗。LVEF低、心功能差的患者地高辛、MRA、利尿剂使用率均较高,说明临床常通过使用强心、扩血管、抗血小板聚集、利尿等药物来改善心力衰竭症状,这与马金萍等[14]的研究结果相符。而硝酸酯类总体使用率均较高,说明其作为常用扩血管药物,可通过改变血流动力学及心肌血液的供应,改善心肌缺血症状以缓解心力衰竭。
冠心病慢性心力衰竭患者不仅需要通过药物缓解临床症状,还需改善预后,降低病死率,提高远期生活质量。近年来,神经内分泌拮抗剂中ACEI/ARB、β受体阻滞剂、MRA在治疗中发挥重要作用,β受体阻滞剂广泛使用,可通过抑制神经内分泌系统的激活,增殖因子分泌减少,抑制心肌细胞重塑和血管内皮重构[15];发挥抗氧化作用,清除氧自由基,抑制平滑肌细胞增生,延缓动脉硬化,最终改善预后。ACEI/ARB可规范化用药,如增加缬沙坦和坎地沙坦等,降低病死率。本研究中,单用药物在LVEF减低组中的使用率低于正常组,说明LVEF正常患者药物联用较少,体现了“临床合理用药、降低副作用”的原则,而对于LVEF减低的患者临床应增加神经内分泌拮抗剂的联用,发挥协同作用,增加临床疗效。如收缩性心力衰竭患者增加β受体阻滞剂与ACEI/ARB联用,其中β受体阻滞剂抗心肌缺血,使心源性猝死降低,ACEI/ARB适度影响心肌重构,从根本上改善LVEF,有效治疗收缩性心力衰竭,这与李静等[16]的报道相符。本研究中,3种合用药物在心功能差的患者中使用较多,说明心功能差的患者更需联合用药,以增强疗效。
综上所述,60~74岁冠心病慢性心力衰竭患者阿司匹林使用率较高,>74岁患者氯吡格雷、利尿剂、CCB、ARB使用率较高。他汀类、硝酸酯类、阿司匹林、利尿剂在不同年龄段患者中应规范使用,对于使用率较低且与《指南》有差距的药物(如ACEI,ARB,CCB等),应根据病情合理选用,同时应提高患者用药依从性教育,加强医师专业知识培训。
