腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤的临床效果
2020-02-06李德珍
李德珍
(固始县人民医院 妇产科,河南 信阳 465200)
子宫肌瘤是一种常见的良性肿瘤,若未进行规范的治疗,随着病情的进展,可能导致女性不孕[1]。目前手术是治疗该病最有效的方式,开腹全子宫切除术较常见,但创伤较大,患者术后康复时间长。随着微创技术的不断提升,腹腔镜辅助阴式全子宫切除术被逐渐应用于临床[2-3]。鉴于此,本研究将探讨腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤的临床效果。
1 资料与方法
1.1 一般资料选取2015年4月至2018年2月固始县人民医院收治的102例巨大子宫肌瘤患者。纳入标准:(1)临床资料完整;(2)确诊为子宫肌瘤;(3)无凝血功能疾病。排除标准:(1)合并全身严重感染;(2)伴有心、肺、肾功能损伤;(3)合并恶性肿瘤。按手术方式将患者分为对照组(50例)和观察组(52例)。对照组年龄24~55岁,平均(39.52±4.18)岁;肌瘤位于浆膜下23例,肌壁间27 例。观察组年龄23~56岁,平均(40.01±3.85)岁;肌瘤位于浆膜下22例,肌壁间30例。两组患者年龄、肌瘤位置比较,差异无统计学意义(均P>0.05)。
1.2 手术方法
1.2.1对照组 接受开腹全子宫切除术治疗。取平卧位,行硬膜外麻醉,常规铺巾消毒,于腹壁做纵向切口,长为8~10 cm,将皮肤和皮下组织逐层分离后入腹,使子宫充分显露,结扎子宫供血动脉,切除子宫,电凝止血后,使用生理盐水冲洗腹腔,留置导尿管,缝合切口。
1.2.2观察组 接受腹腔镜辅助阴式全子宫切除术治疗。取截石位,全身麻醉后于脐下缘做穿刺孔,建立气腹,维持腹压为12 mm Hg(1 mm Hg=0.133 kPa)左右,插入腹腔镜,探查盆腹腔情况。另于反麦氏点和麦氏点分别做小切口,长约5 mm。于下腹部耻骨联合交界处做长约1 cm的操作孔,置入相关操作器械。腹腔镜下使用电凝刀切断卵巢固有韧带、圆韧带、输卵管峡部,分离前后叶,使子宫动静脉显露。将膀胱子宫反折腹膜打开,将膀胱向下推,行阴式子宫切除术。将1∶20万的肾上腺生理盐水经阴道注入膀胱阴道间隙、子宫膀胱间隙及阴道穹窿黏膜处。切开阴道黏膜,对宫颈直肠间隙、膀胱宫颈间隙行钝性分离,直至腹膜反折。将主韧带和子宫骶韧带切断,缝扎子宫动静脉,经阴道切除子宫并取出,电凝止血,生理盐水冲洗盆腔,使用可吸收线缝合阴道残端及腹膜,留置导尿管,缝合切口。
1.3 观察指标(1)手术相关指标,包括失血量、肛门排气时间、手术时间、住院时间。(2)术后并发症发生情况。
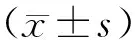
2 结果
2.1 手术相关指标观察组患者肛门排气时间和住院时间均短于对照组,失血量少于对照组,手术时间长于对照组,差异有统计学意义(均P<0.001)。见表1。

表1 两组患者手术相关指标比较
2.2 并发症对照组出现2例腹腔感染,3例皮下气肿,2例脏器损伤,3例切口感染,并发症发生率为20.00%(10/50);观察组出现1例皮下气肿,1例脏器损伤,1例切口感染,并发症发生率为5.77%(3/52)。观察组并发症发生率低于对照组,差异有统计学意义(χ2=4.642,P=0.031)。
3 讨论
子宫肌瘤患者若未及时接受规范的治疗,可发展为巨大子宫肌瘤,导致子宫异常出血、盆腔压迫等,影响生育能力。目前临床首选手术治疗子宫肌瘤,但因巨大子宫肌瘤的解剖特点较特殊,手术剥离操作较困难,故临床多采用全子宫切除术治疗[4]。
开腹全子宫切除术是以往临床常用的治疗术式,操作简单,手术视野良好,但该术式创伤较大,影响患者术后康复[5]。近年来,腹腔镜辅助阴式全子宫切除术凭借并发症少、微创、术后恢复快等优点被逐渐用来治疗巨大子宫肌瘤,疗效良好[6]。本研究结果显示,观察组患者肛门排气时间和住院时间均短于对照组,失血量少于对照组,并发症发生率低于对照组。腹腔镜辅助阴式全子宫切除术结合了开腹手术和阴式手术的不同优点,腹腔镜下可全面、直观地观察到盆腹腔组织情况,在不牵动腹腔脏器的基础上从不同角度确认病灶位置,术野较清晰,且手术在密闭的盆腔内完成,内环境较稳定,对盆腹腔脏器组织的干扰小,利于术后胃肠道功能的恢复。术中利用腹腔镜分开子宫肌瘤,利于子宫肌瘤阴式切除的定位,从而最大限度避免损伤周围正常组织。术中利用电凝止血迅速,可显著减少出血量,降低术后并发症发生率。
综上所述,腹腔镜辅助阴式全子宫切除术治疗巨大子宫肌瘤的效果确切,具有并发症少、术后恢复快等优点,值得临床应用。
