手术治疗鼻咽癌放射性颞叶损伤临床疗效分析☆
2020-01-14刘家豪欧阳乐平谢琳何明亮刘安民
刘家豪 欧阳乐平 谢琳 何明亮 刘安民○☆
放射性脑损伤是鼻咽癌患者放射治疗后最严重的并发症之一,严重影响患者的生存质量,甚至危及生命[1]。目前放射性脑损伤主要以皮质类固醇等药物保守治疗为主[2-3]。对于保守治疗无效,症状进行性加重的患者,外科手术治疗是最后的选择[4-5]。然而目前关于放射性脑损伤手术治疗的研究不多[4-6]。因此,本文回顾分析中山大学附属孙逸仙纪念医院2013年1月至2017年12月经手术治疗的鼻咽癌放射性颞叶损伤患者,分析其临床效果及预后,报道如下。
1 资料与方法
1.1 研究对象入组标准:①既往因鼻咽癌接受放射治疗;②放射性脑损伤积极保守治疗无效,需要手术治疗;③术后病理结果符合放射性脑损伤;④患者及家属签署知情同意书。排除标准:①影像学提示或术后病理结果符合鼻咽癌复发;②术后病理结果符合脑脓肿;③临床资料不完整。本研究已经得到我院医学伦理委员会批准(伦理批准号:SYSEC-KY-KS-2019-001)。按入组排除标准纳入患者27例,其中男23例,女4例,年龄31~68岁,平均(51±9)岁。诊断放射性脑损伤至接受手术治疗的时间0~60个月,中位数13(4,35)个月。主要临床症状:头痛18例,头晕14例,记忆力下降13例,肢体乏力4例,性格改变(易怒或淡漠)4例,癫痫发作4例,嗜睡3例。
1.2 手术方法27例患者均在保守治疗失败后接受放射性脑病灶切除术。18例患者行一侧颞叶放射性病灶切除术,9例行双侧颞叶病灶切除术。一侧颞叶病灶切除术的手术方式:病灶定位颞叶,经颞叶入路常规开颅,完全切除实性坏死病灶,合并囊肿者切除部分囊壁,最后打通病灶与侧脑室颞角或者附近脑池(颈动脉池、环池等)的脑脊液循环通路。双侧颞叶手术患者是在完成一侧颞叶手术后,重新消毒铺巾再完成对侧手术,手术方式同一侧颞叶病灶切除术。
1.3 观察指标观察并记录患者术后的临床表现改善情况以及手术相关不良事件,随访并评估患者术后6个月的头颅MR以及Karnofsky功能状态 评 分(Karnofsky Performance Scale,KPS),比 较患者术前及术后6个月的头颅MR以及KPS评分差异,评估手术治疗的临床疗效及预后。
本研究采用西门子1.5 T MR(MAGNETOM Avanto,Siemens Healthcare Gmbh,Germany)对 患者进行头颅MR检查。两名神经外科专科医师独立分析MR数据,比较并评价放射性脑损伤病灶的变化情况。脑干、丘脑严重受压或中线移位超过1 cm定义为颅内占位效应严重。KPS评分最高分为100分,达到70分表示患者生活可自理,评分越高,表明患者功能状态越好。
1.4 统计学方法采用SPSS 22.0进行分析。计量资料经K-S检验后为正态分布,采用±s表示,若检验后为非正态分布,采用M(QL,QU)表示。采用秩和检验比较术前与术后6个月的KPS评分差异。检验水准α=0.05。
2 结果
2.1 术后症状改善情况术后18例头痛缓解,12例头晕缓解,6例记忆力下降改善,4例肢体乏力改善,2例性格改变(易怒或淡漠)改善,4例癫痫无再发,2例嗜睡改善。
2.2 MR改善情况23例患者经术前MR诊断双侧颞叶放射性脑损伤,其余4例为一侧颞叶损伤。27例患者的术前MR均可见由一侧或双侧放射性病灶导致的严重颅内占位效应,其中20例由囊肿和脑水肿造成(图1-A),7例由实性病灶和脑水肿造成(图1-B)。在术后6个月复查的头颅MR中,20例患者的颅内占位效应得到明显缓解(图2),7例患者因非手术侧病灶进展再次导致颅内占位效应,其中5例需要保守治疗,2例需要再次手术治疗。26例患者无放射性病灶残留或复发征象,脑水肿病变明显缓解,其中16例脑水肿完全消退。1例患者可见术腔边缘的对比剂增强实性病灶,考虑术中残留或复发,但脑水肿仍较术前明显缓解。
2.3 KPS评分改善情况术前KPS评分60(50,60)分,术后6个月KPS评分80(70,80)分。术后6个月与术前的KPS评分差异有统计学意义(Z=-4.437,P<0.01)。
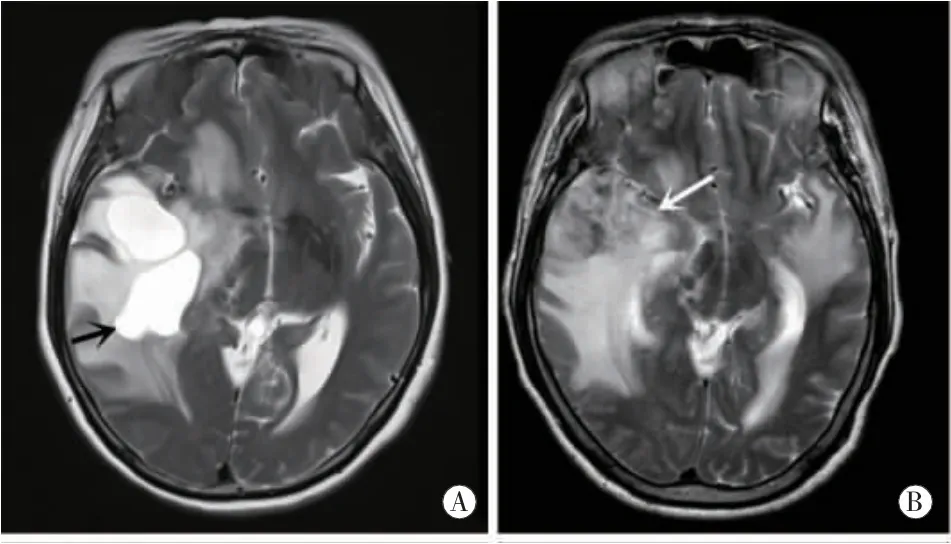
图1放射性脑损伤的术前M R特征。A:轴位T2加权图像:右侧颞叶巨大囊肿(黑箭头),呈高信号,边界清晰,脑水肿严重,中线移位明显。B:轴位T2加权图像:右侧颞叶呈混杂信号的实性病灶(白箭头),脑水肿严重,中线移位明显,左侧同样可见脑水肿表现。
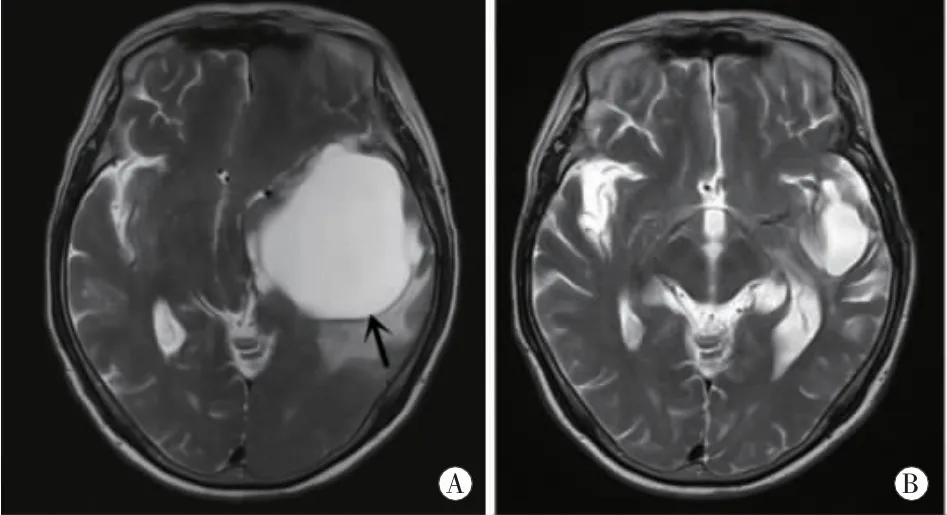
图2 52岁男患者手术前后的M R比较。A:术前轴位T2加权图像:左侧颞叶巨大囊肿(黑箭头)伴脑水肿,中线移位明显。B:术后6个月轴位T2加权图像:左侧囊肿消失,脑水肿完全消退,中线复位。
2.4 手术相关不良事件术后无患者新发神经系统症状,无患者死亡。4例术后出现并发症。2例术后出现肺部感染,加强抗生素治疗效果不佳后行气管切开术,1周后感染控制拔除气管套管出院。1例因术后颅内感染行腰大池外引流及鞘内注射抗生素治疗,10 d后感染控制拔除引流管出院。1例因术后切口愈合不良行床旁清创缝合术,7 d后切口愈合良好出院。
3 讨论
放射性脑损伤是一种不可逆,逐渐进展的中枢神经系统放疗并发症,其发病机制目前仍不清楚[7],因此仍缺乏特异性治疗方法。尽管长期反复使用激素可以缓解部分症状,但仍有15%的患者最终需要外科手术介入[3]。本研究通过分析比较患者手术治疗前后的临床症状、头颅MR以及KPS评分变化情况表明,手术治疗可以有效缓解放射性脑损伤病灶的颅内占位效应,有效改善患者的临床症状以及明显提高患者的KPS评分,改善患者的生存质量。
本研究发现,患者术前MR均提示严重的颅内占位效应,若不及时处理,容易发生脑疝,危及患者生命。因此对于保守治疗无效,术前影像学提示颅内占位效应严重的患者应高度警惕,及时手术治疗,避免不良后果。既往研究指出,脑水肿在切除实性病灶或囊肿后可以自行消退,提示脑水肿可能是囊、实性病灶的继发表现[5]。本研究也发现脑水肿在术后6个月MR中明显缓解,部分患者甚至完全消退。因此手术过程中完整切除实性病灶、开放囊肿与脑脊液之间的循环通路已经足够,无需切除过多的脑实质。此外,本研究有7例患者在术后6个月因对侧病灶进展而需要再次住院治疗,其中2例需要再次手术治疗。既往研究表明,33%的鼻咽癌放射性脑损伤患者会发展至双侧损伤[8]。因此,放射性脑损伤患者需要定期复查,警惕新发病灶或进展,早期诊断,早期治疗。
既往研究表明,肺部感染是手术治疗放射性脑损伤的最常见并发症[5]。本研究中,2例患者术后出现肺部感染,与既往研究结果相似[5]。推测其可能原因主要是鼻咽癌放疗患者多合并不同程度的张口困难、吞咽困难等并发症[9],容易发生误吸以及自身咳嗽排痰能力弱。因此,围手术期需加强患者呼吸道管理,术前留置胃管可以减少误吸发生的可能。
总之,对于保守治疗无效,影像学提示颅内病灶占位效应明显的鼻咽癌放射性颞叶损伤患者,应及时外科手术治疗,缓解颅内占位效应,改善患者临床症状和生存质量。回顾性研究,样本量较少是本研究的主要不足。此外,本研究未对患者进行认知功能方面的量表评价,对患者的症状评估方面存在一定偏差。下一步需要扩大样本量,完善认知功能评价进一步分析手术治疗效果。
