前列腺结核性脓肿1例报告并文献复习
2020-01-10崔庆鹏李天杰罗钰辉李同海李显永吴汶钊刘孝东
崔庆鹏,李天杰,罗钰辉,李同海,李显永,雷 银,吴汶钊,刘孝东
(1. 云南省第三人民医院泌尿外科,云南 昆明 650200; 2. 昆明医科大学第一附属医院泌尿外科,云南 昆明 650032)
前列腺结核是一种罕见的泌尿系统结核,而形成结核性脓肿者则更加少见。本病的发病率低,临床症状缺乏特异性,因而常常被临床医生所忽视,极易造成误诊或漏诊。前列腺结核的误诊或漏诊往往造成抗菌药物的滥用,甚至造成结核的加重或播散,使患者预后不佳。因此有必要对该疾病给予一定的重视。本文报告1例前列腺结核性脓肿的病例,并通过搜集数据库中类似的病历来总结分析该病的临床特征及治疗方法,为该疾病的诊治提供一些临床参考。
1 病历报告
患者,男,因“肾病综合征18个月,反复尿急、尿痛、发热半年余”入住本院肾内科,18个月前诊断为肾病综合征,长期服用甲泼尼龙、雷公藤、环孢素等。入院后反复发热,体温:36.5℃~42℃,磁共振(MRI)示前列腺脓肿,遂转入本院泌尿外科进行治疗。完善术前相关检查后行经尿道前列腺电切术切开脓肿引流,术中见大量白色脓液,以淡碘伏反复冲洗尿道膀胱。术后给予头孢哌酮/他唑巴坦、亚胺培南/西司他丁钠抗感染治疗,仍然反复高热,病理检查结果提示前列腺结核,胸部CT显示双肺粟粒样结节,遂停用抗生素,改用利福平、异烟肼、吡嗪酰胺、乙胺丁醇抗结核治疗, 情况好转后转入传染病医院专科治疗。辅助检查:(术前)胸片示双肺间胸膜增厚(见图1A),余未见明显异常;(术前)前列腺MRI平扫+增强+弥散示:前列腺肿胀伴多发异常信号,考虑感染性病变,伴多发脓肿形成(大者4.2 cm×4.3 cm×4.8 cm,见图2A);右侧精囊腺异常信号,考虑感染性病变累及。(术后)前列腺MRI平扫+增强+弥散示:前列腺呈术后改变,脓肿腔较前明显缩小(大者2.5 cm×2.6 cm×1.7 cm,见图2B),右侧精囊腺体积较前稍减小,信号较前减若。(术后)胸部、上中下腹部CT平扫示:双肺散在粟粒样结节(见图1B);双肺下叶条索、斑片状影,炎症可能;双肾周脂肪条状密度增高,考虑炎性;前列腺内片状低密度影。病理检查结果示:慢性肉芽肿性炎伴脓肿及点灶状坏死,抗酸染色(+),支持分枝杆菌感染,见图3。特殊染色PSA(-),抗酸(+);免疫组化:P63(+),CKH(+),CD68(+,组织细胞),CD3(+,淋巴细胞),CD20(+,淋巴细胞);CD34(脉管+),PR(-),actin(-),P504s(-)。TB-qPCR: 支持结核分枝杆菌感染。肝肾功能正常,血培养、尿培养、真菌培养、尿沉淀抗酸杆菌染色均为阴性。诊断:(1)前列腺结核伴脓肿形成;(2)肾病综合征;(3)双肺粟粒样结核。随访3个月,患者体温恢复正常,尿路刺激症状消失。

A:术前胸片双肺间胸膜增厚,心外形增大,未提示结核;B: 术后胸部CT平扫示双肺散在粟粒样结节,提示肺结核
图1患者术前胸片及术后胸部CT结果
Figure1Patient’s preoperative chest X-ray film and postoperative chest computed tomography result

A:患者术前前列腺脓肿,较大脓腔约4.2 cm×4.3 cm×4.8 cm;B:术后前列腺脓肿残腔,较术前明显缩小,较大脓腔约2.5 cm×2.6 cm×1.7 cm
图2患者手术前后前列腺MRI结果
Figure2Magnetic resonance image of patient’s prostate before and after operation
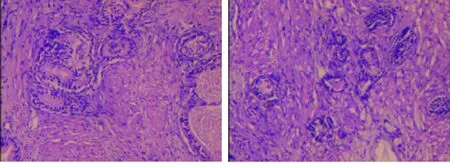
注:病理结果显示慢性肉芽肿性炎伴脓肿及点灶状坏死,支持分枝杆菌感染(HE染色,×100)
图3患者前列腺病理检查结果
Figure3Pathological findings of patient’s prostate
2 文献检索
使用PubMed数据库,以tuberculous prostatic abscess进行检索,阅读全文,挑选出相关个案报道19篇文献共23例患者;使用中国知网,以前列腺结核性脓肿进行检索,共检索到3例相关报道,其中有1例重复。现将检索到的25例前列腺结核性脓肿患者及本例患者临床资料收集统计于表1。
基础疾病为艾滋病及使用免疫抑制剂者共7例(占26.92%),卡介苗灌注者共11例(占42.31%);少数患者为肺结核播散至前列腺,明确者共2例,占7.69%;中老年患者18例(占69.23%)。前列腺结核性脓肿患者无明显特异性表现,主要表现为下尿路症状(lower urinary tract symptom, LUTS)(16例,占61.54%)、发热(6例,占23.08%)、前列腺特异性抗原(prostate-specific antigen,PSA)升高(5例,占19.23%)等非特异性症状。经直肠前列腺超声及超声引导下穿刺是最重要的诊断方式(17例,占65.38%),其次经尿道前列腺切除术也是重要的诊断方法(4例,占15.38%)。

表1 26例前列腺结核性脓肿患者临床资料
#:此文献中包括5例前列腺结核性脓肿患者
3 讨论
泌尿系结核占肺外结核病例的10%,而前列腺结核比肾结核、膀胱结核和精囊结核更少见, 仅占泌尿生殖道结核的2.7%[22-23]。前列腺脓肿(PA)也是一种罕见疾病, 其发病率占前列腺疾病的0.5%[24],且前列腺脓肿的早期临床表现无明显特异性, 该病的早期诊断和及时治疗存在一定的困难, 病死率为3%~16%[25]。研究[26]表明,结核分枝杆菌引起的前列腺结核性脓肿约占所有前列腺脓肿的1.8%。前列腺结核性脓肿作为一种特殊类型的前列腺结核以及一种特殊类型的前列腺脓肿,则更加罕见,仅见于个案报道,其早期诊断及治疗则更加困难。与其他泌尿系受累部位一样,前列腺结核的症状是非特异性的。最常见的表现是尿路刺激症,其次是血精症。无菌性脓尿也可能是一个提示性的临床特征[2,27-31]。前列腺结核性脓肿多发于免疫力低下的人群,数据库收集的前列腺结核性脓肿患者,基础疾病为艾滋病及使用免疫抑制剂者共7例(占26.92%);膀胱癌患者行卡介苗膀胱灌注治疗是前列腺结核性脓肿的另一大危险因素,卡介苗灌注者共11例,占40.31%;少数患者为肺结核播散至前列腺,明确者共2例,占7.69%;前列腺结核性脓肿多见于中老年人,达18例,占69.23%。本文患者特征符合以上特点,中老年男性,患肾病综合征,长期使用免疫抑制剂。
前列腺结核性脓肿患者无明显特异性表现,主要表现为LUTS(16例,占61.54%)、发热(6例,占23.08%)、PSA升高(5例,占19.23%)等非特异性症状,容易被误诊。研究[26]表明,前列腺脓肿的临床表现依次为发热、尿路刺激征、 疼痛、排尿困难、急性尿潴留、血尿等,与本研究结果相符。本例患者术前无其他部位结核,为单纯前列腺结核性脓肿,误诊为普通的前列腺脓肿。
前列腺结核性脓肿缺乏特异性表现,早期诊断较困难。经直肠前列腺超声及超声引导下穿刺是最重要的诊断方式(17例,占65.38%);其次经尿道前列腺切除术也是重要的诊断方法(4例,占15.38%),主要针对于脓肿较大者,既可以诊断又可以充分引流,但有可能导致结核的播散(本文患者术后出现肺结核)。2014版《中国泌尿外科疾病诊断治疗指南手册》[32]推荐对于疑似急性细菌性前列腺炎患者, 规范治疗36 h后病情无改善, 建议行直肠B超明确有无前列腺脓肿。另外盆腔CT、MRI对前列腺脓肿的诊断均有帮助[33-34]。总体来说,前列腺结核性脓肿诊断主要依靠影像学显示前列腺脓肿形成,病原学检查示前列腺脓肿引流液抗酸染色阳性和培养出结核分枝杆菌,以及组织病理检查示组织干酪样坏死及前列腺肉芽肿性炎症表现。目前,TB-qPCR也是重要的确诊方式。此外,与肺结核痰培养或抗酸染色高阳性率不同,泌尿系统结核尿液的结核分枝杆菌培养或抗酸染色阳性率低[2]。
前列腺结核性脓肿患者一旦确诊,需行标准的抗结核药物治疗,除药物治疗外,多数病例需外科介入治疗,目前B超或CT引导下经直肠穿刺引流术及经尿道前列腺脓肿切开引流应用较多,经会阴引流术因术后疼痛、影响性功能的不良反应已较少应用[33]。但手术介入治疗是否会导致结核的播散尚无明确定论,特别是做诊断性切开引流未行药物治疗时。值得注意的是,膀胱癌术后卡介苗灌注引起的前列腺结核性脓肿,因卡介苗为牛型分枝杆菌制成的减毒活疫苗, 对吡嗪酰胺天然耐药,因此,选择抗结核药物时,应该选择除吡嗪酰胺外的药物[21]。但因前列腺结核性脓肿缺乏特异性临床表现,早期往往因患者发热、尿路刺激症状、感染指标高而使用大量抗菌药物,影响疾病的诊断治疗。前列腺结核治愈的标准是尿液或前列腺液结核菌涂片和培养均为阴性, 泌尿生殖系统结核症状及体征全部消失[35]。前列腺结核性脓肿预后主要取决于其基础疾病和是否伴有颅脑的播散[19-20]。艾滋病患者[3]免疫力低下,大多患有其他部位结核,预后较差。
