不同体位通气联合震动排痰在急性呼吸窘迫综合征患者中的应用及效果评价
2020-01-03吴袁琴陈凌波
吴袁琴 陈凌波 彭 晶
(萍乡市人民医院重症医学科,江西 萍乡 337000)
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是一种急性、弥漫性、炎症性肺毛细血管损伤,临床表现为呼吸窘迫和难以纠正的低氧血症,纠正缺氧、改善低氧血症是治疗ARDS的关键因素[1-2]。机械通气是治疗ARDS的重要手段,正确的通气策略可以明显降低其病死率。振动排痰(Vibration+Sputum,VS)是一种胸部物理治疗技术,通过振动排痰可以增强纤毛蠕动,促进痰液引流,维持呼吸道通畅,改善患者通气功能,提高血氧浓度,与传统的手法震颤相比更省时、省力[3]。将侧卧位、俯卧位通气联合振动排痰的应用报道尚少。本研究探讨侧卧位、俯卧位通气联合振动排痰应用于ARDS患者时血流动力学、氧合、呼吸力学指标的变化及护理并发症情况,为临床应用提供依据。
1 资料与方法
1.1 一般资料:选择2016年3月至2018年3月入住我院重症医学科符合ARDS诊断标准[4]且接受机械通气>24 h的成年患者60例,其中男35例,女25例;年龄20~82(50.26±15.46)岁。其中多发伤14例,胰腺炎8例,脓毒血症3例,重症3肺炎例。排除标准:急性出血、脑水肿、颅内高压患者;近期胸部大手术后患者;尚不稳定的脊髓损伤或骨折患者;年龄<16岁患者;妊娠、肥胖患者。该研究经医院伦理委员会批准,患者自愿参加并签署知情同意书。
1.2 方法
1.2.1 分组:将研究对象根据入院顺序按照随机数字表法分为LP+VS组、PP+VS组,每组30例。LP+VS组即侧卧位通气+振动排痰组(侧卧位振动排痰15~20 min→侧卧位通气4 h→仰卧位通气1 h);PP+VS组即俯卧位通气+振动排痰组(俯卧位振动排痰15~20 min→俯卧位通气4 h→仰卧位通气1 h)。两组患者基线资料(性别、年龄)比较差异无统计学意义(P>0.05),具有可比性,见表1。
1.2.2 体位治疗方案:LP+VS组采用侧卧位通气方案:以右侧为例,头部偏向侧,臀部与躯干向右倾斜,垫软枕,避免受压,右腿伸展,左腿向右旋转90°,左手臂放于头前,保持各导管通畅;PP+VS组采用俯卧位通气方案:患者以上半身自由泳姿势俯卧于床垫上,头转向一侧,受压脸颊放置趴趴枕防止受压,颜面同侧手臂略微举起,另一侧手臂手掌朝上自然平放,同侧的腿弯曲,在近髋部垫处放一软枕,同时置一软枕于对侧腿的足背下方,避免造成会阴部及膝盖受压;肩颈部、腹部用软枕支撑,并分别于患者前肋下缘、髋部、膝盖、足背贴减压贴保护,防止受压;调整病床至头高脚低位;各管路妥善固定。

表1 两组患者一般资料比较
1.2.3 振动排痰方案:LP+VS组先在侧卧位下行振动排痰治疗15~20 min后取侧卧位通气4 h,换至仰卧位通气1 h;PP+VS组实施俯卧位振动排痰15~20 min后取俯卧位通气4 h,换至仰卧位通气1 h。
1.2.4 观察指标:分别于患者改变体位前(T0)、转复为仰卧位后1 h(T1)时间点观察记录患者各项指标的变化。采用血气分析仪进行动脉血气分析,监测两组患者动脉血氧分压(PaO2)、吸入氧浓度(PaCO2)、脉搏血氧饱和度(SpO2)变化,记录氧合指数(PaO2/FiO2)在机械通气过程中记录患者气道痰液引流量。采用监测仪监测两组患者心率(HR)、平均动脉压(MAP)、中心静脉压(CVP)。
1.3 统计学方法:所得数据采用SPSS19.0软件进行统计学处理。先将数据进行正态分布及方差齐性检验,计量资料以均数±标准差s)表示,组内比较采用配对t检验,组间比较采用两独立样本的t检验。P<0.05认为差异有统计学意义。
2 结果
2.1 各时间点血流动力学指标比较:LP+VS、PP+V治疗前后血流动力学指标比较,差异均无统计学意义(P>0.05),见表2。
表2 两组患者不同时点血流动力学指标比较(±s)

表2 两组患者不同时点血流动力学指标比较(±s)
2.2 各时间点氧合指标及痰液引流量比较:LP+VS、PP+V治疗前后,PaO2、SpO2、PaO2/FiO2均上升(P<0.05)、痰液引流量明显增加(P=0.000);PaCO2差异无统计学意义(P=0.432);见表3。
表3 两组患者不同时点氧合指标及痰液引流量比较(±s)
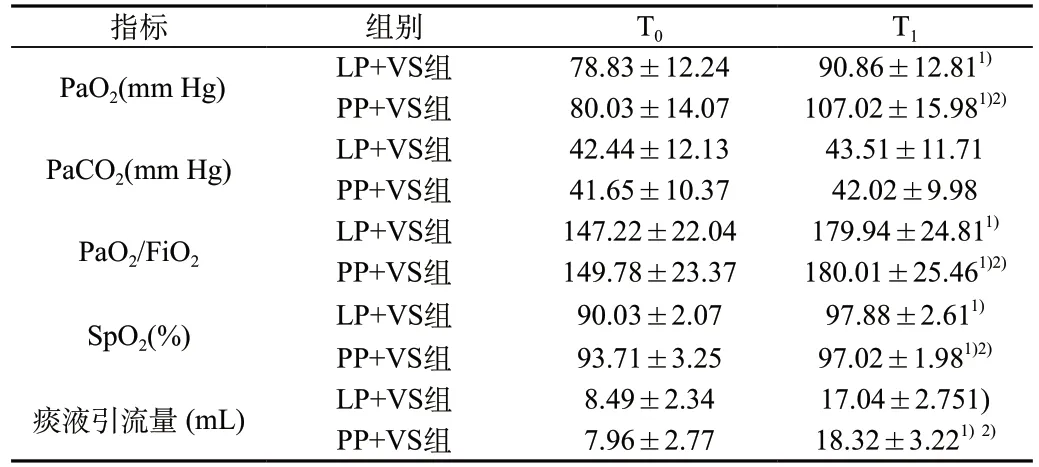
表3 两组患者不同时点氧合指标及痰液引流量比较(±s)
注:与同组T0相比,1)P<0.05;与同时点LP+VS组相比,2)P<0.05
3 讨 论
ADRS病理改变具有明显的重力依赖性和不均一性。ARDS肺间质呈弥漫性水肿,肺自重明显增加,使得双下肺病变明显,导致肺部通气及换气功能障碍,以进行性呼吸窘迫及难治性低氧血症为主要临床表现,俯卧位通气时患者肺内通气重新分布,有利于肺泡扩张,肺组织的血流灌注更加均匀,因而可改善通气血流比,提高氧合[5]。ARDS机械通气患者由于咳嗽功能抑制,气道分泌物增加。黏稠的分泌物容易堵塞小气道,形成痰栓,甚至堵塞气管插管造成窒息。本研究改良了体位治疗方案,将侧卧位、俯卧位通气与振动排痰有效联合应用,发现两种方法可改善ARDS患者机械通气氧合状态,无明显不良反应,为临床ARDS患者治疗及护理提供了可靠的依据。
3.1 侧卧位、俯卧位机械通气联合振动排痰改善患者氧合状态:振动排痰机使用的目的是配合机械通气患者进行胸部物理治疗[6],其原理是快速振动胸壁,通过垂直力松弛、液化呼吸道黏膜表面黏液和代谢物,通过水平力将已液化的黏液定向排除;其治疗力穿透性强,对于深部的痰液排除效果好。本研究发现将常规仰卧位转换为侧卧位、俯卧位通气与振动排痰联合应用均可改善ARDS患者机械通气氧合状态,而俯卧位通气与振动排痰有效联合组氧合改善明显优于侧卧位通气与振动排痰有效联合组。这可能与肺部二级以上支气管多为后下方解剖走向,仰卧位与侧卧位均不能达到有效的排痰[7]有关。俯卧位通气改变了ARDS患者胸廓形态及纵隔位置,心脏、大血管、腹部被支撑起来,胸腔内压力梯度减少,对肺组织受压迫减少;降低了胸壁顺应性,有利于分泌物引流。俯卧位机械通气联合振动排痰组痰液引流效果明显优于侧卧位机械通气联合振动排痰组,其对降低气道阻力,改善肺泡通气,促进氧合改善起到一定的作用。
3.2 侧卧位、俯卧位机械通气联合振动排痰对患者血流动力学无不良影响:由于俯卧位是一种特殊体位,危重患者其气管插管的固定,皮肤完整性的护理,呼吸道的管理等使护理难度加大,提高并发症发生率[8]。本研究发现侧卧位、俯卧位机械通气联合振动排痰对患者血流动力学无不良影响,提示两种治疗方法是安全的。在实施俯卧位械通气联合振动排痰前应向患者说明翻身的程序、翻身的必要性及可能出现的不适感,并告知家属俯卧位通气的目的及风险,取得患者及家属配合,推荐采用清单式管理[9],实施专人看护,运用风险评估系统,加强患者病情监测,防范动静脉、气道置管等高危管道滑脱及其他风险事件的发生,最大限度地降低俯卧位机械通气的不良反应,在保证患者安全的同时,将治疗效果发挥至最大化。
