综合护理干预在高热惊厥患儿中的应用效果分析
2020-01-02李小婷李翠娥陈华玲陈幼芸方少婷
李小婷 李翠娥 陈华玲 陈幼芸 方少婷
(福建省泉州市儿童医院,福建 泉州 362000)
高热惊厥是小儿感染性疾病初期的病理表现,患儿体温高于39 ℃使可伴有惊厥症状。表现为患儿局部或是全身肌群发生阵挛性或是强直性抽搐,且双眼球呈斜视、上翻或凝视状态,意识完全丧失[1]。且可发病于任一年龄段小儿群体,以6个月~4岁为高发年龄。临床多通过降温、使用镇静药物等方式治疗高热惊厥,但患儿的配合度差,疗效影响因素较多[2]。为此,临床建议为患儿行护理干预。本研究对象为来院治疗的76例高热惊厥患儿,旨在探究综合护理的作用效果,现进行如下报道。
1 资料与方法
1.1 一般资料:本研究对象为2017年1月至2019年1月来院治疗的76例高热惊厥患儿,诊断标准为:符合《高热惊厥诊断标准》;发热时间短于24 h;初次发病年龄为4个月-3岁;体温高于38 ℃;伴有呼吸道感染、意识丧失和抽搐等症状。纳入标准为:符合以上诊断标准;不伴有心肝肾等重大疾病;不伴有精神类疾病;家属对本研究知情且同意;可参与随访。依据患儿的入院顺序进行编号,即1~76号,以编号奇偶数法分A组和B组,每组各38例。其中,A组中男性20例,女性18例;年龄是0.4~6.4岁,平均(2.84±0.16)岁;发热时间为2~23 h,平均(10.05±0.48)h。B组中男性21例,女性17例;年龄是0.5~6.6岁,平均(2.91±0.22)岁;发热时间为3~22 h,平均(10.14±0.57)h。两组一般资料比较无差异(P>0.05),可进行分组对比。
1.2 方法:B组选用常规护理,监测体温、呼吸道护理、预防坠床或咬伤、应急处理和注意事项告知等。A组选用综合护理,详见下述。
1.2.1 环境护理:确保病房内环境舒适,定时通风,调整室内温度至25 ℃,湿度至55%。避免强光或噪声影响患儿休息,加设病床防护栏,预防坠床。
1.2.2 症状发作护理:监测心率、意识和体温等指标,伴有高热症状时,应行物理降温,无效后转为药物降温。患儿退热后会大量出汗,需及时将其汗液擦掉,更换宽松且干燥衣物。观察其皮肤弹性,适度补充电解质与水分,防止脱水。每日定时清洁口腔,防止因口腔干燥引发感染,可协助患儿使用漱口水,定期行口腔分泌物细菌培养。病房内备好急救药物,如纱布、止痉药和压舌板等,疾病发作后需使患儿保持仰卧位或侧卧位,确保呼吸道畅通。同时将其衣领松解,使头部偏于一侧,清理口鼻腔内部分泌物。
1.2.3 心理护理:患儿发病时会表现出焦虑或烦躁情绪,出现频繁哭闹等情况时,此时需护理人员给予其语言抚慰或肢体接触,适度安抚其情绪;出现坐立不安等情况时,需护理人员通过奖励方式取得其配合,疏导其情绪。同时应向家属讲解治疗要点和配合方法,解答其疑惑,使其掌握疾病知识,纠正错误认知。
1.2.4 吸氧护理:若患儿因呼吸不畅引发缺氧表现,应大流量吸氧处理,纠正缺氧状态。待其呼吸规律后,行小流量持续性吸氧,根据患儿情况适度调整吸氧参数,确保安全吸氧。
1.2.5 饮食护理:高热可影响食欲,需为患儿提供易消化、高蛋白、高能量和高纤维素食物,如鸡蛋或燕麦等。指导家属科学搭配饮食,根据患儿的饮食偏好选择高营养食物,增强其免疫力。根据患儿情况为其制定食谱,给出饮食建议,并明确注意事项,增强患儿体质。
1.2.6 出院指导:组织家属学习高热惊厥的院外急救要点,使患儿处于侧卧位,于上下齿间置入牙刷柄或筷子,避免舌头损伤。按压合谷穴或人中穴,拨打急救电话。日常生活中应加强体育锻炼,营养饮食,有效预防感染。体温高于38.5 ℃时,行温水或酒精擦浴等物理降温,或服用退热药,预防发病。流感高发季节应远离人口密集处,防止感冒。
1.3 观察指标:观察末次惊厥持续时间和退热时间等症状缓解时间;记录血钾(正常值为3.5~5.5 mmol/L)、血糖(正常值为3.9~6.1 mmol/L)与血钠(正常值为135~145 mmol/L)等血清学指标变化;利用自制评价表测评患儿家属的护理满意度,包括操作技能、服务态度、应急处理、情绪疏导与沟通技巧,共90分,分为十分满意(71~90分)、满意(51~70分)、相对满意(31~50分)和不满意(0~30分)。
1.4 统计学方法:采用SPSS19.0软件,计数资料(n/%)和计量资料(±s)分别行卡方和t检验,P<0.05为差异具有统计学意义。
2 结果
2.1 对比症状缓解时间:A组的症状缓解时间均短于B组(P<0.05),见表1。
表1 对比症状缓解时间(±s)
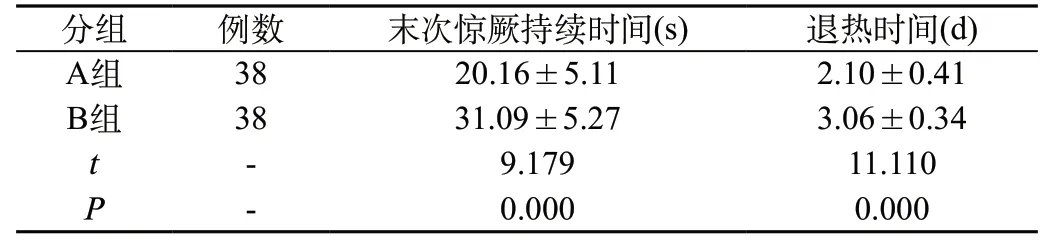
表1 对比症状缓解时间(±s)
2.2 对比血清学指标变化:护理后,两组的血清学指标均优于护理前,且A组优于B组(P<0.05),见表2。
2.3 对比患儿家属满意度:A组患儿家属的护理满意度为94.74%,B组为76.32%(P<0.05),如表3。
3 讨 论
高热惊厥的病因是神经系统不完全发育,且与遗传因素和细菌、病毒感染相关,临床多通过抽搐次数、时间与部位等情况进行药物治疗[3]。有研究指出:高热惊厥患儿伴有大脑缺氧表现,且神经元细胞的代谢功能紊乱,使钠离子功能异常,出现低血钾症状。疾病发作使机体处在应激状态,胰岛素分泌量减少,表现为高血糖,以上变化可引发多种并发症,增加疾病风险性[4]。综合护理是其理想护理方法,可预见性制定护理方案,细化各护理环节的护理要点,优化护理流程,保持患儿的情绪稳定,进而有序实施护理干预[5]。本研究结果中A组的症状缓解时间均短于B组(P<0.05),说明综合护理可促进症状消失。原因是其针对高热与惊厥症状采取个体化护理方案,可快速降温,防止惊厥发作[6]。A组的血清学指标均优于B组(P<0.05),说明综合护理可改善患儿的血清指标,原因是护理中强调饮食与运动干预,可确保患儿科学饮食,积极补充营养,改善其体质,并能通过运动防止血糖异常等情况,预防并发症[7]。A组患儿家属的护理满意度(94.74%)高于B组(76.32%),差异对比显著(P<0.05),说明综合护理可取得患儿家属的高度认可,原因是护理采取心理干预和出院指导等措施,提高家属对疾病的认知度,疏导患儿的负面情绪,进而提高其治疗配合度,拉近护患距离,确保护理干预顺利进行[8]。但以上护理的前提是护理人员的高度责任感与高超的护理技能,因此需要提高护理人员的专业能力,使其有效执行护理操作。
表2 对比血清学指标变化(±s,mmol/L)
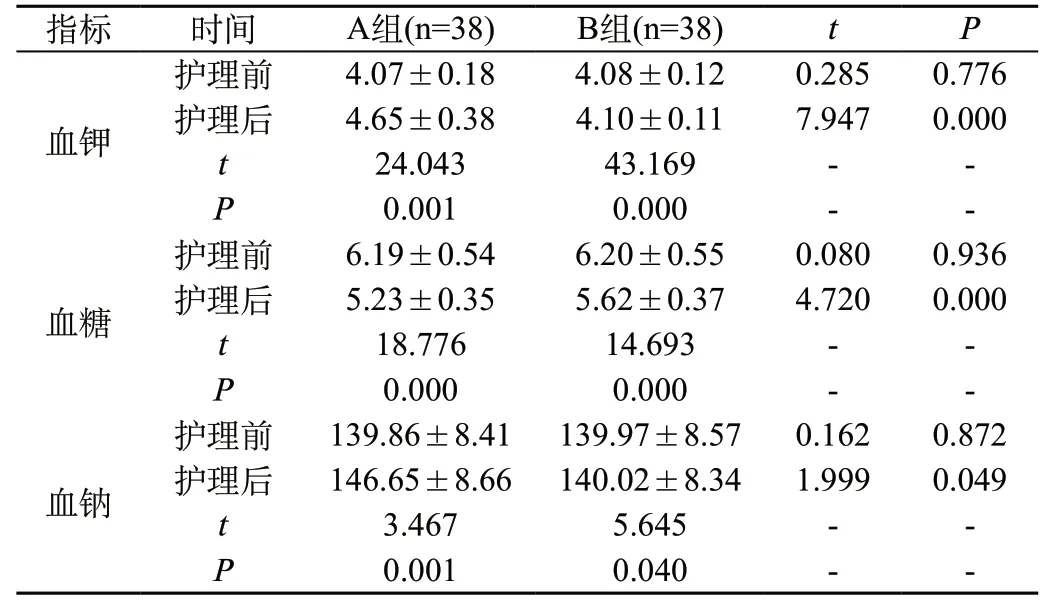
表2 对比血清学指标变化(±s,mmol/L)
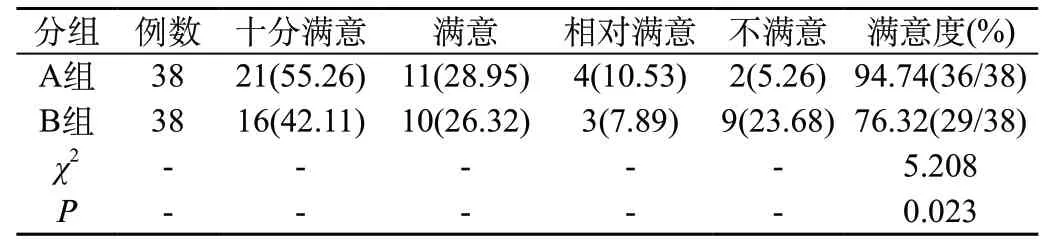
表3 对比患儿与家属满意度[n(%)]
综上所述,为高热惊厥患儿行综合护理可改善其临床症状与血清学指标,且能获得较高的护理满意度,临床应用价值显著。
