类风湿关节炎合并冠心病患者的临床特点及预后分析
2019-12-27王静张明明薛书峰陈剑锋刘磊张守彦
王静,张明明,薛书峰,陈剑锋,刘磊,张守彦
类风湿性关节炎(RA)是一类慢性进展性滑膜炎。与健康人群相比,该人群生存周期明显缩短,且RA作为一种较为常见的风湿免疫性疾病具有心血管病易感性[1]。2008年一项关于RA的Meta分析显示,RA患者心血管疾病相关死亡率是普通人群的1.5倍[2],其部分原因是由于心肌梗死的发生率增加[3]。炎症已被认为是动脉粥样硬化过程的一个重要方面,参与内皮功能紊乱、斑块破裂以及血栓形成[4]。冠状动脉(冠脉)介入治疗后,相关的死亡风险因素已被大家熟知[5]。国外研究显示,RA合并冠心病患者在经皮冠状动脉介入术(PCI)后1年的随访期内,靶病变血运重建和靶血管血运重建的风险较冠状动脉粥样硬化性心脏病(冠心病)患者分别增加48%和55%,最终33%的患者需重复靶病变血运重建,25%的患者需重复靶血管血运重建[6]。有关RA合并冠心病的研究,国内外较多的数据集中在短期的预后。本研究旨在对比分析类风湿关节炎和非类风湿关节炎患者接受PCI后长期预后情况。
1 资料与方法
1.1 研究对象与分组连续入选2010年1月~2017年12月于郑州大学附属洛阳市中心医院收治的70例类风湿性关节炎合并有冠心病相关症状或事件(包括急性心肌梗死、陈旧性心肌梗死和心绞痛)同时行冠脉造影者,作为RA合并冠心病组,其中女性62例,男性8例,年龄47~71(63.4±7.9)岁。RA的诊断采用美国1987年美国风湿协会RA的诊断标准[7]。排除标准:排除合并瓣膜性心脏病、近期炎症、恶性肿瘤和其他结缔组织疾病及消耗性疾病、肝肾功能衰竭的患者,冠心病发病在前,类风湿关节炎发病在后的患者。按1:2比例选取同期性别年龄匹配的明确无RA的冠心病患者140例作为冠心病组,其中女性123例,男性17例,年龄48~71(62.5±7.6)岁。该研究获得郑州大学附属洛阳市中心医院伦理委员会的批准,入选患者均签署知情同意书。
1.2 方法
1.2.1 治疗所有患者行冠状动脉造影(CAG)检查,按常规Judkins法行CAG,有3支主要的冠脉或者其主要3个分支中,1支内径狭窄≥50%,按照累计的血管支数分为单支、双支和三支病变[8]。其中冠状动脉病变程度根据GENSINI评分:狭窄≤25%记为1分,26%~50%为2分,51%~75%为4分,76%~90%为8分,91%~99%为16分,100%为32分,积分之和为每例患者冠状动脉病变程度的最终积分[9]。对直径狭窄>75%的病变血管行PCI。成功的标准为:介入治疗后冠状动脉血流达(TIMI)3级,残余狭窄≤20%,未发生与PCI有关的并发症。术前患者均给予肠溶阿司匹林100 mg/d,氯吡格雷75 mg/d,连续5 d,或给予负荷剂量肠溶阿司匹林300 mg,氯吡格雷300 mg或600 mg顿服。术后长期口服阿司匹林肠溶片100 mg/d;氯吡格雷75 m/d,维持≥12个月。
1.2.2 实验室检查患者均予入院后次日清晨6:00抽取静脉血,采用深圳迈瑞BC-5800血液细胞分析仪和日本日立7600全自动生化仪测定血脂及生化等指标。常规血液学检查包括三酰甘油(TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、高敏C反应蛋白(hs-CRP)、血沉(ESR)、肌钙蛋白I(TnI)等。经胸食道超声采用Apoilo彩色超声诊断仪,探头频率2.0~4.0 MHz。所有病例的超声心动图检查均由同一名有经验的操作者进行。
1.2.3 资料收集收集两组患者的人口学特征,包括年龄、性别、体质指数(BMI)等。冠心病发病的传统危险因素(糖尿病、高血压、高血脂、吸烟)、冠脉病变程度、心肌梗死发生情况等。统计患者所拥有的传统动脉硬化危险因素[10]的项目个数[包括年龄>65岁、既往有高血压、高血脂、糖尿病病史、吸烟(曾经或目前)、已绝经(停经≥12个月)]。记录RA病程、RA相关的免疫学指标及炎症指标、RA的治疗情况,包括是否应用抗风湿药、糖皮质激素应用。
1.2.4 随访出院后定期进行心内科门诊、风湿免疫科门诊和电话随访,随访时间为首次冠脉造影证实冠心病开始到2018年9月。复合终点事件为全因死亡、心血管相关死亡、因急性冠脉综合征(ACS)住院、心肌梗死。
1.3 统计方法所有数据均采用SPSS 19.0统计学软件分析。正态分布的计量资料以(±s)表示,两组间比较采用t检验;偏态分布的计量资料以中位数(四分位数间距)表示,两组间比较采用秩和检验。计数资料采用例数(构成比)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较两组年龄、性别、吸烟、高血压、糖尿病患病率及入院基线的TG、HDL-C、LDL-C,超声心动图数据比较,差异均无统计学差异(P均>0.05);而体质指数、TC、ESR比较,差异有统计学意义(P均<0.05)。所有RA合并冠心病的患者中,发生心肌梗死的一共有22例(31.4%),其中诊断为急性ST段抬高型心肌梗死的患者8例(11.4%),且7例均为急性ST段抬高型下壁心肌梗死,其罪犯血管均为右冠。
2.2 冠状动脉造影检查RA合并冠心病组冠脉三支病变的发生率较冠心病组明显升高(48.6%vs. 21.4%,P=0.004);双支病变的发生率两组无明显差异;RA合并冠心病组冠脉单支病变的发生率较冠心病组明显降低(17.1%vs. 40.7%,P=0.003);RA合并冠心病组GENSINI评分较冠心病组明显增高(31.6vs. 20,P=0.042)(表2)。两组患者共36例接受PCI,且均成功完成。2.3 出院后随访RA合并冠心病组平均随访时间29.8±9.6月,2例失访;冠心病组平均随访时间34.5±6.6月,5例失访。RA合并冠心病组中,全因性死亡、心血管相关死亡、因ACS再次住院和因急性心肌梗死再次住院的发生率均高于冠心病组,差异具有统计学意义(P均<0.05)(表3)。
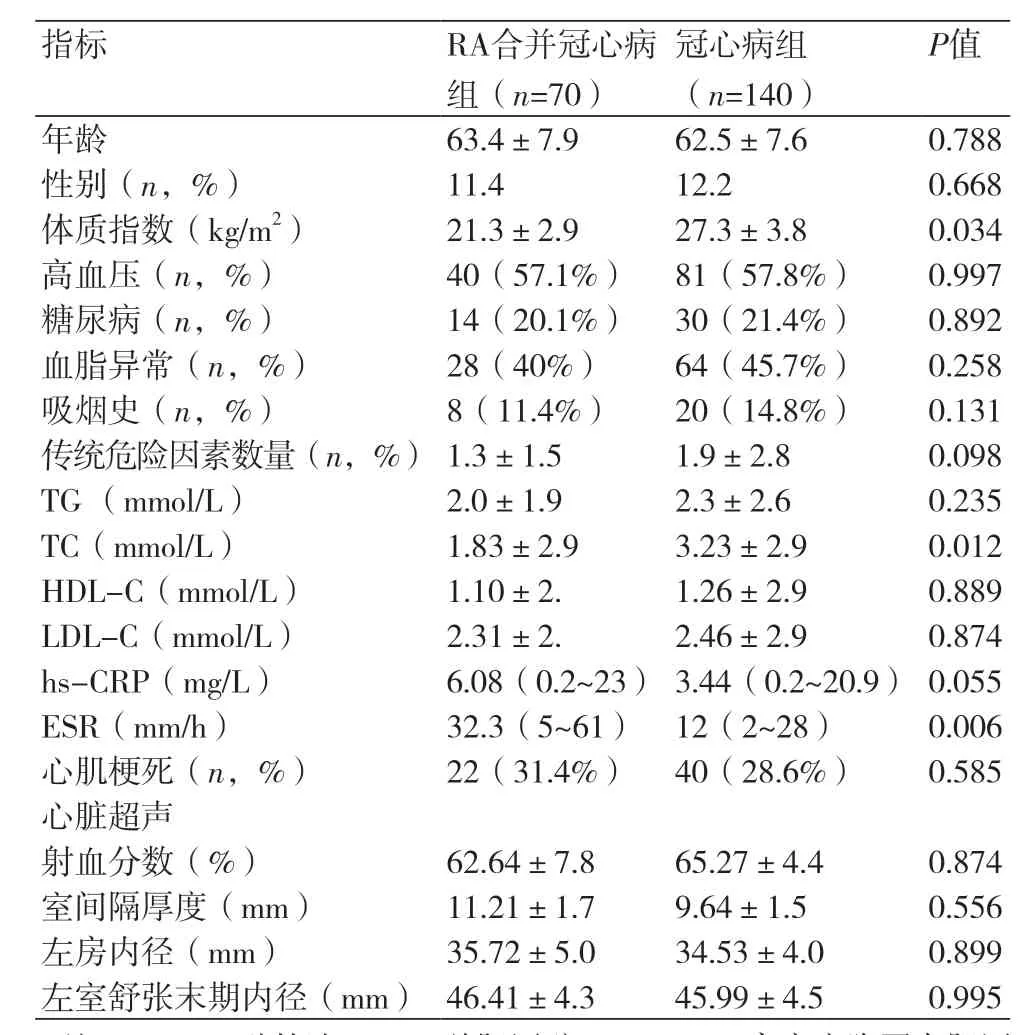
表1 患者一般信息比较

表2 冠脉造影检查数据
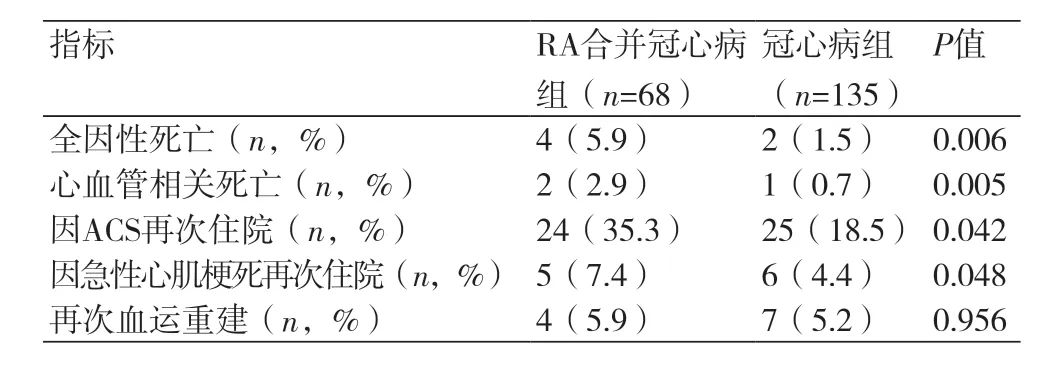
表3 终点事件对比
3 讨论
本研究显示,RA合并冠心病组和冠心病组两组患者在高血压、糖尿病、吸烟、传统的心血管危险因素个数等方面均无差异,表明RA患者易患冠心病的原因不能完全由传统的心血管疾病危险因素来解释,炎症作用不可忽视。既往有研究显示[11],RA患者心血管疾病风险的增加可能独立于年龄、性别、吸烟史、糖尿病、高脂血症、高血压等传统危险因素。本研究结果与上述研究结果一致。本研究中RA合并冠心病患者体质指数水平低于对照组。考虑原因是RA患者体质指数偏低也受炎症的影响。既往有研究发现低体质指数与RA患者死亡率增高有关,甚至研究显示低体重在一定程度上反映RA的炎症严重程度[12]。本研究中RA合并冠心病组的胆固醇水平明显低于冠心病组,其原因可能是RA患者血液中炎症因子水平较高,促进分解代谢,导致胆固醇水平降低[12]。本研究中RA合并冠心病组的hs-CRP水平高于对照组,提示RA合并冠心病者的体内炎症水平高于无RA者,但两组间无统计学差异。其原因可能在于,入组RA合并冠心病组患者有31.4%(对照组28.6%)为急性心肌梗死患者,既往研究证实急性心肌梗死期hs-CRP可显著升高[13],可能掩盖了RA对炎症的影响。RA组患者心肌梗死的发生率高于对照组,但无统计学意义。既往研究显示RA并冠心病者发生心肌梗死的风险是无RA者的8倍(OR=8.071)[14],可能与研究样本量不足有关,也可能因为RA患者也更容易发生无症状心肌梗死和猝死,很少主诉典型的心绞痛症状[15],导致心梗的诊断延迟或漏诊。
本研究中,RA合并冠心病组的冠脉三支病变的发生率高于冠心病组,且GENSINI评分高于冠心病组,说明RA引起的冠脉病变程度较对照组严重,表明炎症不仅参与冠心病的发生,也可能加重冠脉的病变程度,可能与直接慢性炎性反应相关[15]。已有涉及75例冠心病合并RA患者的病例对照研究得出RA为冠脉多支病变的独立风险因素[16]。另外本研究发现RA合并冠心病的患者中诊断为急性ST段抬高型心肌梗死的患者为8例(11.4%),且7例均为急性ST段抬高型下壁心肌梗死(女性为6例),其罪犯血管均为右冠。
RA合并冠心病组的全因性死亡、心血管相关死亡、因ACS再次住院、因急性心肌梗死再次住院均明显高于对照组,这与既往研究相符。但再次血运重建率与对照组基本持平,与既往研究不符,考虑可能与临床医生知晓RA合并冠心病PCI后再次血运重建的概率较高有关,我们不像对待单纯冠心病患者一样较为积极建议患者再次血运重建治疗。我们没有临床医生最终决定治疗方案的具体信息及数据,因此不能决定这些因素是否真的影响冠脉介入治疗的概率。
本研究存在一定局限性,比如:样本量较小,可能对结果造成一定的偏差;另外本研究为回顾性研究,且所涉及的指标仅住院期间的一次化验结果,仅用一次化验检查结果反映一段时间的疾病状态难免存在偏倚;再者,冠心病发病在前,类风湿关节炎发病在后的患者在RA合并冠心病组的排除范围内,这里对冠心病的判断只是通过相关症状或事件来判断,因此不能排除RA合并冠心病组的患者是否在诊断为RA前已有亚临床冠脉疾病。关于炎症对冠心病合并RA患者心血管事件影响的大型研究较少,期待有关的大型前瞻性研究,探索炎性状态是否可以作为该组人群冠脉介入治疗长期预后的预测因子,这无疑将为该人群今后的诊疗,特别是控制炎症降低心血管事件方面提供新的思路。
