预劈核与非预劈核在白内障超声乳化术患者中的应用效果
2019-12-26甘琨徐莎
甘琨,徐莎
宜春市第二人民医院 (江西宜春 336000)
白内障是各种因素引起的晶状体代谢紊乱,可因晶状体蛋白质变性而发生浑浊,该病与遗传、外伤、局部营养障碍等因素相关,患者的临床表现以视力下降为主[1]。白内障超声乳化吸除人工晶体植入术是治疗白内障患者的有效术式,劈核为该术式主要环节。传统术式采用非预劈核方法,虽可有效完成劈核,但需在水分离、水分层基础上进行劈核,手术步骤烦琐,手术时间较长;预劈核为新型劈核方法,可简化手术流程,减少器械进出手术切口次数。本研究选取我院收治的白内障患者76例作为研究对象,探讨预劈核与非预劈核在白内障超声乳化术患者中的应用效果,现报道如下。
1 资料与方法
1.1 一般资料
选取2017年12月至2019年3月宜春市第二人民医院收治的白内障患者76例作为研究对象,均行白内障超声乳化术治疗,按劈核方法不同分为试验组(预劈核)与对照组(非预劈核),每组38例。试验组男20例,女18例;年龄52~76岁,平均(61.32±3.41)岁;体质量指数17~24 kg/m2,平均(22.10±0.94)kg/m2。对照组男19例,女19例;年龄51~75岁,平均(61.03±3.28)岁;体质量指数18~25 kg/m2,平均(22.35±1.03)kg/m2。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经我院医学伦理委员会批准。
纳入标准:(1)经影像学检查及临床确诊为白内障;(2)拟行手术治疗;(3)符合手术适应证;(4)无麻醉禁忌证;(5)临床资料完整;(6)患者及家属知情研究内容,并自愿签订知情同意书。
排除标准:(1)合并其他眼部疾病患者;(2)存在严重感染患者;(3)合并凝血功能障碍患者;(4)合并血液系统传染性疾病患者;(5)其他原因所致视力下降患者;(6)既往接受过相关手术治疗的患者;(7)伴有严重认知障碍或意识障碍无法配合本研究的患者。
1.2 方法
两组均行白内障超声乳化术治疗:术中超声乳化参数设置为能量40%、负压300 mmHg(1 mmHg=0.133 kPa)、流速40 ml/min,行表面麻醉,做上方透明角膜3.2 mm切口,截囊针由1 ml空针所制,行晶状体前囊膜连续环形撕囊。
对照组采用非预劈核:行水分离、水分层,乳化劈核后使用天津迈达医学科技有限公司MD-480型超声乳化仪行超声乳化吸除晶状体皮质,将直径5.5 mm人工晶状体植入囊袋。
试验组采用预劈核:将劈核器(苏州产劈核器Chopper)、截囊针分别于前囊下绕经核6点钟位、12点钟位进入赤道部,并使其与截囊针对应,采用挤切力到达核中央,两侧牵拉碎核(2块),旋转核90°再次劈核,将核碎成4块,行超声乳化吸除晶状体皮质,将直径5.5 mm人工晶状体植入囊袋。
1.3 临床评价
(1)比较两组术后1周裸眼视力:使用标准视力测量表测量。(2)比较两组术前、术后1周角膜内皮细胞计数:使用Topcon,SP-2000型角膜内皮显微镜,测量患者角膜上部、中央区、下部角膜内皮细胞,每个部位重复检测3次,取平均值。(3)比较两组术后1、3 d角膜水肿情况:0级,角膜完全透明;1级,细微网状浑浊仅在裂隙灯显微镜下可见;2级,纹状水肿浑浊轻度;3级,纹状水肿浑浊中度;4级,雾样浑浊重度。
1.4 统计学处理
采用SPSS 22.0统计软件进行数据分析,计量资料以x-±s表示,采用t检验,计数资料以率表示,采用χ2检验,等级资料Ridit分析,U检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组裸眼视力比较
术后1周,试验组裸眼视力优于对照组,差异有统计学意义(P<0.05),见表1。

表1 两组裸眼视力比较(例)
2.2 两组角膜内皮细胞计数比较
术前,两组角膜内皮细胞计数比较,差异无统计学意义(P>0.05);术后1周,两组角膜内皮细胞计数均少于同组术前,但试验组多于对照组,差异均有统计学意义(P<0.05),见表2。
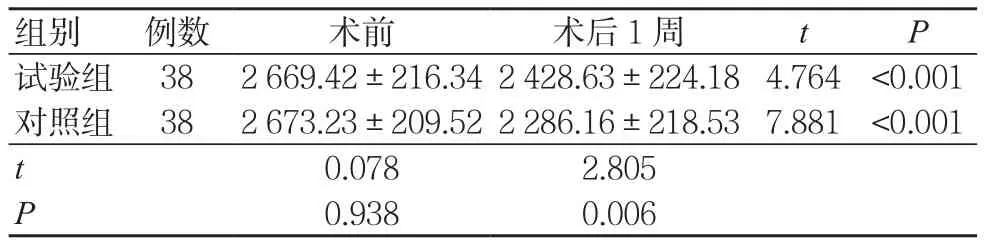
表2 两组角膜内皮细胞计数比较(个/mm2)
2.3 两组角膜水肿分级比较
术后1、3 d,试验组角膜水肿分级均优于对照组,差异有统计学意义(P<0.05),见表3~4。
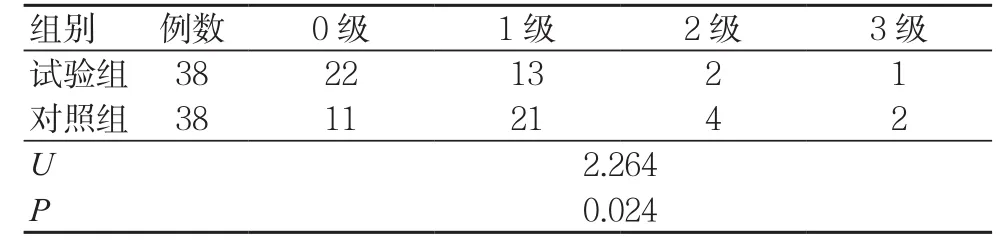
表3 术后1 d两组角膜水肿分级比较(例)
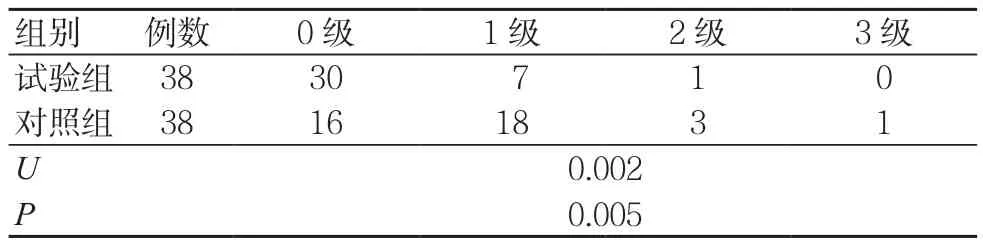
表4 术后3 d两组角膜水肿分级比较(例)
3 讨论
白内障超声乳化术为当前临床治疗白内障患者的常用术式,但不同劈核方法临床效果不一,选择一种最佳劈核方案,对缩短手术时间、提高手术效率尤为关键[2-3]。非预劈核在临床上的应用时间较长,但该方法易引发角膜内皮细胞损伤及术后角膜水肿。与非预劈核相比,预劈核具有以下优势:(1)无须进行水分离、水分层,可简化手术流程,提高手术效率;(2)能进一步保留皮质软壳,核块稳定性较高,利于降低手术风险;(3)机械碎核无须使用超声能量,可减少对角膜内皮组织及邻近相关组织的损伤;(4)晶状体外层皮质较软,可充当旋核润滑剂,并能保护后囊[4]。本研究结果显示,术后1周试验组裸眼视力优于对照组,两组角膜内皮细胞计数均少于同组术前,但试验组多于对照组,表明预劈核能显著减少角膜内皮细胞计数丢失数量,提高裸眼视力。分析原因,白内障超声乳化吸除术后角膜内皮细胞丢失和角膜水肿、术中超声能量、超声时间相关,四分核后再行超声乳化,可减少手术过程中的超声能量、超声时间,减轻角膜内皮细胞损伤。本研究结果显示,术后1、3 d,试验组角膜水肿分级优于对照组,表明预劈核能减轻患者术后角膜水肿。此外,在行预劈核过程中还应注意:(1)截囊针应自上勾住核块后向主切口方向轻轻牵拉,以保障劈核钩具有足够操作空间;(2)Chopper、截囊针进入核深度应控制在1/2~2/3,保证通过侧拉力可有效将核劈为两半;(3)劈核前必须确认位置无误,避免前囊膜、晶状体悬韧带损伤[5]。
综上所述,与非预劈核相比,在白内障超声乳化术患者中应用预劈核,可减少术后角膜内皮细胞丢失,减轻术后角膜水肿,提高裸眼视力。
