SPECT/CT结合三相骨显像诊断假体周围感染的价值分析*
2019-12-18青海红十字医院骨二科青海西宁810001
1.青海红十字医院骨二科(青海 西宁 810001)
2.青海红十字医院妇科(青海 西宁 810001)
李占银1 阿尖措1 苏桂芳2
人工关节置换术是目前治疗终末期关节炎的标准化方案,已在我国各级医院广泛开展,可明显改善患者术前疼痛及行动困难等症状,提高患者生活质量[1]。假体松动及假体周围感染是人工关节置换术失败的主要原因,临床上以疼痛及活动障碍为主要表现,难以单纯从症状或体征方面鉴别,且两者处理方法有较大差别[2]。因此早期鉴别诊断假体周围感染对患者治疗及预后评估有重要作用。实验室检查及影像学检查是鉴别诊断假体周围感染的主要方式,但常规X线片检查仅能获得平面图像,精确度较低,而MRI检查时可出现伪影,影响图像评价[3]。近年有研究发现单光子发射计算机断层成像术/计算机断层成像(SPECT/CT)结合三相骨显像既可获得金属假体及周围区域三时相骨骼图像,还可获得该区域的SPECT图像、CT图像及SPECT图像与CT图像的融合图像,同时反映功能、代谢和解剖的影像信息,有效弥补SPECT及CT各自图像的缺陷[4]。鉴于此,本研究对人工关节置换术后出现疼痛、活动障碍表现的84例患者进行SPECT/CT结合三相骨显像,观察其图像特点及对鉴别诊断假体周围感染的诊断效能,并与实验室检查结果对比分析,现将结果报道如下。
1 资料与方法
1.1 一般资料 选择2015年1月~2018年10月于我院行人工关节置换术,术后出现疼痛、活动障碍表现,经手术确诊为假体松动或假体周围感染的84例患者进行回顾性研究。其中男47例,女37例;年龄30~65岁,平均(58.41±9.10)岁;髋关节置换术61例,膝关节置换术23例;术后时间为8个月~10年,出现疼痛时间为5~38个月。入组患者均进行常规实验室检查及SPECT/CT结合三相骨显像检查。
1.2 方法
1.2.1 实验室检查:于显像前1周内进行,采用免疫荧光分析仪检测血清超敏C反应蛋白(hs-CRP)水平,采用魏氏法检测红细胞沉降率(ESR);显像后进行关节穿刺液细菌学培养或针吸活体组织细菌培养。
1.2.2 SPECT/CT结合三相骨显像检查:仪器选择西门子公司SYMBIA T2 SPECT/CT显像仪,配低能高分辨率准直器,能峰140KeV,能窗20%。99Mo-99mTc发生器由北京原子高科股份有限公司提供;MDP冻干品药盒由北京欣科思达医药科技有效公司提供,放化纯度>95%。患者取仰卧位,静脉注射99mTc-MDP 740 MBq,矩阵64×64,注射后以每帧2s进行采集,共采集1min,获得血流相图像;于注射后5min,设置矩阵为256×256,每帧采集计数300 K,共采集5帧,获得血池相图像;于注射后2~6h,设置矩阵为256×1024,扫描长度200cm,扫描速度20cm/min,获得全身骨骼前位像及后位像图像(即延迟期图像);随后在对置换关节及周围区域进行SPECT及CT断层采集,获得横、矢、冠状断断层图像;并使用图像融合技术将置换关节及周围区域的SPECT及CT图像进行同机融合,获得融合图像。
1.3 结果判定
1.3.1 实验室检查:hs-CRP>10mg/L或ESR>30mm/H时判定为阳性,反之则判定为阴性。
1.3.2 SPECT/CT结合三相骨显像融合图像:由2名高年资医师共同阅片,假体周围感染的诊断标准:血流相和(或)血池相显示假体周围软组织异常放射性浓聚,伴或不伴有延迟相影像表现:SPECT/CT融合图像显示骨与假体相邻界面弥漫性放射性摄取增强,并可见骨旁软组织放射性分布增多。假体松动诊断标准:血流相和(或)血池相正常,延迟相SPECT显像显示假体两端或远端骨组织局限性放射性摄取增强,CT放射性摄取增强部位可见骨高密度增生影或低密度骨溶解影,假体与邻近骨间有间隙缝。出现松动灶。
1.4 统计学分析 应用
1.3.3 手术确诊:假体周围感染的诊断标准:①形成与假体相通的窦道;②形成假体周围脓液;③关节穿刺液或针吸活体组织细菌培养阳性。假体松动诊断标准:假体翻修术中所见假体旁SPSS19.0软件处理数据,实验室检查结果及SPECT/CT结合三相骨显像结果与手术确诊结果进行比较,对诊断假体周围感染的敏感性、特异性及准确性差异采用χ2检验,P<0.05为差异有统计学意义。并将实验室检查结果及SPECT/CT结合三相骨显像结果与手术确诊结果进行一致性检验,Kappa值<0.4,一致性较差;0.4≤Kappa值<0.75,一致性一般;Kappa值≥0.75,一致性较好。
2 结 果
2.1 手术确诊结果 84例患者被手术确诊为假体周围感染者52例,其中细菌培养阳性12例,培养出的细菌包括金黄色葡萄球菌(9例)、白色葡萄球菌(2例)及结核杆菌(1例),余40例表现为窦道形成或假体周围出现脓性分泌物或形成脓液;被手术确诊为假体松动32例,术中均可探及松动灶,经手术翻修后患者疼痛明显减轻。
2.2 实验室检查与手术确诊结果对照 实验室检查诊断假体周围感染的敏感性、特异性及准确性分别为69.64%(39/56)、5 3 . 5 7 % ( 1 5 / 2 8 ) 、64.29%(54/84),Kappa值为0.224,一致性较差。见表1。

表1 实验室检查与手术确诊结果对照

表2 SPECT/CT结合三相骨显像与手术确诊结果对照
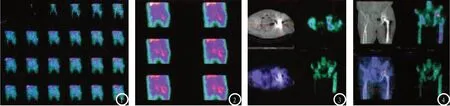
女性,62岁,左侧髋关节置换术后2年假体周围感染。随时间延长,骨血流显像左侧髋关节部位放射性逐渐增强,而正常右侧髋关节部位未见明显放射性积聚(图1);骨血池显像可见左侧髋关节假体部位放射性缺损,假体周围被浓聚放射性包围,正常右侧髋关节部位未见明显异常(图2);延迟的SPECT/CT结合三相骨显像横断面图可见假体中间放射性缺损,而周围骨组织放射性浓聚(图3);融合图可见放射性已分布于骨周围及软组织内(图4)。
2.3 SPECT/CT结合三相骨显像与手术确诊结果对照 SPECT/CT结合三相骨显像诊断假体周围感染的敏感性、特异性及准确性分别为90.74%(49/54)、9 0 . 0 0 % ( 2 8 / 3 0 ) 、90.48%(76/84),Kappa值为0.796,一致性较好。见表2。
2.4 实验室检查与SPECT/CT结合三相骨显像诊断假体周围感染的诊断效能比较 SPECT/CT结合三相骨显像诊断假体周围感染的敏感性、特异性及准确性均显著高于实验室检查诊断,差异有统计学意义(χ2=7.648,9.621,16.460,P均<0.05)。
2.5 典型病例 见图1-4。
3 讨 论
假体松动及假体周围感染是人工关节置换术术后的常见并发症,症状体征及组织学表现极为相似,但处理方法却完全不同。假体松动需行假体翻修手术;而假体周围感染主要采用单纯抗生素治疗、清创后保留假体等,必要时行手术引流[5]。因此,能在早期鉴别诊断假体周围感染对患者治疗及预后评估有重要作用。临床诊断假体周围感染主要依据关节腔抽吸液检查判断,但其属有创检查可能导致感染扩散,难以在临床广泛开展。hs-CRP及ESR是评价炎性反应的常用指标,通过实验室检查鉴别假体周围感染是目前临床常用的诊断方法,操作简单易行,但特异度并不理想[6]。
三相骨显像在药物经静脉注射后,即刻便可显示置换关节局部及其周围区域大血管血流情况;2~3min后,显像剂随小动脉进入周围软组织,此时血池相可显示周围软组织血供情况。当骨及周围组织发生感染时,局部血流增多,软组织血供增强,可导致血管壁通透性大幅增加,表现为血流相及血池相阳性[7]。多项研究证实[8-9],三相骨显像灵敏度较高,最早被用于临床诊断骨髓炎及骨折术后感染。随着人工关节置换术的广泛应用,有学者指出或可将三相骨显像作为鉴别诊断假体周围感染的简单高效之法,但实际应用中发现其分辨率较低,无法准确显示放射性核素浓聚的精确位置,难以明确鉴别表现不典型的病变准确位置[10]。SPECT/CT融合图像可将SPECT的高敏感性及CT的高分辨率有机结合,实现功能、代谢显像与解剖图像的对位与融合,从而精准定位假体周围感染与假体松动位置,弥补了传统SPECT显像无法正确显示病灶解剖定位的不足,大大提高了早期诊断准确率[11]。而SPECT/CT结合三相骨显像是在获得血流相、血池相及延迟相图像后,在对延迟相图像进行SPECT断层扫描及CT扫描,获得SPECT/CT融合图像的显像方法,可提供更多定位、功能代谢及局部解剖结构的相关信息。本研究人工关节置换术术后出现疼痛、活动障碍表现的84例患者,经假体翻修术确诊为假体周围感染者52例,假体松动32例;确诊为假体周围感染的52例中,有49例经SPECT/CT结合三相骨显像确诊为假体周围感染,27例经SPECT/CT结合三相骨显像确诊为假体松动,诊断假体周围感染的敏感性、特异性及准确性分别为90.74%、90.00%、90.48%,与邓咏梅等[12]研究报道的100%、88.9%、92.9%较为一致。将其与实验室检查结果比较发现,SPECT/CT结合三相骨显像诊断的敏感性、特异性及准确性明显较高,且其与手术确诊结果的一致性较好(Kappa值=0.796),提示较之于常规实验室检查,SPECT/CT结合三相骨显像诊断效能更高,更接近手术确诊结果,误差更小。
综上所述,SPECT/CT结合三相骨显像可精确定位假体感染病灶,帮助临床癔症准确鉴别假体周围感染与假体松动。
