老年弥漫大B细胞淋巴瘤患者的临床特征及预后分析
2019-12-13王静书李俊杰
王静书,李俊杰,赵 兵
(新疆医科大学附属肿瘤医院1日间病房一病区,2消化内科,乌鲁木齐 830011)
弥漫大B细胞淋巴瘤(DLBCL)是一种细胞核大于正常淋巴细胞核2倍或大于等于正常巨噬细胞核且呈弥漫性生长的大B淋巴细胞肿瘤。DLBCL为非霍奇金淋巴瘤(NHL)中最常见的病理类型[1],在我国每年新发NHL中约占40%[2]。因DLBCL的细胞形态、免疫表型及临床特征等方面均具有显著的异质性,所以不同亚型、不同患者在遗传学改变、临床特点、治疗效果及生存情况等方面均有很大的差别。本研究收集了新疆医科大学附属肿瘤医院收治的122例老年DLBCL患者的临床病理资料,采用生存分析及多因素分析探究各临床病理特征对老年DLBCL患者预后的影响,比较CHOP组与R-CHOP组的疗效差异,现报道如下。
1 资料与方法
1.1 一般资料收集2010年1月-2017年12月在新疆医科大学附属肿瘤医院收治的122例年龄≥60岁老年DLBCL患者的病历资料,其中男性65例,女性57例,中位发病年龄69(60~91)岁,初诊时伴随B症状者24例,无B症状者98例。
1.2 观察指标观察指标包括:Ann-Arbor分期(Ⅰ~Ⅱ期、Ⅲ~Ⅳ期)、结外起病(有、无)、最大肿块直径(<10 cm、≥10 cm)、体能状态ECOG评分(0~1分、2~4分)、IPI评分(<3分、≥3分)、LDH(≤240 U/L、>240 U/L)、β2-MG(≤2.2 mg/L、>2.2 mg/L)、细胞起源根据Hans免疫分型标准[3]分为[生发中心来源(GCB)、非生发中心来源(n-GCB)]、Ki-67指数(<60%、60%~80%、>80%)、治疗方案(R-CHOP组、CHOP组)等可能影响老年DLBCL患者预后的相关因素。在预后分析中,采用生存分析探究各临床病理特征对老年DLBCL患者预后的影响,采用多因素cox回归分析探索影响老年DLBCL患者预后的独立危险因素。
1.3 分组、治疗及疗效评价方法
1.3.1 分组方法 根据免疫表型CD20阳性的患者可加用利妥昔单抗靶向治疗,将122例患者分成R-CHOP组54例与CHOP组68例。
1.3.2 治疗方法 CHOP方案为:环磷酰胺750 mg/m2静点 dl ;吡柔比星50 mg/m2静点dl;长春新碱 1.4 mg/m2(最大剂量2 mg)静点 dl;泼尼松 60 mg/(m2·d)口服 d1-5。R-CHOP方案具体为:利妥昔单 375 mg/m2静点 d0;CHOP方案同前。因部分老年患者基础状况差,且合并其他系统疾病,故化疗剂量需进行个体化调整(68例CHOP方案化疗的患者中8例采用了miniCHOP方案化疗,54例R-CHOP方案化疗的患者中7例采用了RminiCHOP方案化疗)。miniCHOP方案具体为:环磷酰胺400 mg/m2静点 dl ;吡柔比星25 mg/m2静点dl;长春新碱1 mg/m2(最大剂量2 mg)静点 dl;泼尼松 40 mg/(m2·d)口服 d1-5。RminiCHOP方案具体为:利妥昔单375 mg/m2静点d0;miniCHOP方案同上。上述患者化疗前予以止吐、护胃、保肝、碱化水化等处理,21 d为1个化疗疗程。122例患者中25例患者因病情进展或对于一线治疗耐药,更换为DHAP、GEMOX、GDP、DICE、ESHAP等二线方案化疗。一线方案化疗的中位化疗疗程数为4个(2~8个),80例化疗疗程<6个,42例化疗疗程为6~8个。
1.3.3 疗效评价 根据恶性淋巴瘤疗效评价标准[4],全部患者每2个疗程后进行评价疗效,分为完全缓解(CR)、部分缓解(PR)、疾病稳定(SD)和疾病进展(PD)。
1.4 随访采用门诊、住院、电话进行随访,随访截至2018年3月31日,中位随访时间15个月(6.9~33.9月),随访内容为患者生存状况。
1.5 统计学处理采用SPSS22.0统计软件进行统计分析,Kaplan-Meier法对性别、Ann-Arbor分期、结外起病、最大肿块直径、ECOG评分、IPI评分、LDH、β2-MG、细胞起源、Ki-67指数、治疗方案等因素进行生存分析,采用log-rank法比较上述指标不同组间的生存差异,采用寿命表法计算患者随访3年生存率,采用多因素逐步cox回归分析影响老年DLBCL患者预后的独立影响因素,采用χ2检验对CHOP组与R-CHOP组的CR率、PR率及总有效率进行比较,检验水准α=0.05。
2 结果
2.1 患者临床病理特征Ann-Arbor分期:Ⅰ~Ⅱ期45例、Ⅲ~Ⅳ期77例。结内起病者64例,结外起病者58例,其中起病于胃肠道24例,起病于骨、咽部各5例,起病于扁桃体、睾丸、皮肤各4例,起病于鼻部3例,起病于子宫、肝脏、肺各2例,起病于肾脏、甲状腺、乳房各1例。最大肿块直径<10 cm者111例,最大肿块直径≥10 cm者11例。ECOG评分0~1分113例,2~4分9例。IP I评分<3分70例,IP I评分≥3分52例。122例老年DLBCL患者治疗前LDH水平为38~1 248 U/L,中位值为207.9 U/L,LDH正常者为83例,LDH升高者为39例。治疗前β2-MG水平为1.07~15.77 mg/L,中位值为2.95 mg/L,β2-MG正常者为25例,β2-MG升高者为97例。GCB型42例,non- GCB型80例。Ki-67指数为5%~100%,中位值为80%,Ki-67<60%者8例,Ki-67 60%~80%者56例,Ki-67>80%者58例。
2.2 患者预后分析
2.2.1 生存分析 在各临床病理特征中,Ann Arbor分期Ⅲ~Ⅳ期、最大肿块直径≥10 cm、ECOG评分2~4分、IPI评分≥3分、治疗前LDH>240 U/L、non-GCB为老年DLBCL患者预后的危险因素,R-CHOP较CHOP方案对于老年DLBCL患者预后更有益(均P<0.05);其结外起病、治疗前β2-MG水平、Ki-67指数等指标对患者的预后影响不明显,见表1。

表1 临床特征对老年DLBCL患者总生存的影响
2.2.2 多因素分析 Ann Arbor分期、ECOG评分、细胞起源和治疗方案为影响老年DLBCL患者预后的独立影响因素。其中,Ann Arbor分期Ⅲ~Ⅳ期组的死亡风险是Ⅰ~Ⅱ期组的6.273倍,ECOG评分2~4分组的死亡风险是0~1分组的2.473倍,non-GCB组的死亡风险是GCB组的4.254倍。采用R-CHOP方案能降低患者死亡率,与CHOP组比较,R-CHOP组的死亡风险是CHOP组的0.482倍,见表2。
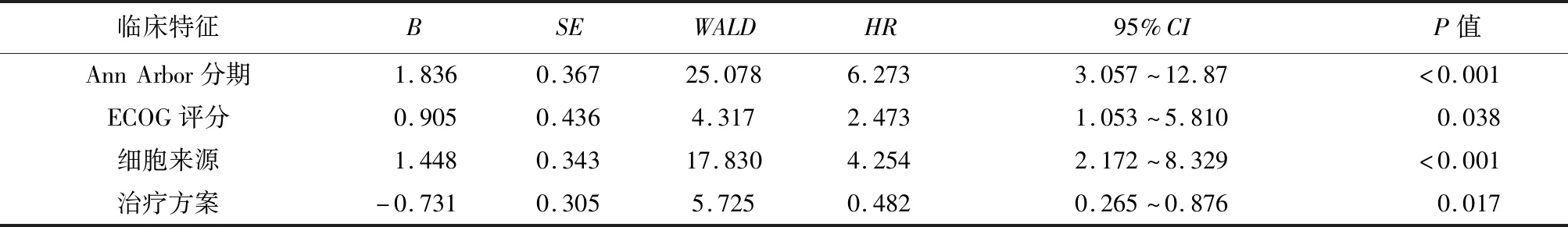
表2 影响老年DLBCL患者预后的多因素分析
2.3 疗效对比采用R-CHOP方案治疗的54例患者中CR35例,PR15例,总有效率92.6%。采用CHOP方案治疗的68例患者中CR30例,PR23例,总有效率77.9%。R-CHOP组的CR率及总有效率均优于CHOP组,差异有统计学意义(P<0.05),见表3。
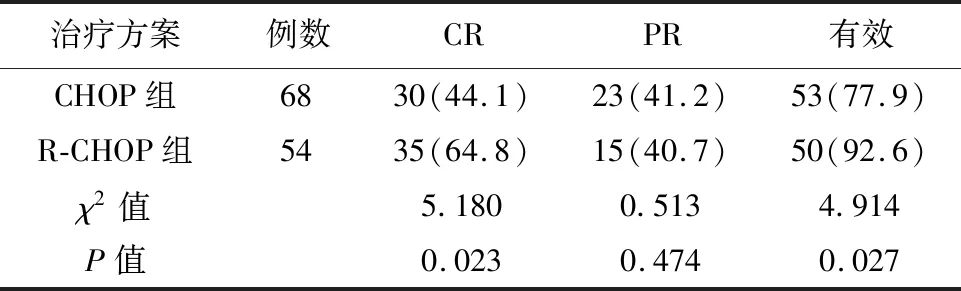
表3 不同治疗方案的疗效对比[n(%)]
3 讨论
DLBCL是一种具有很强侵袭性及高度异质性的恶性肿瘤,老年人是DLBCL累及的主要人群[5]。本研究中男性占53.3%,符合DLBCL以男性居多的情况[6],中位发病年龄为69(60~91)岁,与Diebold 等[7]研究分析的结果一致。本研究中122例研究对象中有B症状者占19.7%,提示老年DLBCL患者起病时症状不典型者居多,初诊时大肿块的患者预后更差,需要及早治疗,多方面评估,通过制定综合治疗方案以有效控制肿瘤进展。根据Ann Arbor分期,本研究中Ⅲ~Ⅳ期者占63.1%、IPI评分≥3分者占42.6%,文菁菁等[8]对未按年龄分组的681例DLBCL患者的临床特征分析中,该比例分别为51.4%、30.2%,提示老年患者起病隐匿,初诊时多处于疾病晚期。
乳酸脱氢酶是机体重要的糖酵解酶,参与细胞癌变的发生与发展过程。淋巴系统是β2-MG的主要合成场所,淋巴细胞恶变时增殖明显增快导致β2-MG的表达显著升高,同时在此过程中也促进了LDH产生。姬卫国等[9]在研究中发现β2-MG与LDH同时参与了疾病进展且具有协同作用,联合检测上述两指标对明确病变程度及判断疾病预后具有重要意义。Ki-67是反映细胞增殖的一种标记物。Ki-67指数的高低不仅能体现阳性细胞的增殖比率,还能够提示癌细胞的分化程度、肿瘤的浸润转移、患者的治疗效果及远期预后等,但是目前关于Ki-67表达程度对预后的影响尚存争论。Salles等[10]研究表明,Ki-67指数越高预后越差。Jerkeman等[11]发现Ki-67<60%者的无疾病进展生存时间短于Ki-67在60~90%者和Ki-67>90%者,且多因素分析表明Ki-67<60%是DLBCL患者独立的预后危险因素。Perry等[12]发现Ki-67对DLBCL预后的影响无统计学意义。本研究中Ki-67百分数<60%者8例,Ki-67百分数居于60%~80%者56例,Ki-67百分数>80%者58例,提示老年DLBCL患者以Ki-67中高表达者居多。
DLBCL是一种细胞起源多样的肿瘤,根据基因分型可分为GCB和ABC(活化的 B 细胞样)亚型,而目前常用免疫组化方法将其分为GCB和non-GCB两种亚型,本研究中,以non-GCB亚型居多,而non-GCB型的中位生存时间明显短于GCB型,且2年总生存率较后者下降接近1倍,与杨朋等研究结果类似[13],提示non-GCB型预后极差,需要早期给与更加积极的治疗以控制肿瘤负荷。在多因素分析中,non-GCB组的死亡风险是GCB组的4.254倍,non-GCB型为老年DLBCL患者预后的独立危险因素,这与文献[14]报道一致。
随着20世纪90年代利妥昔单抗逐步应用于临床,DLBCL患者的预后显著改善。欧洲成人淋巴瘤研究组(GELA)随访了399例老年DLBCL患者,R-CHOP组的CR率及3年总生存率均优于CHOP组(75%vs64%、62%vs51%)[15]。本研究资料显示,R-CHOP组与CHOP组的CR率分别为64.8%、44.1%,均低于GELA研究,分析可能的原因为:GELA研究中所有患者均从足量开始化疗,且均按8周期标准疗程进行化疗,在患者出现IV度骨髓抑制合并感染的情况下才会在后续疗程中将化疗剂量降低至标准剂量的50%,而本研究中有10%的患者因心功能或肝肾功能较差,难以耐受足量化疗,故从首次化疗即采用标准剂量的50%进行化疗,同时超过50%患者未完成6-8周期标准疗程的化疗。本研究中R-CHOP组与CHOP组的3年总生存率分别为60.73%、39.28%,前者与国外研究基本一致,后者稍低于国外研究,考虑利妥昔单抗对于避免老年患者病情复发及进展具有重要作用,从而能显著提高远期生存率。同时采用R-CHOP方案治疗的患者的预后明显优于采用CHOP方案治疗的患者,两者的生存具有统计学差异。且在多因素分析中,采用R-CHOP方案治疗为DLBCL患者预后的独立有益因素,与赵淑清等[16]研究结果一致,故对于临床上符合利妥昔单抗靶向治疗指征的患者应尽量使用R-CHOP方案治疗以改善疗效及提高生存率。
综上所述,老年DLBCL具有独特的临床病理及生物学特点,主要包括初诊时症状不典型、肿瘤分期晚、合并症多、化疗耐受性差等,Ann Arbor分期、ECOG评分、细胞起源及治疗方案为影响老年DLBCL患者的独立预后因素。在老年DLBCL患者的治疗过程中,通过对合并症的对症处理及对化疗药物毒副作用的有效预防,R-CHOP方案能提高老年DLBCL患者的CR率及总生存率,显著改善患者的预后。。
