关节镜下带线锚钉双骨隧道治疗Meyer-Mckeever Ⅲ型胫骨髁间隆突骨折
2019-11-28张坡王晓民时昌韩班兴平朱闯戈兵朱冬承祝云利
张坡,王晓民,时昌韩,班兴平,朱闯,戈兵,朱冬承,祝云利
(1.江苏省泗洪县人民医院关节外科,江苏 泗洪 223900;2.上海长征医院关节外科,上海 200003)
近年来关节镜下治疗胫骨髁间隆突撕脱性骨折越来越多,但固定方式各异,均取得良好的临床疗效。笔者回顾分析2016年1月至2017年12月我科对14例Meyer-Mckeever Ⅲ型胫骨髁间隆突撕脱性骨折采用关节镜下TwinFix带线锚钉进行固定治疗,取得较好临床疗效,现报告如下。
1 资料与方法
1.1 一般资料 本组共14例,男8例,女6例;年龄18~54岁,平均(37.4±9.12)岁。左膝9例,右膝5例;急性损伤12例,陈旧性损伤2例。10例单纯胫骨髁间隆突撕脱性骨折,1例合并外侧半月板损伤,2例合并内侧半月板损伤,1例合并内侧副韧带损伤。所有患者术前均行膝关节DR、CT、MRI检查,诊断明确。按Meyer-Mckeever分型14例均为Ⅲ型,ⅢA型11例,ⅢB型3例。
1.2 手术方法 麻醉成功后,平卧位,止血带平面外侧手术台边安装挡板,让患肢屈膝90°能直立位放置在手术台上。取患膝高位前外及前内入路,先行关节腔冲洗,行关节内系统检查,排除有无合并损伤。如合并内外侧半月板损伤者则同时行半月板修补或成型术,如合并有小的游离骨折块或软骨碎片则予以取出。掀起胫骨髁间隆突撕脱处骨折块,清理骨折间碎屑及软组织,新鲜化骨床。用抓线钳按压骨折块复位,观察ACL张力,必要时加深骨床。建立髌腱正中入路,放置镜头监视,在胫骨结节内侧约2 cm处作一约2 cm横形切口。在ACL胫骨定位器(50°)引导下,自胫骨结节内侧同一平面(相距2 cm)分别向胫骨髁间隆突撕脱的骨床前内、前外侧(相当于4点及8点钟位置)骨折缘处钻入2 mm克氏针,再用4 mm的空心钻头沿克氏针钻骨隧道。打开TwinFix锚钉在骨隧道两外口之间略下方拧入。用抓线钳将2根Ethibond缝线的一端先从外侧骨隧道送入关节腔,用45°弯(右膝用右弯,左膝用左弯)肩袖缝合钳通过前外侧入路抓住从外侧骨隧道送入关节内的2根Ethibond缝线,从前交叉韧带远端基底部(韧带后1/3间)穿过,前内侧入路进入抓线钳将2根Ethibond缝线拉入内侧间室。将缝线绕回外侧间室在前交叉韧带前方打个半结,然后用抓线钳从关节外的内侧骨隧道伸入关节腔拉出关节内的线头,复位骨块并在体外拉紧缝线,必要时用探钩或直角钳辅助复位,并使缝线半结正好压在骨折块上。屈膝15°位使髁间隆突撕脱的骨块完全复位,如有较小的碎骨块位于边缘影响整体复位,可以予以取出。最后完全收紧锚钉缝线两端于胫骨前方锚钉处打结固定(见图1)。

图1 手术示意图
1.3 术后康复 常规放置引流管,术后48 h拔除。抗炎、抗凝对症支持治疗。患肢弹力绷带加压包扎1周,膝周冰敷,膝关节铰链式支具固定。术后14 d内固定在完全伸膝(0°)位,指导踝泵运动、直腿抬高、股四头肌等长收缩及髌骨推移训练。2周后开始活动度锻炼并下地活动,第3周开始行本体感觉训练。第4周屈曲达90°,第6~8周膝关节活动度达到健侧范围,8周后拆除支具开始进行各种膝关节功能训练。根据病情定期摄片复查,进一步指导锻炼方式至完全康复。
2 结 果
手术时间40~60 min,平均(48.0±5.52)min。住院时间7~14 d,平均(10.0±1.83)d。术后随访6~24个月,平均(14.8±4.31)个月。未出现感染、延迟愈合或骨折移位松弛。术后3个月X线片示胫骨髁间隆突骨折复位及愈合良好。Lanchman试验检查14例患者均为阴性,无膝关节不稳定或松弛现象。膝关节活动范围13例与健侧相同,仅1例(同时修补内侧副韧带)伸直恢复正常,屈曲在90°~100°。术后6个月膝关节Lysholm评分70~98分,平均(94.8±3.4)分;5例随访至术后24个月,Lysholm评分为(95.6±2.9)分。
典型病例为一48岁男性患者,因跌伤致右膝关节肿痛伴活动受限48 h入院,入院时患肢肌力及感觉正常,诊断为右胫骨髁间隆突撕脱性骨折(Meyer-Mckeever Ⅲ型)。入院后予以患肢支具外固定,消肿止痛对症处理。入院3 d后行关节镜下TwinFix带线锚钉2根Ethibond缝线复位固定术,术后患者症状缓解,膝关节屈伸活动良好(见图2~4)。

图2 术前CT及MRI示胫骨髁间隆突撕脱性骨折,骨折块与骨床完全分离

图3 术后次日复查X线片示骨折复位及固定良好
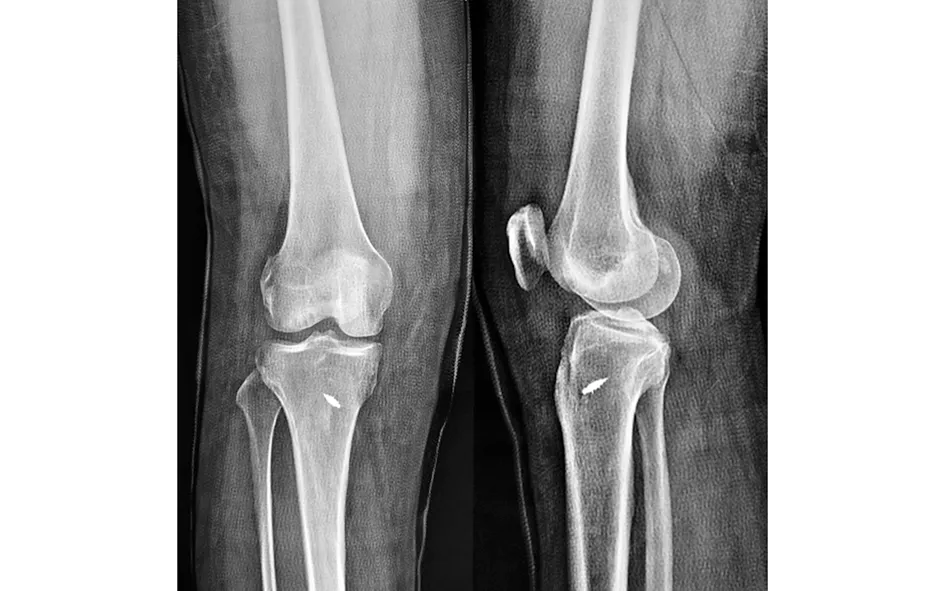
图4 术后3个月复查X线片示骨折愈合良好
3 讨 论
3.1 治疗方式的选择 胫骨髁间隆突撕脱骨折即前交叉韧带止点撕脱性骨折,骨折后如不能得到有效的治疗,势必影响前交叉韧带的张力与强度,进而造成膝关节的不稳定,加速膝关节退变,导致骨关节炎的发生,影响生活质量[1]。近年来因竞技体育及交通事故的增多,成年人胫骨髁间隆突撕脱骨折的发生率有增高趋势[2-3]。临床分型主要使用Meyers-Mckeever分型[4],Ⅰ型:无明显移位,或仅前缘轻度上翘;Ⅱ型:骨折块前缘上翘,后缘铰链状连接;Ⅲ型:完全分离移位,又分二个亚型,ⅢA型骨折有移位未旋转,ⅢB型整个髁间棘骨折移位并旋转。
I型骨折通常保守治疗,下肢伸直位长腿石膏固定即可。Ⅲ型骨折骨块分离移位,影响愈合,需要手术处理。针对Ⅱ型骨折目前存在分岐,有学者[5]认为长腿石膏固定4~6周或轻度过伸位下复位固定即可取得满意疗效。笔者认为Ⅱ型骨折有时不稳定,有的骨折块位置看似良好,但后期因缺乏牢靠的固定而易发生移位。也有患者依从性差,患肢长时间制动不能耐受,过早的拆除外固定发生骨折移位的情况。有的Ⅱ型骨折发生的瞬间骨折间隙嵌入滑膜、半月板或膝横韧带而导致骨折不愈合。部分畸形愈合后导致止点抬高,造成交叉韧带松弛、髁间撞击等病理改变,出现膝关节不稳定或骨关节炎。因此,除了Ⅰ型骨折采取保守治疗外,对于有移位的Ⅱ型及Ⅲ型骨折应积极采取手术治疗[6-7]。
3.2 关节镜微创治疗的优点 传统的关节切开骨折复位钢丝内固定术手术创伤大,患者疼痛时间及康复时间长,后期关节发生黏连率高,易出现关节僵硬,严重影响关节活动度。并且对合并的关节内损伤不能同时诊治,使手术效果大打折扣。而关节镜手术则可以有效避免这些缺点,具有创伤小、出血少、骨折复位固定可靠、对合并的关节内损伤(如游离的骨碎片、软骨片以及半月板)可同时处理、术后恢复快、可早期下地活动、并发症少等优点。目前通过关节镜微创治疗胫骨髁间隆突撕脱骨折越来越多[8-9]。
3.3 固定方式的选择 目前关节镜下手术常用的固定方式有空心螺钉和缝线固定两种。空心螺钉固定虽然可靠,但需二次手术取出,增加了患者痛苦与费用,也浪费医疗资源。而对于少年儿童,使用空心螺钉过程中有损伤骺板风险。且空心螺钉固定法对骨折块大小要求较高,如骨折块太小或近粉碎的骨折块,当螺钉拧入途中易造成骨块碎裂[10]。与之相比,缝线无需取出,可降低费用,减少痛苦。对于青少年患者亦可钻取直径2.0 mm的骨道引出Ethibond缝线来固定骨折,可以避免损伤骺板影响骨骼发育[11]。骨折块的大小影响不大,即便是粉碎性骨折亦可固定牢固,对局部的血液循环影响小,方便调整前交叉的紧张度,而且抗拉力强,与组织相容性好。杨永鹏[12]对上述两种固定方式通过Meta分析得出关节镜下采用缝线固定比采用空心螺钉固定更具有优势的结论,术后膝关节活动度更好,关节功能评分更高,但膝关节稳定性方面两者差异无统计学意义。笔者通过总结认为锚钉缝线固定方式关节镜下更易操作,锚钉上2根Ethibond缝线强度更高,锚钉尤如拴桩一样,即使患者有骨质疏松或高强度活动在骨折早期也不会发生骨隧道的切割而松弛。
3.4 手术操作要点及注意事项 a)术前要详细了解患者受伤机制,常规行膝关节DR、CT、MRI检查,评估膝关节内是否合并其他需手术处理的损伤(如半月板及软骨损伤),以便制定手术方案在术中及时处理。b)在骨折复位前如有游离或影响复位的骨块应予以取出,清理骨折端嵌夹的软组织,必要时切断膝横韧带,以免影响骨折愈合。c)对于陈旧性骨折术中要新鲜化骨床以利于骨折愈合,而伴有ACL松弛者应加深骨床来恢复其张力[13]。d)隧道内口最好在胫骨骨床前内、前外侧(相当于4点及8点钟位置),这样可以在保证骨块均匀受压力的情况下前缘不会翘起。e)锚钉缝线从韧带基底部穿线时从韧带的后1/3穿出,防止骨折块的滑脱,并且尽量一次成功,避免损伤韧带。f)术后康复要在术者及康复师共同指导下进行,做到早期、适当、合理、主动的功能锻炼。
综上所述,关节镜下带线锚钉双骨隧道微创治疗胫骨髁间隆突撕脱骨折,具有创伤小、操作简便、固定牢固、膝关节稳定性好、并发症少等优点,临床疗效较好,适于临床推广。
