痛风7个用药误区
2019-11-22郝尔
文/郝尔
得了痛风,苦不堪言。那是吃不敢吃,喝不敢喝,还要忍受病痛的折磨。
研究显示,我国痛风患者总数已超过8000 万。痛风是威胁人类健康的重大问题,一旦发生就很难治愈,很多时候需要药物维持,那么痛风的用药误区都有哪些呢?
误区1
痛风药副作用大,能不吃就不吃
对于多数治疗痛风的药物,严重副作用的发生率其实非常低(低于 0.01%)。多数副作用是可逆的,只要定期监测,就可以早发现早处理。
但长期的高尿酸,会对肾脏、心脑血管等重要器官,造成不可逆转的持续慢性损伤,最终会导致尿毒症、冠心病、中风等严重后果。
总而言之,痛风药的那点副作用,与高尿酸对身体的损伤相比,简直是“小巫见大巫”。
误区2
只要关节不痛,尿酸水平再高也不吃药
关节不痛,暂时是没什么不舒服,但高尿酸可能导致的后果不容忽视。
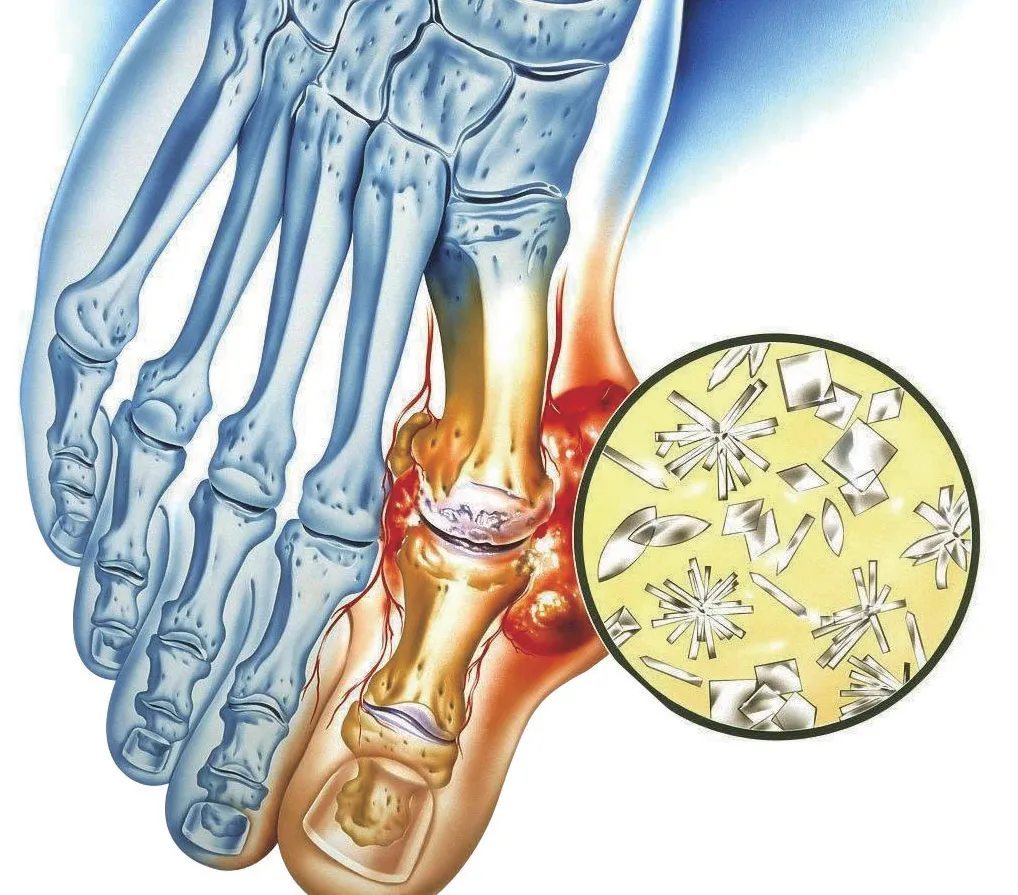
一般认为尿酸水平越高、持续时间越长,关节处形成痛风石的概率就越高、出现症状的风险就越大。所以,不及时有效地控制高尿酸,痛风就会反复发作,并由急性转化为慢性。
不仅如此,长期的高尿酸,还可诱发和加重糖尿病、冠心病、中风等疾病。
误区3
降尿酸越快越好,所以自行加大药物剂量
有人认为尿酸降得越快越好,所以会在痛风急性发作的时候,加大药物剂量。但这样一来,尿酸突然降低,会使尿酸结晶重新溶解,再次诱发并加重关节炎症状。
误区4
尿酸正常后,只控制饮食不吃药
饮食控制只能减少嘌呤的摄入,但不能改善体内尿酸的积累。所以大部分痛风患者,需要长期服药控制尿酸水平。
误区5
长期服用“消炎止痛药”来预防痛风
在就医的时候,为了降低痛风患者的疼痛,医生常常会使用一些非甾体抗炎药(如布洛芬)。
难免会有患者依葫芦画瓢,把这类药长期使用,但这样并没有祛除“高尿酸”的病根,反而掩盖了症状,耽误疾病的最佳治疗时机,进而导致一系列的危害。
误区6
痛风急性发作,口服苏打片和别嘌醇就行
如果痛风急性发作造成了关节疼痛,需要使用缓解疼痛症状的药物来提高生活质量。口服苏打片和别嘌醇虽然具有降尿酸的作用,但并没有消炎镇痛的效果。
建议在医生指导下服用相应的降尿酸药物,如果疼痛症状仍然明显,可以加用非甾体类药物,如布洛芬。
要注意的是:如果以前没有长期服用降尿酸药物的习惯,就不建议加用非甾体类药物,否则可能再次诱发并加重关节炎症状。
误区7
痛风急性发作,打几天吊瓶就好
当痛风急性发作,会造成关节的剧烈红肿、疼痛,很容易被认为是局部的感染或炎症,因此治疗时可能会使用大量的抗生素。
但抗生素只能抑菌、杀菌,对痛风并没有实质性的治疗作用,甚至可能导致尿酸升高,加重痛风。因此,痛风发作时,除非经过有经验的临床医师判断,不要擅自使用抗生素。
总而言之,痛风的重点在于预防急性发作,所以最好的做法是:平常从小剂量开始服药,即使尿酸水平逐渐降低,也要继续维持。这样可以降低痛风急性发作的概率。
如果尿酸已经降至目标水平,也应在医生和药师的指导下,逐渐减量,直到找到一个最小维持量,然后保持长期服药和治疗。