肿瘤骨转移疼痛管理进展
2019-11-21熊源长
王 翰 陈 辉 熊源长
(海军军医大学附属长海医院麻醉学部疼痛中心,上海 200433)
骨骼是晚期恶性肿瘤最常见的转移部位之一,骨转移的发生率仅次于肺转移和肝脏转移。2006年我国的一项流行病学调查显示,肺癌、乳腺癌、鼻咽癌、肝癌、胃癌是最容易发生骨转移的前五位原发肿瘤,其次为消化道的食管癌等,前列腺癌亦不容忽视。在骨转移中,最常见的转移部位分别为脊柱、肋骨、骨盆、颅骨和股骨近端。
疼痛是肿瘤骨转移最常见的临床症状,其特点主要是持续性钝痛,进行性加重,夜间更加显著,伴有间断性的剧烈“爆发痛”。肿瘤骨转移疼痛严重影响病人睡眠和日常活动,甚至可因疼痛或骨折而出现瘫痪、丧失活动能力。然而,由于骨转移性疼痛的发生机制复杂,疼痛部位多样,加之晚期肿瘤病人全身机能减退,这给疼痛管理带来极大挑战。因此,研究骨转移性疼痛的发生机制、特异性的评估方法和针对性的治疗措施,对于控制疼痛、提高生活质量具有十分重要的意义。
一、疼痛机制
肿瘤骨转移导致疼痛的机制,目前认为主要有三点[1,2]。①肿瘤和破骨细胞造成的酸性微环境引起疼痛。无论成骨性还是溶骨性肿瘤,都以破骨细胞的增殖和过度活跃为特点。破骨细胞重吸收骨的过程中,与矿化骨交界部会形成一个pH 4.0~4.5的酸性微环境并产生ATP。破骨过程过度活跃会使微环境中H+离子及ATP增加,分别激活骨髓、矿化骨及骨膜周围神经的酸性敏感性伤害感受器及嘌呤能受体,诱发疼痛。不仅如此,肿瘤细胞本身及间质细胞也将产生大量H+离子和ATP。ATP还可通过刺激P2X3型嘌呤能受体使破骨过程进一步活化。②肿瘤及间质释放的细胞因子引起疼痛。肿瘤间质细胞包括巨噬细胞、肥大细胞、中性粒细胞、T淋巴细胞、成纤维细胞和间充质干细胞等。肿瘤细胞及间质细胞相互作用可分泌一系列细胞因子,包括前列腺素、肿瘤坏死因子、神经营养因子、白介素、胰蛋白酶、类胰蛋白酶等,这些细胞因子可致敏或直接刺激初级传入神经元。③神经病理性因素引起疼痛。在骨髓、矿化骨及骨膜中可见到感觉神经和交感神经,而这些结构会受骨折、局部缺血及肿瘤细胞的浸润影响,引起神经病理性疼痛。
二、疼痛评估
除了经典的疼痛及生活质量评估方法如视觉模拟评分法(visual analogue score, VAS)、数字疼痛分级法(numerical rating scale, NRS)、卡氏生活质量评分(karnofsky performance status, KPS)等,特异针对肿瘤骨转移病人生活质量的评估方法主要有三种:从欧洲癌症研究和治疗组织生活质量问卷(the European Organization for Research and Treatment of Cancer quality of life questionnaire, EORTC QLQC30)发展出的EORTC QLQ-BM22,从癌症治疗功能评估问卷(the functional assessment of cancer therapy, FACT-G)发展出的FACT-BP,以及肿瘤骨转移病人生活质量问卷(the bone metastases quality of life questionnaire, BOMET-QOL)。对三项问卷的比较研究[3,4]显示,三者各有优缺点。首先,三项问卷在评估方面都是有效且可靠的。EORTC QLQBM22的优势在于经过长期发展和验证,更加全面,应用地区较广,证据相对可靠;劣势在于问卷较长,实施繁琐(见表1)。FACT-BP与EORTC QLQ-BM22相比评估侧重点不同,更加简洁易实施。BOMET-QOL的优势在于内容最简洁,容易实施,有针对性;劣势在于相对EORTC QLQ-BM22而言评估不够全面,应用的地区较少,因此证据相对不足。总的来说,评估问卷要根据研究者要求、评估侧重点和现实可行性等因素综合考虑来选择。
三、疼痛治疗
肿瘤骨转移目前尚无有效根治方法,因此肿瘤骨转移的治疗目标有:①最大限度控制疼痛;②尽量维持和恢复机体正常功能;③维持骨骼稳定性,预防和治疗骨相关事件(skeletal related events,SREs);④控制原发肿瘤。在治疗靶点上,既有针对肿瘤的治疗,也有针对支配转移骨的感觉神经的治疗,均可以达到缓解疼痛的目的。
1.镇痛药物
目前,WHO推荐的癌痛三阶梯治疗模式仍是治疗骨转移性疼痛的基础。第一阶梯为非甾体消炎镇痛药(NSAIDs);第二阶梯为弱阿片类药物,可以联合第一阶梯药物;第三阶梯为强阿片类药物,可以联合第一、第二阶梯药物。肿瘤骨转移疼痛剧烈,一般单用NSAIDs药物镇痛效果欠佳。根据骨转移所致疼痛的机制,将NSAIDs和阿片类药物合用可能止痛效果更好。也有研究探索双氯芬酸和塞来昔布与阿片类合用的优势[6],但联合应用的不良反应及疗效证据还有待研究。在临床实践中,还有一些药物,如糖皮质激素、抗抑郁药、抗惊厥药等常与阿片类药物合用,以期获得更好疗效。新药研发方面,研究最多的有抗神经生长因子抗体(anti-NGF)或抗酪氨酸激酶受体A抗体(anti-TrkA)[7],这也是第一种用于治疗癌性疼痛的人类单克隆抗体,但其临床应用还有待进一步研究。
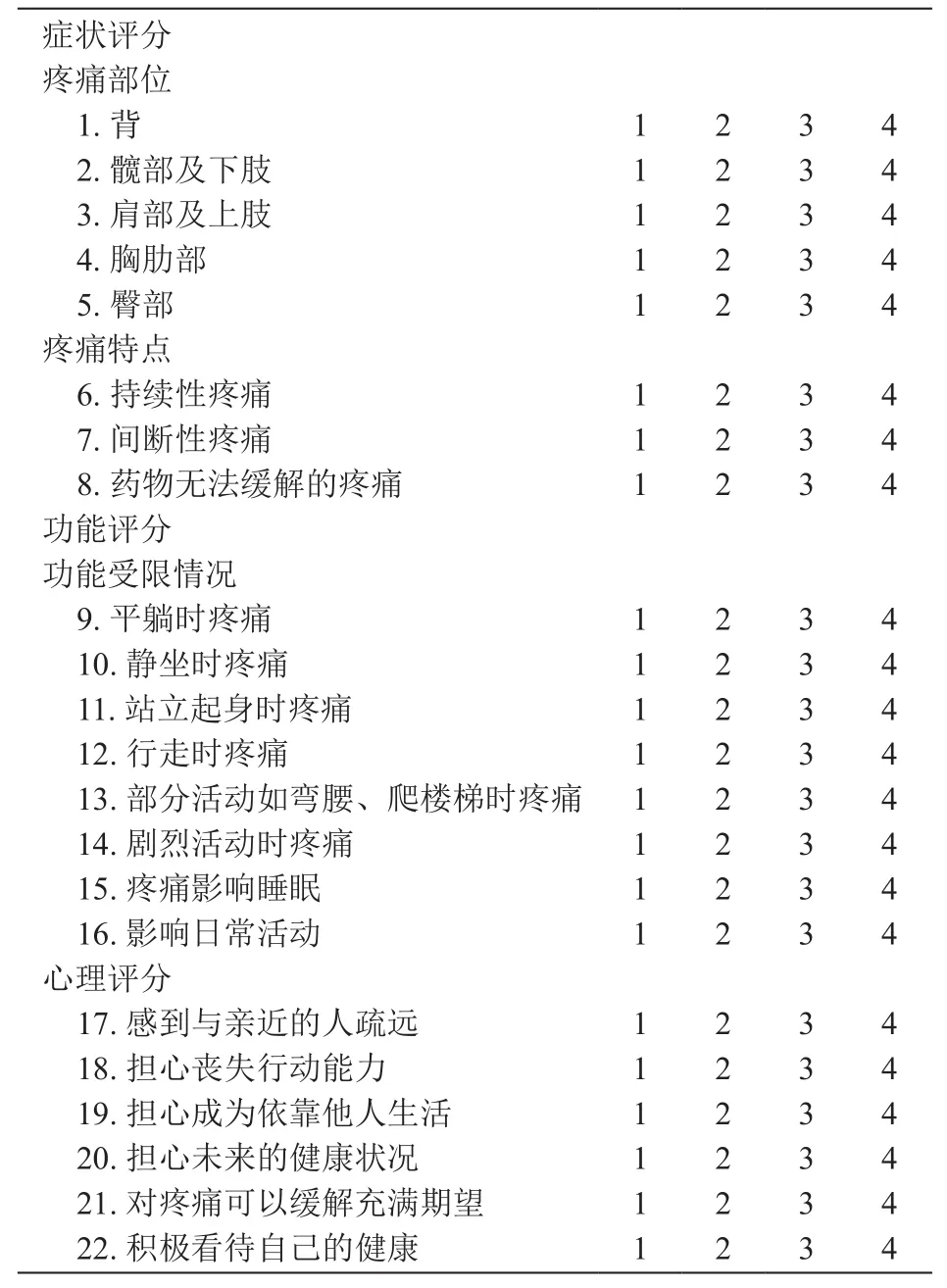
表1 EORTC QLQ-BM22问卷[5]
2.双磷酸盐类及单克隆抗体
双磷酸盐的作用机制是抑制破骨细胞活性。目前应用最广的是第三代双膦酸盐类药物唑来膦酸,该药于2002年获批用于实体瘤及骨髓瘤骨病的治疗。
地诺单抗(denosumab,商品名Prolia)是一种全人源化的结合、中和核因子NFκB受体活化因子配基(receptor activator of NFκB Ligand, RANKL)的单克隆抗体,高粘附性特异性结合RANKL,通过中和RANKL抑制破骨细胞的形成、功能及存活,抑制破骨细胞介导的骨破坏。美国FDA于2010年11月批准其用于实体瘤骨转移的治疗。地诺单抗与唑来膦酸相比,使用更加方便,只需每月皮下注射,在预防骨相关事件方面,也较唑来膦酸更有优势,但相对价格更贵。
3.肿瘤介入技术
(1)经皮骨水泥成形术:骨水泥成分为甲基丙烯酸甲酯(poly methyl methacrylate, PMMA),可单独使用,也可与金属、聚醚醚酮(polyetheretherketone,PEEK)螺钉、植入物结合使用,以加固和稳定病变部位。在肿瘤骨转移中的适应证是,为病理性骨折提供姑息性治疗或预防性治疗。其优势在于可以用于一般状态较差或预期生存期有限的病人。由于PMMA材料的生物力学特性,骨水泥成形术多用于承受轴向应力的部位,如脊柱。而在承受旋转或剪切应力的部位,特别是承重部位如四肢骨等,应用有限[8]。也有研究在探索其在这些部位的应用,如Kelekis等[9]通过将骨水泥与不锈钢微针金属网结合运用来提高承受剪切应力和承重的能力。国内肖全平等[10]将骨水泥联合125I粒子植入术应用于30名骨转移瘤病人,结果显示疼痛缓解率达到93.3%,行动能力改善率达到75%。
(2)射频消融术:射频消融技术(radiofrequency ablation, RFA)是指经皮将电极针刺入目标区域,然后通过针尖的导电加热效应而使目标区域组织凝固坏死的一种技术。根据射频波种类的不同,可分为连续性和脉冲性;根据电极数目的不同,可分为单极和双极。射频消融损伤作用的范围与针尖的数目、尺寸、温度,射频波的种类,作用时间和作用部位周围组织的性质有关。多项研究表明,射频消融术在骨转移瘤疼痛的治疗中有效,具体机制与消融直接作用于肿瘤和切断神经传导有关。李泓锡等[11]研究显示,射频消融术联合奥施康定与单用奥施康定比较,降低了药物用量及副作用,提高了病人生活质量。
(3)冷冻消融术:冷冻消融术的作用机制是通过冷冻针尖产生的低温使细胞内形成冰晶,冰晶可使蛋白质变性,也可以破坏细胞内结构,包括使细胞膜破裂。作用过程中通常用液化氩来迅速冷却针尖,然后由氦气实现“解冻”的过程。与射频消融术相比,其优势在于:①消融区域可在CT下显像,区域外组织不会受到热力学变化的损伤;②消融范围较大;③冷冻消融过程中和治疗后短期内,病人不会出现疼痛加剧的情况。其劣势在于由于损伤范围较大,在临近重要结构的部位应用有限。已有多项研究证实其有效性:张啸波等[12]研究了36例溶骨性转移瘤病人,显示冷冻消融术可有效缓解疼痛,控制局部症状。
神经根对冷的敏感性更低,因而在冷冻消融中更容易损伤。鉴于此点,所有应用于脊柱的冷冻消融术前,应采取热保护措施来确保安全,其中最常用的是在需要隔离的部位注射二氧化碳。
(4)磁共振引导共聚焦超声技术(magnetic resonance imaging-guided focused ultrasound, MRg-FUS):磁共振引导共聚焦超声技术通过体外传感器发出多重汇聚超声束,将超声能量传递至骨皮质或肿瘤上某一焦点。聚焦的超声能量可使局部温度升高至65~85℃,持续数秒可破坏周围有神经分布的骨膜(此过程称为“超声消融”),达到缓解疼痛的目的。一次治疗过程需多次“超声消融”来覆盖病变范围。MR在此过程中除了定位肿瘤外,还可用来测量温度。对于其疗效,国内王升平等[13]对21例症状性骨转移病人行MRgFUS治疗,研究显示MRgFUS姑息性缓解骨转移瘤疼痛的近期效果确切,但对晚期肿瘤病人整体生活质量改善的贡献目前尚不明确。MRgFUS的副作用主要有“超声消融”过程中产生的相关疼痛,局部皮肤烧伤等。
4.神经介入技术
神经介入技术是指在无法处理肿瘤时,采用微创介入的办法专门针对神经进行毁损或调节,以达到减轻疼痛,提高生活质量的目的。常用的神经介入方法有化学介入法(应用苯酚或酒精毁损神经),射频,冷冻法,其中,有证据表明脉冲射频可以在不损毁神经而靠调节神经功能的基础上镇痛[14]。常见的神经介入部位有交感神经节或神经丛(如星状神经节,胸椎或腰椎交感神经丛等)和外周神经(如三叉神经,肋间神经,臂丛神经等)。具体介入部位的选择要根据病人的疼痛部位及临床医生的判断来决定。在神经介入时,穿刺针的位置除通过辅助的影像设备确定外,还应采取特异的确定方法,如在射频中应通过感觉电刺激诱发出与病人平时疼痛一致的部位,通过运动电刺激确定安全性,安全的条件是2 V以下或2倍于感觉阈值以下的电流刺激不能诱发运动。化学介入中应在药液中加入造影剂以确定针尖位置和药液扩散情况。
5.鞘内泵
在肿瘤骨转移疼痛中,鞘内泵多用于外周骨转移病人,对于脊柱转移病人,因为解剖上的冲突等因素,应用鞘内泵的指征有限,证据也不足。相较于传统的口服或静脉给药鞘内泵有诸多优势:首先,药物直接作用于脊髓后角,避免了首过消除效应和血脑屏障的阻隔;其次,这种给药方式减少了药物用量和对全身系统受体的作用,因而减少了不良反应。吗啡和齐考诺肽(一种非阿片类的选择性N型钙通道阻滞剂)是仅有的两种美国FDA批准的可以用于鞘内治疗慢性疼痛的药物,2016年多边镇痛药物共识会议(the Polyanalgesic Consensus Conference, PACC)也推荐两种药物作为鞘内镇痛的一线用药,其他PACC推荐的药物有可乐定,布比卡因等。对于两种一线药物的选择,应根据其优势和劣势及病人情况综合衡量。
吗啡和齐考诺肽合用的情况只在其单独用药效果不佳时考虑,但关于两者合用的优势及风险还需要更多高质量的研究证实。也有研究探索其他鞘内联合用药的疗效:张先红等[16]研究了鞘内泵入吗啡和倍他米松治疗癌性骨痛(cancer induced bone pain,CIBP),结果显示两者联合泵入可减少爆发痛次数,提高病人生存质量。
6.其他治疗
肿瘤骨转移所致疼痛其他治疗方法有:①其他微创介入治疗技术:如微波消融术、激光光凝术等,目前在临床上应用较少。②针刺疗法:国内多项研究显示针刺疗法对肿瘤骨转移疼痛有一定疗效,但这方面的证据仍然不足,国外也有研究[17]说明了这一点。③抗抑郁及功能锻炼等。长期慢性疼痛会引起病人抑郁、社会功能损害等,因此在治疗疼痛的同时,也应注意对病人的心理治疗。另外,有研究显示[18],腰背肌功能锻炼可改善脊柱转移瘤病人生活质量。

表2 鞘内应用吗啡和齐考诺肽的优势及劣势比较[15]
四、总结
肿瘤骨转移疼痛的治疗需要多学科的联合,为此,国外已有成立癌痛管理团队(a team for pain management, TPM)来专门针对癌痛[19],并取得了不错的效果,未来这一模式的发展还需要探索。在我国,有数量庞大的病人忍受着肿瘤骨转移所致疼痛,主流的治疗仍是阿片类药物,但对于难治性疼痛,药物无法取得预期的效果,其副作用也使部分病人无法耐受。鉴于此点,微创介入治疗和鞘内泵等为病人提供了进一步的选择。最后,心理治疗以及社会支持等也是肿瘤骨转移疼痛管理的一个重要方面,在综合提高病人生活质量方面,需要更多的人参与进来,也需要社会给予病人足够的支持。
