国人基于MRI颈动脉狭窄预警易损斑块的效能研究
2019-11-20董莉于薇王振常王艳阳陆东旭赵轶轲张兆琪
董莉,于薇,王振常,王艳阳,陆东旭,赵轶轲,张兆琪
1.首都医科大学附属北京安贞医院医学影像科,北京 100029;2.首都医科大学附属北京友谊医院放射科,北京 100050;3.首都医科大学附属北京安贞医院血管外科,北京 100029; *通讯作者 王振常 cjr.wzhch@vip.163.com
脑卒中是危害人体健康的三大杀手之一,其中颈动脉粥样硬化是引起脑卒中的重要因素之一[1]。评价颈动脉粥样硬化的传统临床指标是评估管腔狭窄程度[2-3]。几项大型前瞻性研究均证实测量颈动脉狭窄程度对预测有症状患者的疾病严重程度和卒中风险具有重要价值,尤其是对于中度和重度颈动脉狭窄患者[4-5],并以此作为参考标准判断患者是否需要进行颈动脉内膜剥脱手术(如颈内动脉狭窄>70%则考虑行外科手术治疗)[6]。然而也有研究指出,颈动脉狭窄程度不能全面地评估患者的风险。经典的欧洲颈动脉外科临床实验发现43.8%(1322/3018)的颈动脉轻度狭窄(管腔狭窄程度<30%)患者有症状[7]。
近年研究发现,动脉粥样硬化易损斑块(尤其是斑块破裂和血栓形成)是心脑血管临床事件的主要发病机制[8-9]。易损斑块的病理组织学定义和标准具有以下特征:较大的脂质核心,薄或破裂纤维帽,炎症细胞浸润,新生血管生长,斑块内出血(intraplaque hemorrhage,IPH)和表面溃疡[10]。
多种无创性影像学方法可以对易损斑块进行成像[11-12]。随着MRI血管壁成像的进展,其对易损斑块的显示具有独特优势。高分辨率 MRI可以有效观察颈动脉形态和量化颈动脉斑块的成分[13],使得管腔狭窄程度对易损斑块识别能力的活体研究成为可能。本研究基于MRI揭示颈动脉血管狭窄程度与斑块成分,尤其是与易损斑块成分的关系,判断其识别易损斑块的能力。
1 资料与方法
1.1 研究对象 连续纳入 2017年 1—5月经颈动脉多普勒超声检查的患者,至少一侧颈动脉出现动脉粥样硬化斑块,斑块成分不限。排除标准:拒绝参加本课题研究;临床资料缺失;幽闭恐惧患者;颈动脉闭塞患者;既往曾接受过颈动脉支架植入或颈动脉内膜剥脱手术;对MRI造影剂过敏及其他有MRI检查禁忌证的患者。共纳入66例患者,其中44例(66.7%)出现不同程度的脑缺血症状。患者基本资料见表1。本研究经本院伦理委员会批准,所有患者均签署知情同意书。
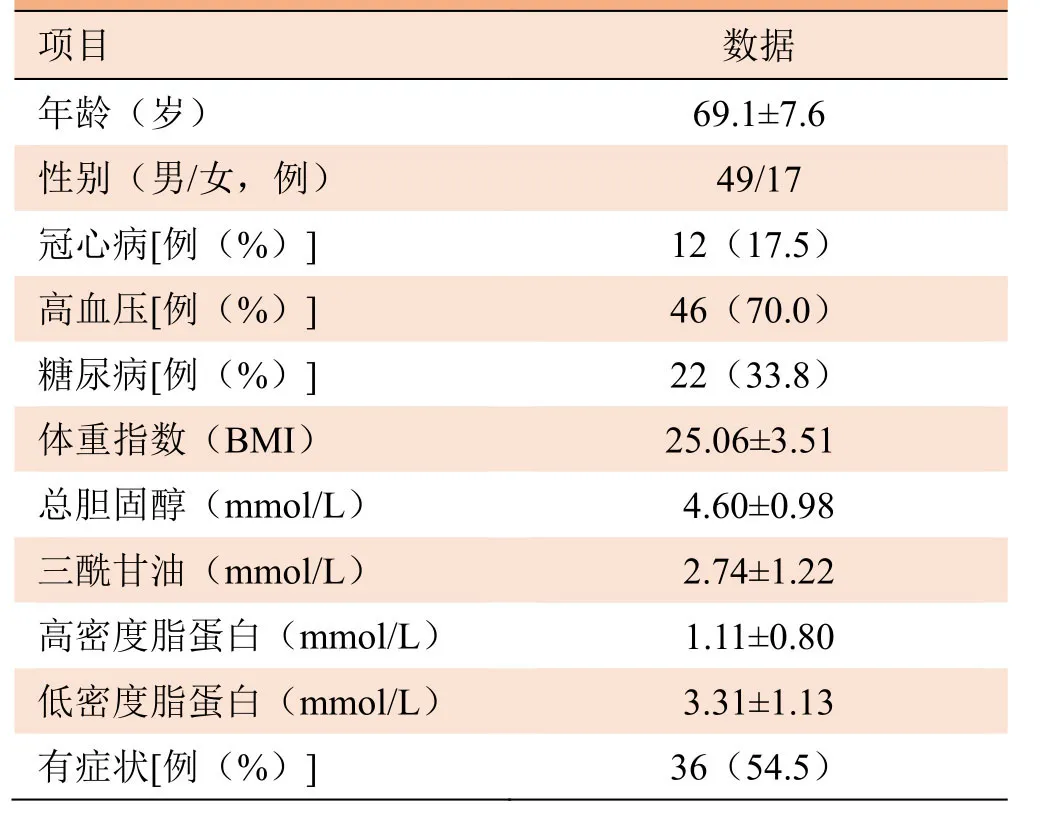
表1 66例颈部动脉粥样硬化斑块患者的临床资料
1.2 仪器与方法 所有纳入患者均进行双侧颈动脉MRI检查(3.0T GE,Signa HD Excite),应用8通道相控阵表面线圈。以狭窄重的一侧颈动脉分叉作为扫描中心层面。对比剂采用马根维显(Bayer Schering Pharma AG),用量为0.2 mmol/kg,注射速度3 ml/s。用二维高分辨多加权成像观察颈动脉粥样硬化斑块成分,扫描序列:T1WI快速自旋回波(FSE):TR 800 ms,TE 11 ms,视野(FOV)140 mm,层厚2 mm,矩阵256×256;回波链长度(ETL)10;T2WI FSE:TR 3500 ms,TE 40 ms,FOV 140 mm,层厚2 mm,矩阵256×256;ETL 12;质子加权快速自旋回波(PD FSE):TR 3500 ms,TE 20 ms,FOV 140 mm,层厚2 mm,矩阵256×256;ETL 12;时间飞跃(TOF):TR 21 ms,TE 2.9 ms,翻转角 15°;FOV 140mm,层厚1 mm,矩阵256×256。用血管增强MRI观察颈动脉狭窄程度,扫描参数:TR 2.5 ms,TE 1.2 ms,翻转角40°,3D采集块36;矩阵192×320;视野320 mm;激励次数1。
1.3 图像分析
1.3.1 血管狭窄程度测量 由2名放射科医师分别独立分析常规增强血管造影(MRA)对狭窄程度的测量,两者测量结果取平均值。使用GE ADW 4.2软件进行狭窄程度测量。标准参照NASCET测量方法[8],见公式(1)。按照狭窄程度进行分组:正常组0%,轻度狭窄组 1%~30%,中度狭窄组 31%~69%,重度狭窄组70%~99%。

1.3.2 颈动脉粥样硬化斑块成分判读 由2名有经验的图像分析人员对斑块成分进行定性分析,意见不一致时协商确定。斑块成分判读参照国际经典标准[9]:脂质核(lipid-rich necrotic core,LRNC)表现为T1WI呈等信号,T2WI呈低信号,增强T1WI呈低信号;IPH表现为 T1WI和 TOF呈高信号;纤维帽破裂(fibrous cap rupture,FCR)在TOF上邻近管腔处暗带中断或未见暗带,且在TOF、T1WI、T2WI和PDWI上管腔不规则,近管腔处可见高信号,增强T1WI可见强化的纤维帽不连续。
1.3.3 图像质量分级 图像分析人员首先将图像质量按照四分法分为4级,4级为非常好,3级为好,2级为尚可,1级为差(表2)。图像质量为1级者因无法准确分析图像,不纳入分析。

表2 图像质量判定标准
1.4 统计学方法 采用SPSS 16.0软件,符合正态分布的计量资料之间的相关性采用Pearson相关分析,以评价其一致性;非正态分布的计量资料采用秩相关检验。采用受试者工作特征(ROC)曲线下面积(AUC)评价狭窄程度对易损斑块成分的检出效能,P<0.05表示差异有统计学意义。
2 结果
2.1 纳入图像分析结果 共扫描66例患者132侧颈动脉,其中88.6%(117/132)的双侧颈动脉血管图像纳入分析。图像去除原因:3根血管图像质量差,12根血管完全闭塞。
2.2 管腔狭窄程度分析 39.3%(46/117)的患者血管狭窄程度为0%;23.1%(27/117)的患者血管狭窄程度为1%~30%;23.1%(27/117)的患者血管狭窄程度为31%~69%;14.5%(17/117)的患者血管狭窄程度为70%~99%。
2.3 影像学表现
2.3.1 血管狭窄程度与斑块成分的相关性 各狭窄程度出现斑块成分的比率见图1。血管狭窄程度与LRNC(r=0.20,P=0.03)、IPH(r=0.25,P=0.007)、FCR(r=0.36,P=0.001)均呈正相关。
2.3.2 血管狭窄程度预测斑块成分的准确性管腔狭窄程度对 IPH(AUC=0.74,95%CI0.52~0.96,P=0.10)、FCR(AUC=0.65,95%CI0.43~0.88,P=0.20)、斑块 LRNC(AUC=0.64,95%CI0.40~0.87,P=0.20)的预测准确性均较低(图2)。
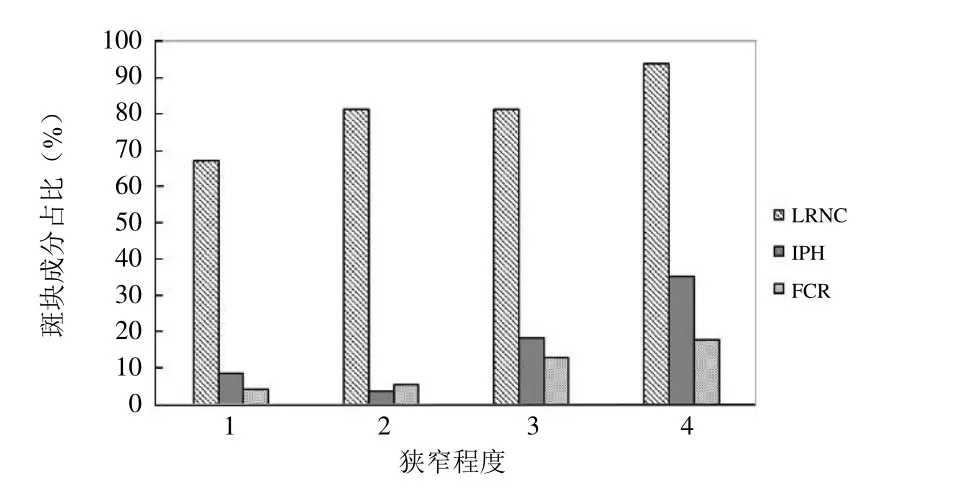
图1 斑块成分与狭窄程度分布。狭窄程度:1代表0%;2代表1%~30%;3代表31%~69%;4代表70%~99%
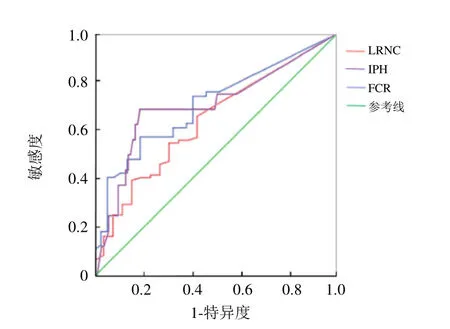
图2 血管狭窄程度鉴别斑块成分的 ROC曲线:脂质核(LRNC)、斑块内出血(IPH)和纤维帽破裂(FCR)的比较
2.3.3 管腔零狭窄血管斑块分布情况 本组患者中,39.3%(46/117)的血管增强MRA显示颈动脉无狭窄,但在颈动脉管壁出现斑块的比率高达 82.6%。显示颈动脉无狭窄的患者中,67.4%(31/46)出现脂质成分;8.7%(4/46)出现IPH;4.3%(2/46)出现FCR(图3)。

图3 男,73岁,亮血TOF(A~D)及黑血T1WI(E~H)示左侧颈动脉分叉水平多层轴位图像,星号示血管腔,箭示IPH,箭头示FCR;血管增强MRA图像示管腔狭窄程度为0%(最大密度投影图像测量,I)
3 讨论
本研究基于颈动脉管腔MRA及高分辨管壁MRI,揭示颈动脉血管狭窄程度与斑块成分,尤其是其与易损斑块成分的关系,判断其识别易损斑块的能力。本研究纳入中国人群,发现血管狭窄程度与斑块成分呈轻度相关。血管狭窄对患者的高危险性评估效能减低。
传统的二维多加权 MRI经病理证实,可以较好地显示斑块内成分,全面评估斑块的易损程度[14-16]。但能否替代传统指标——管腔狭窄程度的评估,目前尚未应用于临床。既往研究发现,即使有症状的轻度颈动脉狭窄患者斑块内也存在不同程度的溃疡、斑块破裂、出血及表面血栓形成[17-18]。本研究基于中国人群,发现血管狭窄程度与斑块成分呈轻度相关,与Zhao等[19]的研究结果相似。在不同人种人群中,管腔狭窄程度预测IPH及FCR的准确性均较低[19]。结果提示狭窄程度与患者斑块的易损成分可能不匹配,不能为高危患者提供更多的诊断信息。
此外,根据本研究结果发现斑块的分布特点,即使在管腔无狭窄的颈动脉,部分患者仍可存在脂质斑块,甚至IPH或FCR等易损斑块的征象。单纯根据传统评判的指标而言,这些患者并非高危人群,但斑块的易损性决定了这些患者属于高危人群。
本研究的局限性为:①本研究是单中心研究,病例数相对较少。今后的研究应着重于多中心大规模的研究,以对传统评判指标的修正起到重要参照作用。②本研究的研究终点是影像特征指标,今后的研究终点可以定为临床事件,对患者的危险程度划分更为准确。
总之,单纯评估血管狭窄程度可能会低估斑块的易损性,进而低估患者的高危险性。而血管壁成像对那些狭窄程度不是很重的高危患者可以提供更多的诊断信息。结合血管狭窄程度和斑块成分的综合分析,全面评估患者的危险性。
