高血压合并糖尿病性脑白质变性的MRI研究*
2019-11-19河北省秦皇岛市秦皇岛军工医院影像科河北秦皇岛066000
河北省秦皇岛市秦皇岛军工医院影像科 (河北 秦皇岛 066000)
王志鹏 高仲磊 卫孟佳
脑白质疏松(Leukoaraiosis,LA)属于脑小血管病,是由多种原因引起的脑室周围白质及皮质下区脑白质异常改变。据报道[1],近年来,LA检出率逐年增高,其中老年人群中约75%存在LA。糖尿病为常见内分泌代谢疾病,最新调查显示[2],我国成年人的糖尿病发病率高达9.7%,老年人则高达20%。近年来,糖尿病对中枢神经系统的影响受到临床广泛关注,其对神经系统的损伤机制还不明确,多认为是多种因素的综合作用结果[3],其中高血糖状态损伤血管内皮功能是根本病理基础。已有证据表明[4],LA的危险因素包括年龄、高血压、糖尿病、吸烟、代谢综合征等,临床有关高血压患者LA的研究较多,但高血压患者是否合并糖尿病对LA患者的影响研究则较为缺乏。本研究以106例高血压患者为例,探讨高血压合并糖尿病患者与单纯高血压患者MRI检查的LA情况,以期为LA的临床干预提供参考,使更多的LA患者获益,现报告如下。
1 资料与方法
1.1 一般资料秦皇岛军工医院2016年1月~2018年1月收治了106例因头晕、肢体不利等症状就诊的患者,采用回顾性分析方法,根据患者病史情况分为高血压合并糖尿病组(n=38)与单纯高血压组(n=68)。高血压合并糖尿病组男20例、女18例;年龄42~89岁,平均(71.67±11.32)岁。单纯高血压组男37例、女3 1 例;年 龄4 0 ~8 7 岁,平 均(70.92±10.59)岁。
纳入标准:(1)有高血压病史,伴或不伴糖尿病;(2)颅脑CT检查未见占位病变;(3)对研究知情并签署知情同意书。排除标准:(1)严重颅脑外伤者;(2)颅内感染、脑积水、多发性硬化者;(3)有脑血管病或病史者;(4)伴贫血与结缔组织病者;(5)合并心衰、心房颤动、单侧或双侧颞窗不良者;(6)经头颈部MRA或全脑血管DSA证实颈动脉或大脑中动脉中度以上狭窄者。
1.2 MRI检查方法所有患者均在入院3d内行MRI检查,所用仪器为德国simenz公司生产的skyro Magnetom 3.0T超导型磁共振扫描仪,颅脑线圈20通道高分辨率。均行轴位T1W I、T2WI、FLAIR、DWI与SWI及矢状面T2加权像序列扫描,平均20层扫描。扫描参数:(1)T1WI序列:TE9.0ms,TR1500ms,TI760ms,FOV24×24,矩阵320×224,层厚5mm,间隔1.2mm。(2)T2WI序列:TE117ms,TR5000ms,FOV 24×24,矩阵320×320,层厚5mm,间隔1.2mm。(3)T2FLAIR序列:T E 8 5 m s,T R 5 0 0 0 m s,TI1802.6ms,FOV24×24,矩阵256×157,层厚5mm,间隔1.2 m m,激 励2 次。(4)D W I 序列:T E 8 5 m s,T R 3 2 0 0 0 m s,Flip角90°,FOV24×24,矩阵192×192,层厚5mm,间隔1.2mm,激励2次。(5)SWI序列:单次回波,TE20ms,TR27ms,Flip角15°,FOV24×24,矩阵256×227,层厚5mm,激励2次。将所得原始数据传输至工作站,观察两组患者的急性梗塞灶、脑内微出血与腔隙性脑梗塞情况、脑室周围白质和皮质下白质病变。图像由2名经验丰富的影像科医师用双盲法进行评价,意见不一致时共同讨论商定结果。
1.3 MRI检查方法脑白质疏松程度判定:脑白质疏松的MRI主要表现为T1WI加权低信号,T2WI与T2FLAIR加权像高信号,DWI加权像等信号。另结合FLAIR加权像并参照Fazekas的方法[5](皮质下与脑室周围的白质病变情况进行单独评价)。(1)皮质下白质疏松程度:正常白质,0级;皮质下存在散在点状白质高信号,1级;白质内高信号呈现融合趋势,2级;白质内大片融合高信号,3级。(2)脑室周围白质疏松程度:正常白质,0级;脑室旁呈线样白质高信号或脑室前后角呈帽状,1级;脑室周围存在光滑晕圈样异常白质信号,2级;脑室周围的白质病变不规则,并向皮质下白质延伸,3级。
1.4 统计学方法采用SPSS19.0处理数据,计量资料用(±s)表示;分类变量用n(%)表示,比较采取χ2检验或秩和检验,以P<0.05筛选术后6个月死亡的危险因素。
2 结 果
2.1 脑白质疏松程度的影像学分析皮质下白质疏松1级:皮质下点状高信号(见图1);脑室周围白质疏松1级:脑室旁细线样高信号(见图2);皮质下白质疏松2级:皮质下白质呈小片高信号,有融合趋势(见图3);脑室周围白质疏松2级:脑室旁高信号影范围较广(见图4);皮质下白质疏松3级:皮质下及脑室旁白质病变融合成片(见图5);脑室周围白质疏松3级:脑室周围可见不规则白质病变,并向皮质下白质延伸,与皮质下病变融合(见图6)。
2.2 两组皮质下白质疏松程度的比较高血压合并糖尿病的皮质下白质疏松程度分级明显高于单纯高血压患者,差异有统计学意义(P<0.05)。见表1。

表1 两组皮质下白质疏松程度的比较
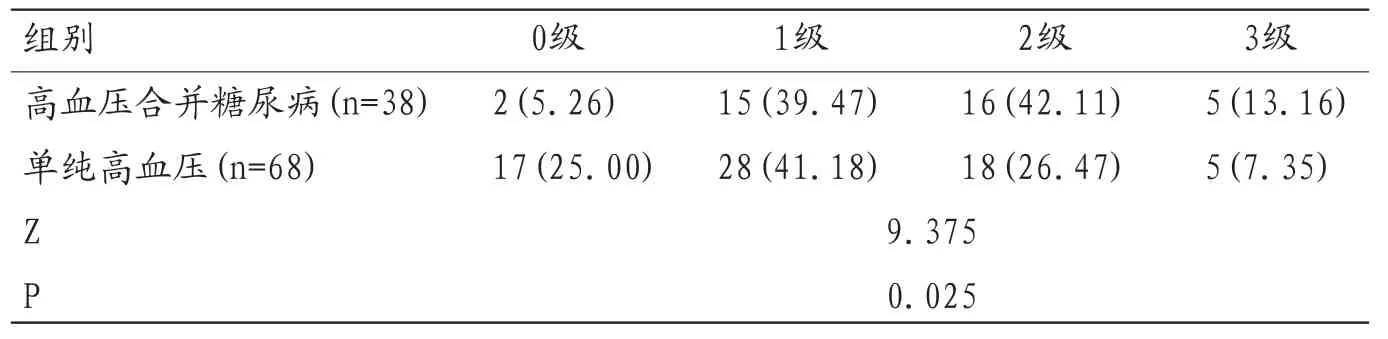
表2 两组脑室周围白质疏松程度的比较
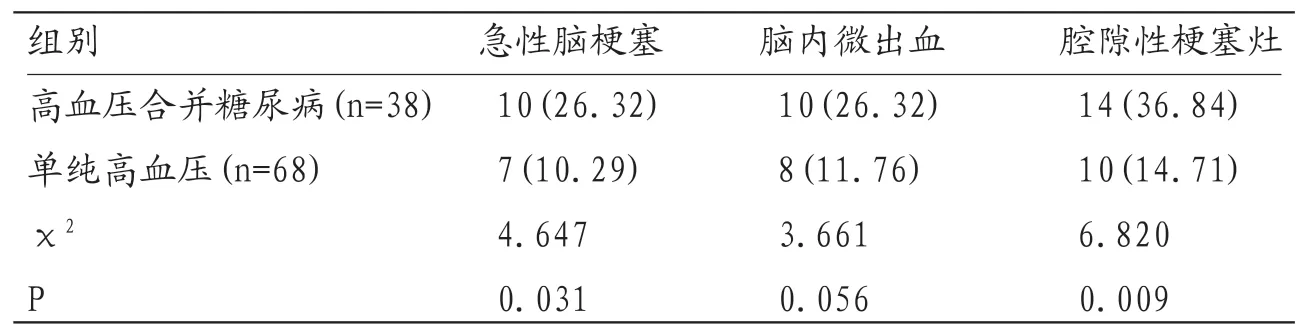
表3 两组急性脑梗塞、脑内微出血、脑内腔隙灶的比较
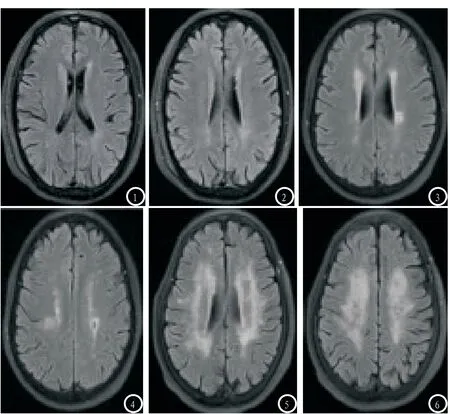
图1-6 不同脑白质疏松程度患者的FLAIR序列图像。图1 皮质下白质疏松1级的FLAIR序列图像;图2 脑室周围白质疏松1级的FLAIR序列图像;图3 皮质下白质疏松2级的FLAIR序列图像;图4 脑室周围白质疏松2级的FLAIR序列图像;图5 皮质下白质疏松3级的FLAIR序列图像;图6 脑室周围白质疏松3级的FLAIR序列图像。
2.3 两组脑室周围白质疏松程度的比较高血压合并糖尿病的脑室周围白质疏松程度分级明显高于单纯高血压患者,差异有统计学意义(P<0.05)。见表2。
2.4 两组急性脑梗塞、脑内微出血、脑内腔隙灶的比较106例患者中共17例可见DWI高信号、T1WI等或稍低信号、T2WI与FLAIR等或稍高信号,判定为脑梗塞;19例的SWI序列可见圆形或类圆形的低信号区,边界清楚,周围无水肿,综合其他序列排除钙化及血管断面流空影的可能后判定为脑内微出血;24例T1WI低信号、T2WI高信号、T2FLAIR高或低信号,病灶在大脑深部结构如基底节及分水岭区,边界清楚,在排除扩大的血管周围间隙可能后判定为腔隙性梗塞灶。高血压合并糖尿病患者中急性脑梗塞、腔隙性梗塞灶的发生率均高于单纯高血压患者,差异有统计学意义(P<0.05)。两组脑内微出血发生率的差异无统计学意义(P>0.05)。见表3。
3 讨 论
LA的确切病理生理机制尚不明确,目前认为[6-7],其可能是缺氧、脑血管自动调节功能减弱造成的低灌注、血脑平脏破坏、炎症或退行性病变。高血压与糖尿病对LA的影响已引起广泛临床关注。
目前LA缺乏有效治疗手段,临床干预以延缓脑白质疏松加重为主[8]。CT与MRI均为LA重要检查手段,其中MRI的高分辨率、成像的多样化、图像的精细化等,为LA的评价提供了较大支持。本研究中106例患者中,68例为高血压患者,38例为高血压合并糖尿病,提示高血压仍是LA的主要人群,但高血压合并糖尿病人群的占比也较高,需引起重视。有国外研究发现[9],高血压患者中,舒张压每增加1mmHg,LA等级增大的风险增加约10%。高血压可致脑内小动脉硬化、脂透明膜变及血管壁纤维素样坏死,引起动脉粥样硬化而造成血脑屏障破坏,导致LA的出现[10]。国内研究则认为[11],长期高血压会损伤血管舒缩功能,造成颅内血流量减少,致脑组织灌注不足而诱发慢性缺血,最终造成LA。
笔者认为,皮质下与脑室旁白质病变原因可能存在差别,故将两组白质病变进行单独观察与分析。结果显示,在高血压基础上合并糖尿病会加重LA,导致皮质下白质疏松程度分级与脑室周围白质疏松程度分级的增大,证实糖尿病对LA也有不利影响,可能是LA的诱因或进展原因之一。LA的病因复杂,与解剖学、血液动力学等有关,包括微血管病变、脑灌注不足等病理[12-13]改变。血糖长时间处于偏高状态,会造成血管内皮损伤,并伴血小板凝集异常,造成糖基化终末产物在血管壁堆积,致血管壁增厚,管腔狭窄,最终加重LA[14]。皮质下白质病变主要表现为小囊性梗塞灶、斑片状髓鞘疏松,属缺血性改变。而单纯高血压患者的皮质下白质疏松则归结于脑局部血管异常致脑组织灌注减低。脑室周围白质疏松的机制尚不明确,但两组皮质下与脑室周围的白质疏松情况基本保持相同趋势,未见二者出现明显的背离情况,证实糖尿病对微小血管病变的影响是持续且全面的,对患者LA的效应影响也是一致的[15]。
本研究中,高血压合并糖尿病患者的脑梗塞与腔隙性梗塞发生率均高于单纯高血压患者,与以往研究[16-17]中糖尿病会增加脑部小血管病变(如急性脑梗塞、腔隙性脑梗塞、脑白质疏松等)的结论一致。高血压合并糖尿病患者的急性脑梗塞发生率高于单纯高血压患者,主要是由糖尿病损伤微血管内皮功能从而对小动脉造成影响,引起微血栓形成而致管腔闭塞,组织缺血梗塞[18]。腔隙性梗塞灶属微小血管病变,提示微血管受损。高血糖状态引起的代谢综合征对血管内皮功能造成直接或间接影响,致内皮炎症反应、血脑屏障通透性改变,局部新陈代谢与血流调节也因此发生改变,增加糖尿病患者微小血管病变的发生风险,故高血压合并糖尿病患者的腔隙性梗塞发生率更高[19-20]。值得注意的是,脑内微出血同样属于脑微血管病变,但两组的脑内微出血发生率相当,原因可能与糖尿病患者的血液具有高凝、高粘、高滞特性,红细胞与血小板聚集性增强,红细胞变形能力减弱,故出血倾向受到抑,减少了脑血管破裂与出血。最新报道表明[21],高血压与糖尿病不仅与LA有关,且二者的病程与LA分级之间存在明显相关性,本研究对该部分内容未有涉及,为不足之处,有待后续深入研究。此外,血糖与血压的控制情况对LA的影响同样也值得关注,可作为后续研究的主要方向进行深入探讨。
综上所述,高血压合并糖尿病更易出现急性脑梗塞与脑内腔隙灶,且糖尿病的存在会加重患者皮质下及脑室周围白质疏松程度,提示老年患者积极降糖降压,延缓LA进展。