小儿无痛胃肠镜术前准备与术中护理配合的疗效分析
2019-11-07仇荣
仇荣
(淮安市妇幼保健院 儿童内镜中心,江苏 淮安 223001)
0 引言
无痛胃肠镜诊疗术的特点是安全性高、无痛苦和操作简便等[1],因其特点有利于提高患者对诊断治疗的依从性,更方便医生对患者的病性进行详细观察,提高医生治疗患者时的专注度,可以减小发生漏诊、误诊的概率,所以受到更多的人重视,进行无痛胃肠镜诊疗的患者也越来越多[2]。在临床上因为多种原因导致患者可能出现并发症,从而对患者诊断效果及治疗效果产生不良的影响,因此应当加强术前准备配合术中护理,减少并发症和干扰因素。本文将对小儿无痛胃肠镜术前准备与术中护理配合的治疗效果进行分析,具体报告如下。
1 资料、方法
1.1 基线资料
选取我院收治的100 例选择进行无痛胃肠镜诊疗手术的患儿,选取时间范围是2018 年5 月至2019年5 月,随机均分为两组,分别是对照组和干预组,每组各50 例。
对照组:男性有28 例,女性有22 例;年龄在1岁至12 岁,平均(6.87±3.25)岁;病程在0.2 年至3 年,平均(1.43±0.27)年;单胃镜检查患儿有12 例,单肠镜检查患儿有16 例,胃肠镜检查患儿有6 例,黏膜下进行电切术患儿有7 例,内镜下息肉进行高频电切术患儿有9 例。
干预组:男性有31 例,女性有19 例;年龄在1岁至13 岁,平均(7.05±3.47)岁;病程在0.2 年至4 年,平均(1.75±0.42)年;单胃镜检查患儿有13 例,单肠镜检查患儿有17 例,胃肠镜检查患儿有4 例,黏膜下进行电切术患儿有6 例,内镜下息肉进行高频电切术患儿有10 例。
对比两组上述基线资料,P值>0.05,差异不具备统计学意义。
1.2 方法
对照组患儿进行常规护理,干预组患儿进行常规护理的基础之上加强术前准备和术中护理配合,具体如下。
(1)检查前准备:在肠镜进行检查治疗之前的1 天至2 天内患儿只可进食半流质食物,并且应选低脂肪、少渣、细软的食物[3]。所有选择胃肠镜进行检查治疗的患儿在检查治疗之前的6 小时禁止饮食、饮水[4]。检查治疗前应进行清洁肠道,签署麻醉同意书,在麻醉前麻醉师应当对患儿进行评估,主要的评估内容是患儿病史、过敏史和体格检查(心肺肝肾功能,中枢功能)等,以此评定是否可以进行麻醉检查,检查之前建立好静脉通路[5]。另外应当对患儿进行心理辅导,护理人员应轻声细语地安慰患儿,通过肢体接触来安抚患儿,帮助患儿缓解紧张恐惧的不良心理[6]。最后检查前准备好检查须使用的物品和药品:无痛胃肠镜、心电监测仪器、面罩、氧气、负压表、氧表、麻醉药(异丙酚、咪哒唑仑和芬太尼等)急救呼吸机、急救药品等
(2)检查中配合:提供安静适宜的环境,胃肠镜检查室内温度保持在25oC。患儿麻醉一般选择静脉全麻,单一用药,使用剂量依小儿体重而定,使用异丙酚的小儿剂量为1.5-2 mg/kg,使用芬太尼的小儿剂量为0.001 mg/kg,使用咪哒唑仑的小儿剂量为0.05 mg/kg。同时使用监测仪器对患儿的血压、脉搏、心率和血氧饱和度进行监测,并且密切观察患儿的反应和呼吸道情况,若发现异常情况,应当立即终止操作及时抢救,并向医生报告[7]。正常麻醉生效后,各个护理人员准时在岗,使用胃镜时应协助患儿取左侧卧位,使用肠镜时就协助患儿取左侧抱膝卧位[8]。患儿使用鼻导管进行低流量地吸氧,每分钟2 L 氧气,注意检测患儿的血氧饱和情况,在操作的过程之中,护理人员应密切观察患儿的面部表情和其它生命体征,依照具体情况进行追加麻醉,确保患儿完成无痛诊疗。另外在镜检的过程中护理人员应随时协助镜检师,比如用指尖压迫患儿脐下部位,对脐中央用手掌平压,有助于镜子顺利地通过横结肠和乙状结肠。
(3)预防检查中的并发症:第一个并发症是呼吸抑制,呼吸抑制多为麻醉药产生抑制呼吸作用和内镜对呼吸道造成压迫而影响通气。一旦发现患儿呼吸异常,立即停止检测,使用呼吸机辅助患儿呼吸,当患儿呼吸情况恢复正常再继续之前的检查[9]。第二个并发症是舌后坠,因为麻醉原因,部分患儿可以发生舌根后坠的情况,影响患儿的呼吸及镜检,护理人员应当轻托患儿的下颌,以使患儿的呼吸道保持通畅。第三个并发症是喉痉挛,喉头受麻醉的刺激导致喉部的肌肉群发生反射性的收缩,遇此情况,医生应停止镜检,进行辅助呼吸,等患儿的呼吸平稳之后再进行检查。第四个并发症是血压下降,注射麻醉药可能造成患儿心肌抑制,减少心排血量,导致血压下降,此时应当降低注射速度,避免患儿出现低低血压。第五个并发症是心律失常,经常是胃镜通过患儿的幽门和咽部的原因造成患儿心率减慢,如果患儿心率降至每分钟55 时可使用阿托品静注;若有必要,可以进行抗心律失常治疗[10]。第六个并发症是恶心呕吐,造成检查后患儿恶心呕吐的原因比较多,可以静脉注射止呕吐药物,若有必要可以进行留下观察处理。第七个并发症是反流误吸,发生概率比较低,多数是喉头在全麻情况下的反射较为迟钝,若出现患儿反流呛咳情况,护理人员应协助患儿取半俯卧位,并吸出胃液,严重情况进行气管插管。第八个并发症是出血,可以进行药物止血。
1.3 观察指标
对比两组患儿并发症的发生率。
1.4 统计学处理
本文的研究数据均选用SPSS 22.0 版本的统计学软件进行分析,以“均数±平均值”表示计量资料(两组患儿的临床相关指标),T 值进行检验;以“%”表示计数资料(两组患儿并发症的发生率),卡方进行检验;若检验结果为“P<0.05”,则可表示两组患儿的数据差异具有统计学意义。
2 结果
2.1 对比两组患儿并发症的发生率
对照组患儿并发症的发生率为34.00 %,干预组患儿并发症的发生率为10.00 %,两组对比,干预组患儿并发症的发生率明显低于对照组患儿,P值<0.05,差异具备统计学意义,具体见下表1。
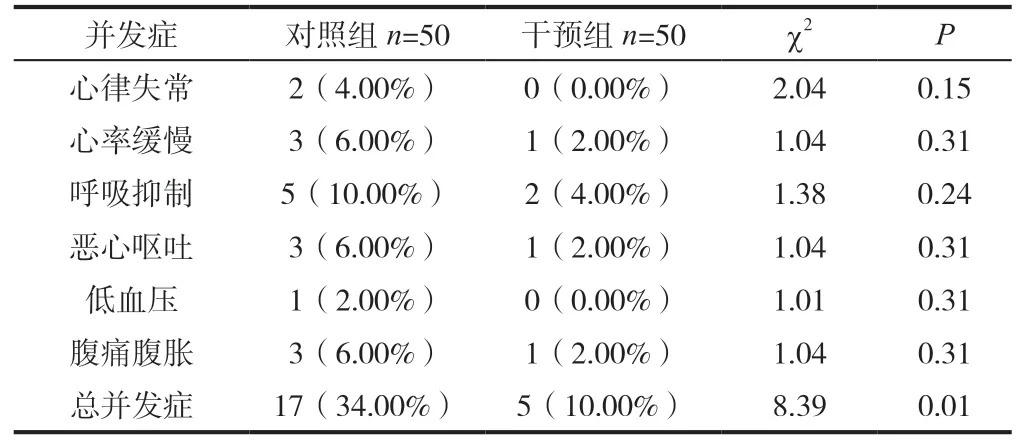
表1 患儿并发症的发生率[n(%)]
3 讨论
小儿无痛胃肠镜诊疗术是在患儿麻醉生效的前提下进行进行胃肠诊疗,减少了对患儿生理与心理的刺激。患儿在麻醉状态下,减弱呕吐吞咽等反射功能,更利于医生进行胃肠镜检查的操作,提高了检查全安性,增加患儿的舒适度,患儿及其家属更容易接受此法检查治疗。但是在操作过程之中,有些并发症的发生很难避免,并且对胃肠镜检查的成功率产生影响,因此通过护理减少并发症是十分重要的。
加强术前准备和术中护理配合是减少并发症的关键。护理人员在术前对患儿心理辅导,准备检查所需的工具药名,对患儿麻醉前的评估;在手术之中密切观察患儿的生理情况,重视预防各种并发症,有效地协助医生检查,可以有效减少并发症的发生。
从文中数据结果显示,干预组患儿并发症的发生率(10.00 %)明显低于对照组患儿(34.00 %),P<0.05,差异具备统计学意义。
总而言之,小儿无痛胃肠镜术前准备与术中护理配合不仅能降低并发平的发生概率,还能提高患儿的诊治效果,值得广泛应用。
