急性有机磷中毒患者并发中间综合征与体重指数的相关性分析
2019-11-07白亚君
白亚君
(南充市中心医院肾内科 四川 南充 637000)
急性有机磷中毒 (acute organophosphorous pesticides poisoning,AOPP)是临床上较常见的急诊重症之一。有机磷农药在人体内发挥作用的机制主要是对胆碱酯酶的抑制作用,其进入人体后与胆碱酯酶相结合,形成化学性质较稳定的磷酰化胆碱酯酶,使胆碱酯酶分解乙酰胆碱的能力丧失,导致体内乙酰胆碱的大量蓄积; 从而导致胆碱能神经的持续发放冲动,产生了先兴奋后抑制的毒蕈碱样症状(M样症状)、烟碱样症状(N样症状)以及中枢神经系统症状,严重者可死于呼吸衰竭。中间综合征(inter mediate syndrome,I MS)临床表现为呼吸肌、脑神经运动支配的肌肉、肢体近端肌群麻痹或无力等症状,严重患者会出现呼吸肌麻痹导致呼吸衰竭,危及患者生命[1]。IMS常发生于杀虫剂中毒后的24~96h。有机磷农药为亲脂性,中间综合征的发生可能与脂肪组织后续释放有机磷有关,故本拟研究回顾性分析体重指数与中间综合征发生的关系,我们对2016年1月-2019年1月我科收治的115例急性有机磷农药中毒患者进行回顾性分析,拟探究急性有机磷农药中毒同时合并IMS患者体重指数是否为判断预后的相关因素,拟为有机磷农药中毒同时合并IMS患者的临床治疗和判断预后提供依据。
1.资料与方法
1.1 一般资料
选取我科 2016年1月-2019年1月住院治疗的急性有机磷农药杀虫剂中毒患者进行了回顾性分析。共有115例急性有机磷农药(其中乐果18例,氧化乐果24,敌敌畏30例,倍硫磷14例,马拉硫磷13例,复合有机磷制剂26例),年龄17~72岁,平均年龄(45.5±15.7)岁,男55例(48%),女60例(52%);口服中毒者92例(80%),皮肤接触中毒者23例(20%)。IMS诊断标准:患者在中毒后1~7天内出现缺氧进行性加重,心率加快,并逐渐出现意识障碍,呼吸功能衰竭的临床表现;急性有机磷农药中毒患者达到阿托品化后,急性胆碱能危象的临床表现消失,神志清醒;继续使用抗胆碱能的药物,临床症状无缓解。
所有入选患者根据入院时身高、体重的原始记录,按照公式:体重指数(BMI)=体重(kg)/身高2(m)计算其BMI。
1.2 临床治疗方法
所有中毒患者于急诊洗胃、并尽早给予血液灌流1~2次、充分导泻,以排除体内残存有机磷农药。与此同时早期给予抗胆碱能药物阿托品治疗,直至出现阿托品化;并给予复能剂氯解磷定静滴复能胆碱酯酶,根据临床表现及服药种类等酌情调整剂量及给药频率。发生IMS后积极给予开放气道,及早给予呼吸机辅助呼吸治疗;并积极给予防治各种感染、补液加快毒物排除体内、对症治疗及合理营养支持治疗。
1.3 观察指标
性别、年龄、体重指数、有机磷农药种类、死亡率等。
1.4 统计学方法
2.结果
非IMS组与IMS组基本资料的比较 : 在年龄、性别、中毒药物种类方面两组差异均无统计学意义(P>0.05);但BMI两组相比差异有统计学意义(P<0.05)。多因素logistic回归分析以及相关性分析显示,BMI是I MS进展的显著危险因素(P<0.05)。见表。
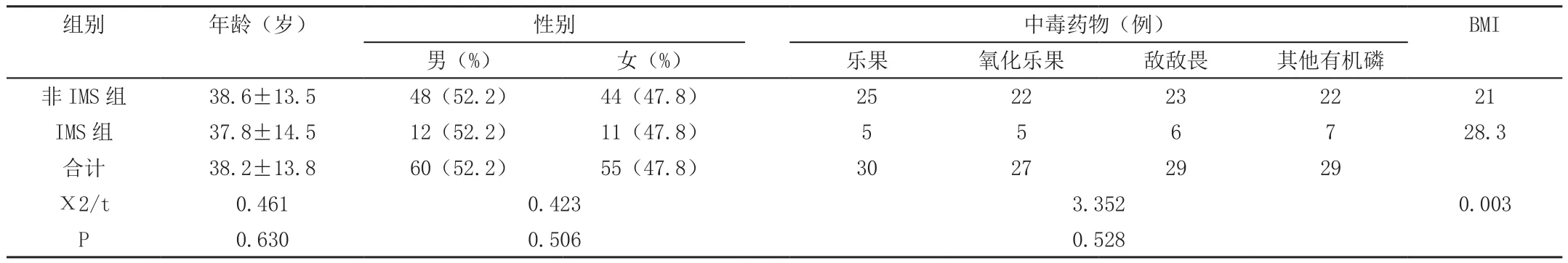
表非IMS组与IMS组基本资料及BMI的比较
3.讨论
有机磷50多年来都在世界各地被用作杀虫剂。其使用率在过去的10~20年间有所下降,部分原因是氨基甲酸酯类杀虫剂的出现,两者的毒性作用相似,和有机磷一样,它们可以通过所有暴露途径被迅速吸收。但和有机磷不同的是氨基甲酯,类是短效胆碱酯酶抑制剂,会在48小时内从胆碱酯酶的作用部位上自发水解。氨基甲酯类中毒的持续时间往往短于同等剂量有机磷造成的中毒,不过这两类化学物质引起的死亡率相近[2]。据估计,全球每年有300万人暴露于有机磷或氨基甲酸酯类农药,其死亡数多达30万。发展中国家有机磷农药中毒的发生率和死亡率高于发达国家,可能与经济原因导致的治疗方案选择相关[3]。有机磷农药通过抑制胆碱酯酶的活性,从而导致乙酰胆碱的积累,故而影响周围神经系统和中枢神经系统中的神经突触之毒蕈碱样受体以及烟碱样受体,导致先兴奋后抑制,从而使机体的许多器官、组织的功能受损。既往研究显示对急危重症有机磷农药中毒患者行及早的催吐、洗胃、灌肠等措施清除毒物等院前急救能够减轻患者的临床症状、缩短住院时间、减轻并发症及降低并发症的发生率,可以提高AOPP抢救的成功率[4]。但10%~40%的有机磷中毒患者会在暴露后24~96小时出现独特的神经系统异常,即中间综合征,是一组特征性的神经系统体质,包括颈屈肌无力、深部腱反射减弱、脑神经异常、近端肌无力和呼吸功能不全[5]。发生IMS机制与神经肌肉接头处的传递功能障碍以及突触后膜上骨骼肌型烟碱样乙酰胆碱受体失活相关。既往研究显示与有机磷农药中毒合并IMS患者预后的相关因素较多,包括中毒后就诊时间、洗胃时间、机械通气时间、救治环境、血液灌流与否、年龄、较高APACHEⅡ评分[6]、有机磷农药再吸收、排出延迟、解毒剂用量不足等相关。
既往临床研究表明发生中间综合征的危险因素似乎包括暴露于高度脂溶性有机磷制剂,有机磷在体内的亲脂性可在脂肪组织内存留,后逐渐释放 ,排除延迟,从而发生IMS。BMI间接反应了患者体脂的含量,我们的回顾性分析显示BMI越大的患者发生IMS的比例增高,差异有统计学意义。
综上所述,我们通过研究急性有机磷农药中毒合并 IMS发生率及BMI,发现BMI大的患者发生IMS几率高,故对于BMI高的患者更需警惕IMS,临床上需密切关注 I MS的发生及病情进展情况,采取积极合理的治疗方案,必要时给予多次血液灌流,尽早呼吸机支持治疗,以达到降低患者死亡率的目的。
