靶向MUC1 CAR-NK对小鼠胃癌模型的抗肿瘤作用实验研究
2019-11-06韩双印杨亚莉
朱 贝 韩双印 杨亚莉
(1.新乡医学院 河南 新乡 453000;2.河南省人民医院 河南 郑州 450000;3.新乡市第一人民医院 河南 新乡 453000)
胃癌是发病率较高的恶性肿瘤,由于前期症状不明显,易与其他慢性病混淆,多数患者至疾病晚期才得到诊断[1-2]。手术、放疗和化疗是目前胃癌治疗的主要方法,尽管能起到一定效果,但仍未明显改善患者预后[3]。基于嵌合抗原受体修饰T细胞或NK细胞是近年快速发展的免疫治疗新技术,在血液肿瘤中已取得良好的抗肿瘤作用。然而,在实体瘤中仍面临很大挑战。MUC1是在多种肿瘤表面表达的肿瘤相关抗原,靶向MUC1的各种免疫治疗策略已在实验室和临床试验中展开[4]。本研究制备靶向MUC1的CAR-NK细胞,观察其对MGC-803裸鼠模型的抑瘤作用,为胃癌的细胞免疫治疗探索新方法。
1.材料与方法
1.1 实验材料
1.1.1 实验动物:6~8周龄,体重为20±2g的SPF级成年雄性BALB/c(nu)小鼠48只,均购自凯学生物科技(上海)有限公司。
1.1.2 主要实验细胞:人胃癌MGC-803和靶向MUCI的CAR-NK细胞均由本实验室提供。
1.2 实验方法
1.2.1 MGC-803培养:将人胃癌细胞株MGC-803常规培养、传代,取对数生长期细胞,PBS 洗涤3次,台盼蓝染色法检测其细胞活力,调细胞浓度为1×105/ml。
1.2.2 靶向MUC1的 CAR-NK细胞培养:取出冻存细胞,置于37℃恒温水浴中快速融化,于超净工作台内将细胞悬液吸出置于15ml离心管中,加入10ml RPMI l640培养基1000rpm/min离心5min洗涤,加入新鲜培养基重悬,置于含10%胎牛血清和100U/ml双抗的RPMI l640培养基中扩增培养。
1.3 胃癌小鼠模型的建立
1.3.1 将6周龄BALB/c裸鼠先置于SPF级环境中饲养3d后,称量小鼠初始体重。
1.3.2 小鼠状态适应后将对数生长期的MGC-803制备成浓度为1×105/ml单细胞悬液,吸取0.2ml 接种于BALB/c裸鼠右侧腋窝皮下[5]。
1.3.3 接种后每天观察小鼠状态以及成瘤状况,约第5d可摸到右肢下结节,当结节长径大于5mm时,表示模型构建成功。在肿瘤长到第8d时,用游标卡尺测量小鼠右肢下结节的长短径,并称量每只小鼠体重。
1.4 实验治疗方法
当小鼠肿瘤体积生长至约100mm3(约接种MGC-803的第8d)时,对照组尾静脉给予0.2ml浓度为1×105/ml的正常NK细胞溶液;实验1-5组分别尾静脉给予0.2ml浓度为1×105、1×106、1×107、1× 108、1×109CARNK/ml的靶向MUC1的CAR-NK细胞,且每隔3d尾静脉给药一次,共给药6次。同时每隔3d用游标卡尺测量肿瘤长径(A)和垂直横径(B),按公式V=A×B2/2计算肿瘤体积,绘制肿瘤体积增长曲线,同时称量小鼠体重并绘制体重生长曲线。免疫治疗结束后第3d,对小鼠的体重、瘤重以及剥瘤后体重进行称量。
1.5 统计学分析
采用SPSS19.0软件进行数据处理。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用两独立样本t检验和One-Way ANOVA方差分析。P<0.05为有统计学差异。
2.结果
2.1 免疫治疗对小鼠行为学等特征的影响
模型建立前每只小鼠行为表现相似,正常饮水和进食。但自移植瘤模型成功建立后,对照组小鼠开始表现出活动量减少,精神状态差和食欲下降的症状,且在实验进行第16d时基本不进食;而接受CAR-NK细胞免疫注射治疗后的各实验组小鼠,精神状态都较对照组活泼,且食欲下降不太明显。
2.2 免疫治疗对各组小鼠瘤重和瘤体积的影响
与对照组相比,各实验组瘤重明显减轻,瘤体积显著减少,有统计学差异(P<0.05);但各实验组之间相比,无统计学差异(P>0.05),详见表1。

表1 各组小鼠的瘤重和瘤体积统计表
2.3 免疫治疗对各组小鼠生长率的影响
与对照组相比,各实验组小鼠生长率明显增高,有统计学差异(P<0.05);且实验1、2、3组小鼠的生长率显著高于实验4和5组,有统计学差异(P<0.05),详见表2。
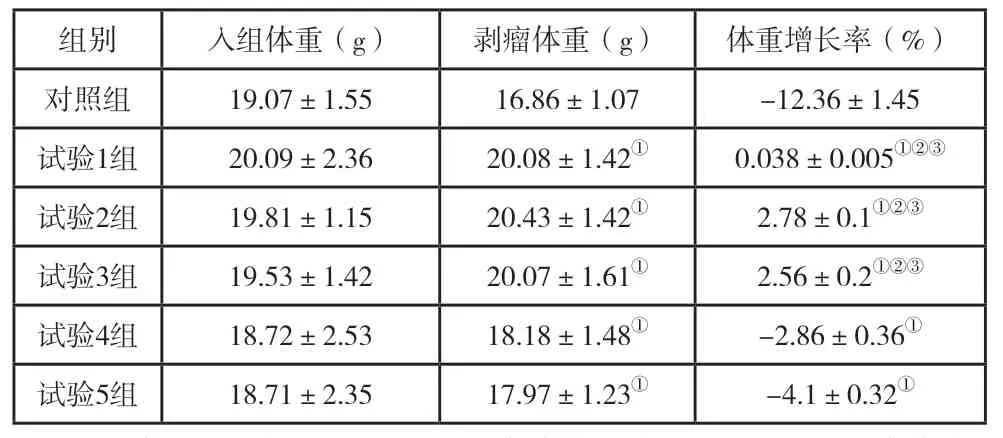
表2 各组小鼠生长率变化统计表
2.4 免疫治疗对小鼠肿瘤体积的影响
结果显示,各组小鼠的肿瘤体积均随小鼠生长时间的延长呈逐渐增加趋势(图1)。其中,对照组小鼠的肿瘤体积随生长时间持续增加,且增长速度较快;而各实验组则随小鼠的生长时间表现为较平缓增长。此外,从第8d给予CAR-NK细胞治疗后,其余各实验组在相同给药时间点与对照组相比,均有统计学差异(P<0.05),详见图1。
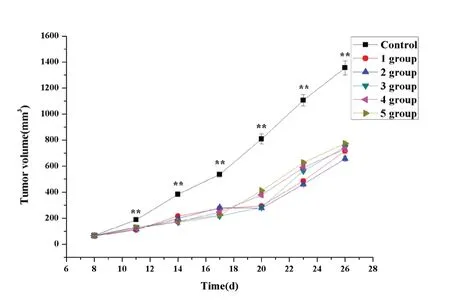
图1 不同时间点小鼠皮下移植肿瘤体积的变化曲线
2.5 免疫治疗对各组小鼠体重的影响
在第8d给药后,实验1、2、3组小鼠体重出现短期快速增长,之后增长平缓;实验4、5组小鼠体重一直保持较慢增长,且在第23d后体重出现轻微的下降;而对照组小鼠体重表现出持续下降趋势,且随时间延长下降速度逐渐增快,详见图2。
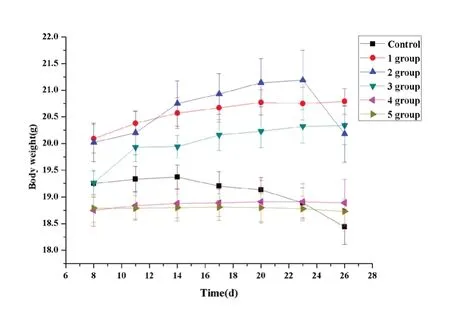
图2 不同时间点小鼠体重的变化曲线
3.讨论
MUC是一类高分子量糖蛋白,主要特征为含有一个高度糖基化的串联重复区,是目前研究较为深入的黏蛋白,属跨膜蛋白[6-7]。人MUC1基因定位于1q21.2 4 位点上,MUC1 蛋白由多肽骨架和O-糖苷键链接的糖基侧链组成,多肽骨架由胞内段、跨膜段、胞外段三个部分构成。其中胞内段可介导细胞信号转导,且胞内段和跨膜段在不同种属之间的结构高度保守;胞外段决定MUC1 空间结构特异性和免疫原性[8-9]。通常情况下,由上皮细胞产生的MUC1 可在黏膜表面形成胶样凝胶,发挥润滑、保护黏膜以及屏障作用。当细胞癌变时,MUC1结构与功能也随之变化,直接参与肠癌、膀胱癌等的发生发展[10-11]。MUC1在癌细胞中的表达量明显增加,呈非极性,同时MUC1糖链的糖基化异常,糖链变短且分支减少,可引起新糖链表位形成及肽链表位暴露,使MUC1成为能被免疫系统识别的肿瘤抗原。有学者认为MUC1作为一种肿瘤免疫抗原,在对其进行靶向效应时,或可对肿瘤的进展产生一定影响。
胃癌是我国最常见的恶性肿瘤之一,其发生发展是一个多因素、多步骤的复杂过程。随着人们对肿瘤研究的不断深入,MUC1在胃癌表达和转移中的作用也日益凸显[12]。有研究表明,MUC1粘蛋白的表达增加与胃癌的预后较差显著相关[13]。Grohmann等[14]对128例胃癌标本的研究显示,MUC1在管状腺癌中的表达比印戒细胞癌、硬癌或未分化癌中强;在肠型胃癌中的表达比在弥漫性胃癌中强,且在I期患者中的表达与预后呈负相关。因此,可通过检测MUCl的表达来确定胃癌的恶性程度及预后判定。综上所述,本文主要针对MUC1免疫抗原构建靶向MUC1的CAR-NK细胞对胃癌肿瘤模型进行免疫治疗。
本研究发现:与对照组相比,各实验组瘤重明显减轻,瘤体积明显减少说明靶向MUC1的 CAR-NK细胞有抑制肿瘤增长的作用;与对照组相比,实验组小鼠的生长率明显增加,且实验1、2、3组的生长率显著高于实验4、5组,提示1、2、3组靶向MUC1的CAR-NK细胞浓度抑制胃瘤小鼠效果较为理想。国内外已有研究报道,采用MUC1-2 VNTR基因治疗后可明显减小肿瘤体积及质量[15-16],与本研究结果相一致。此外,本研究显示,各实验组小鼠的瘤体积随小鼠生长时间延长而缓慢增加,而对照组小鼠的瘤体积随小鼠生长时间延长呈快速增长趋势。但在小鼠体重方面,第8d给药后,实验1、2、3组小鼠体重出现了短期快速增长,之后增长平缓;实验4、5组小鼠体重一直保持较慢增长直至23d后出现轻微的体重下滑;而对照组小鼠体重表现出持续下滑的趋势,提示1×105、1×106、1×107CARNK/ml浓度的靶向 MUC1 的CAR-NK细胞对小鼠体重影响较大。从上可知,靶向MUC1的CAR-NK细胞对小鼠胃癌肿瘤模型具有较好的治疗作用。
综上所述,靶向MUCI的CAR-NK细胞对于表达MUC1的MGC-803所形成的实体瘤生长具有较好的抑制效果,且所用浓度范围较广,安全系数较高,可减轻疾病所带来的痛楚,为后续深入研究抑制胃癌肿瘤的作用机理奠定了坚实的基础。
