系统腰腹肌功能锻炼对经皮椎间孔镜靶向穿刺定位治疗LDH术后功能恢复的临床研究
2019-10-21刘治桓吴浩华曹华佗
刘治桓,王 忻,吴浩华,曹华佗
随着微创脊柱外科的发展,脊柱内窥镜下经皮穿刺椎间孔镜技术(percutaneous transforaminal endoscopic discectomy,PTED)以其微创优势和满意的疗效,在LDH外科治疗方面越来越关注,并成为脊柱外科发展的一种趋势[1-2]。经典的椎间孔技术包括盘内摘除、间接减压的杨氏(Yeung endoscopic spine system,YESS)[3]技术和椎管内摘除、直接减压的经椎间孔内镜下髓核摘除(transforaminal endoscopic spine system,TESSYS)技术[4]。国内外骨科专家在理论和实践中吸取TESS与TESSYS技术优势的基础上,提出靶向穿刺定位治疗,不仅解除脊髓和神经根的压迫,同时矫正其骨性位置关系,从而明显提高椎间孔镜的疗效[5-6]。但相关临床报道发现[7],经皮椎间孔镜靶向穿刺定位治疗后,由于对腰椎的生理结构、局部力学系统发生相对破坏,术后易导致腰椎失稳,严重者后期出现持续性腰痛和症状反复复发等并发症。研究表明[8],术后规范的系统腰腹肌渐进式功能锻炼可以维持骨性结构的平衡、局部力学环境的稳定,有效缓解术后临床不适症状。本研究选取延安市人民医院2015年6月—2017年1月收治的LDH患者100例,采取临床随机对照设计,在经皮椎间孔镜靶向穿刺定位治疗术后给予系统腰腹肌渐进式功能锻炼,观察其对术后时效性及腰椎功能恢复的改善情况。
1 资料与方法
1.1 一般资料 本组共100例,男63例,女37例;
临床试验前由不参与本试验研究的医师运用SPSS 17.0统计软件生成随机数字表,交由一位不参加本研究的医师。该医师负责管理由计算机提前生成的随机号,随机分为治疗组和对照组各50例,两组一般资料比较,差异无统计学意义(P>0.05)。见表1。所有患者对研究签署知情同意,依从性高,经医院医学伦理委员会批准。

表1 两组患者一般资料比较
1.2 诊断标准 参照相关国家标准[9]。CT检查明确突出部位。
1.3 纳入标准 (1)符合LDH诊断标准,保守治疗3月以上,症状无明显好转且有加重趋势,拟行经皮椎间孔镜靶向穿刺定位治疗。(2)年龄18~65岁。(3)单阶段椎间盘突出。(4)入院前3 d内未给予激素、镇痛药物治疗。(5)肌力正常,且影像学显示与病变阶段一致。行标准腰椎正侧位及腰椎动力位X线片检查,无腰椎不稳,MRI示椎间盘突出无明显钙化及骨性椎管狭窄。
1.4 排除标准 (1)腰椎椎管狭窄、椎体滑脱、腰椎畸形。(2)合并严重心脑血管疾病及器质性病变。(3)妊娠哺乳期妇女。(4)严重精神障碍。(5)治疗期间出现病情加重或严重并发症。
1.5 治疗方法 治疗组在经皮椎间孔镜靶向穿刺定位治疗后给予系统腰腹肌功能锻炼,对照组给予直腿抬高练习和背伸肌适度锻炼。
PTED手术器械选用德国SPINENDOS think椎间盘镜手术系统,美国Elliquence射频手术系统。术前30 min静脉给予帕瑞昔布40 mg。取俯卧位,放置U型软垫,腹部悬空,腰略前屈、屈髋,使病变椎间隙及椎间孔略张开。于CT及MRI上明确间盘突出的节段、横断面上、矢状面上突出间盘的位置,前后位X线透视下用克氏针标记棘突中线、通过髂前上嵴最高点的水平线及椎间隙的水平线,侧位透视确定横突的安全线。L3-4节段的进针点选择于棘突旁开8~10 cm,L4-5椎间盘突出选取于棘突旁开8~10 cm,距离安全线背侧3.0 cm与L4-5椎间隙连线交点头侧2.0 cm处为穿刺点。L5-S1椎间盘突出选取于棘突旁开12~14 cm,与水平面成15˚~40˚夹角,距离安全线背侧3.0 cm与L4-5椎间隙连线交点头侧2.0 cm处为穿刺点。1%利多卡因10 mL于皮肤穿刺点、髂嵴最高点、L5窦椎神经背侧支等处局部麻醉。用18G穿刺针穿刺,C臂机监视下调整穿刺针于术前确立的目标靶点穿刺。待穿刺针经椎间孔插入突出的椎间盘内,先对椎间盘进行造影,并询问患者是否有根性疼痛,进行疼痛诱发实验。透视下判断椎间盘破损程度、类型和渗透方向,经18 G穿刺针腔插入导丝拔出穿刺针。以导丝为中心取皮肤7~8 mm切口,应用不同型号的软组织扩张导管逐渐扩张手术通道。用锯齿状铰刀咬出下位椎体上关节突前外侧部分骨质,进而扩大椎间孔。最后置入7.5 mm直径工作套管,准确穿入突出椎间盘内,放置椎间孔镜。持续冲洗下显露组织结构,应用不同型号的髓核钳、剪去突出的椎间盘组织并进行减压。深入探查和松解神经根,检查神经根获得良好减压后,双极射频行止血、髓核消融、后纵韧带和纤维环撕裂口的皱缩成形。最后神经根周围注入曲安奈德40 mg。术后卧床休息6~8 h;6周内佩戴腰围下床活动。
系统腰腹肌功能锻炼以腰背肌训练、腹肌训练和腰腹肌协同训练为主[10]。术后第2 d,小范围进行左右转身和下肢屈伸,双下肢自主交替完成直腿抬高动作,开始30˚~45˚,20次/组,3次/d,同时并按摩并被动进行活动下肢。1周后进行腰腹肌功能锻炼,腰背肌功能锻炼共包括3个阶段,其中第一阶段行以三点支撑、直腿抬高、反弓两头起为主的力量锻炼;第二阶段行以侧卧负重直腿抬高、反弓一头起、手摸脚为主的负重力量锻炼;第三阶段行以借球三点支撑、借球后仰、借球平衡为主的稳定性锻炼和力量巩固锻炼。每阶段持续锻炼1周,每天锻炼15 min。拆线后行腹肌功能锻炼,主要包括仰卧抱膝和呼吸缩腹两种方法,前者取仰卧位,最大程度主动屈膝屈髋,120次/组,每日完成3组;后者患者仰卧,双下肢伸直,吸气时尽量缩腹,呼气时放松,20次/组,每日完成3组。腰腹肌协同功能锻炼:患者仰卧位,首先将单侧膝关节、髋关节伸直,对侧膝关节、髋关节屈曲。使用双手抱紧屈曲侧膝关节,尽量缩小大腿与胸部之间距离,维持15 d后放松,换对侧肢体重复该步骤,为1次。3组/d,20次/组。2周后可行、慢跑、游泳等运动的方式进行巩固锻炼,以逐渐增强肌肉。
1.6 观察指标 (1)分别于术前和术后1天、3月、6月、1年,采用视觉模拟量表(visual analogue scale, VAS)[11]评估腰腿疼痛缓解的情况,采用Oswestry功能障碍指数(oswestry disability index,ODI)[12]评价腰椎功能改善情况。(2)于术后1年对两组患者进行随访,观察腰背部不适阳性例数及阳性率。(3)术前及术后1年复查腰椎X线正侧位片,测量腰椎曲度(Seze法) 、腰椎前凸指数、骶骨倾斜角、平均椎间隙高度,判断腰椎稳定性。
1.7 统计学方法 原始数据采用Microsoft Excel 2010建立数据库,采用SPSS 17.0软件进行数据分析,ODI评分、VAS评分、等计量资料符合正态分布的比较采用单因素方差分析,各组间数据的比较采用双侧t检验,检验水准为α=0.05,P<0.05为差异有统计学意义。
2 结果
2.1 VAS评分 两组术后不同时间点腰痛、腿痛VAS评分均低于术前(P<0.05),两组术前、术后1 d腰痛、腿痛VAS评分比较,差异均无统计学意义(P>0.05);治疗组腰痛VAS评分术后3月、术后6月、术后1年均低于对照组(P<0.05);治疗组腿痛VAS评分术后3月、术后6月、术后1年均低于对照组(P<0.05);见表2、表3。
2.2 ODI评分 两组术后不同时间点ODI评分均低于术前(P<0.05),两组术前、术后1 d ODI评分比较差异均无统计学意义(P>0.05)。治疗组ODI评分术后3月、6月、1年均低于对照组(P<0.05)。见表4。

表2 两组患者不同时间点腰痛VAS评分比较

表3 两组患者不同时间点腿痛VAS评分比较

表4 两组患者不同时间点ODI评分比较
2.3 腰椎稳定性 术后1年,两组腰椎曲度、前凸指数、骶骨倾斜角方面与术前比较差异均有统计学意义(P<0.05);治疗组术后1年前凸指数[(2.52±0.27) cm vs (2.32±0.58) cm,t=3.427]、骶骨倾斜角[(31.08±4.81)° vs (28.19±3.05)°,t=4.015]均高于对照组(P<0.05),见表5。
2.4 腰腿部不适阳性率 两组术后1年腰腿部不适阳性率比较χ2=3.875,P<0.05。见表6。
3 讨论
PTED技术起源于20世纪40年代,随着光学技术的进步和设备仪器的改良,微创脊柱内镜技术得到不断发展和新,该技术能够通过有限的椎间孔镜视野下正确的靶向定位到椎间盘凸出的准确位置,对椎间盘的髓核进行摘除,对神经组织进行减压,避免因手术中定位不充分修剪椎间盘不精细带来的后期复发[13-14]。随着对“inside-out”理念的逐步认识,YESS、TESSYS两项技术的出现,标志着经皮椎间孔镜技术逐步走向成熟[15]。相关研究证实[16],术中如何实现精准的定位穿刺依然是困扰微创脊柱外科医师的难题,安全准确地靶向定位穿刺是该微创手术治疗的核心步骤,也是该手术难度和术后机体功能恢复的关键因素之一。靶向技术是对YESS技术和TESSYS技术的进一步发展与完善,通过对术前腰椎CT、MRI横断面上的表现,精确认识椎间盘突出的位置,将操作通道位置准确的置入到突出椎间盘,彻底剔除脱出的椎间盘组织,充分减压神经根,是手术获得良好效果的根本保障[17]。相关研究发现[18-19],微创经皮椎间孔镜技术在取得满意临床疗效的同时,部分患者长期由于生理结构改善,力学缓解不稳定,微创手术治疗在一定程度上造成关节负荷增加,再次破坏局部力学环境稳定性,出现腰椎不稳、残留腰腿痛等症状。如操作不慎,易造成椎间孔的神经根、背根神经节及分叉神经受损、硬脊膜撕裂、腹膜后血肿、感染、减压不彻底等并发症。因此,如何增强局部肌肉的强度的力度对恢复腰椎稳定性、灵活性成为微创术后改善预后的关键性工作。
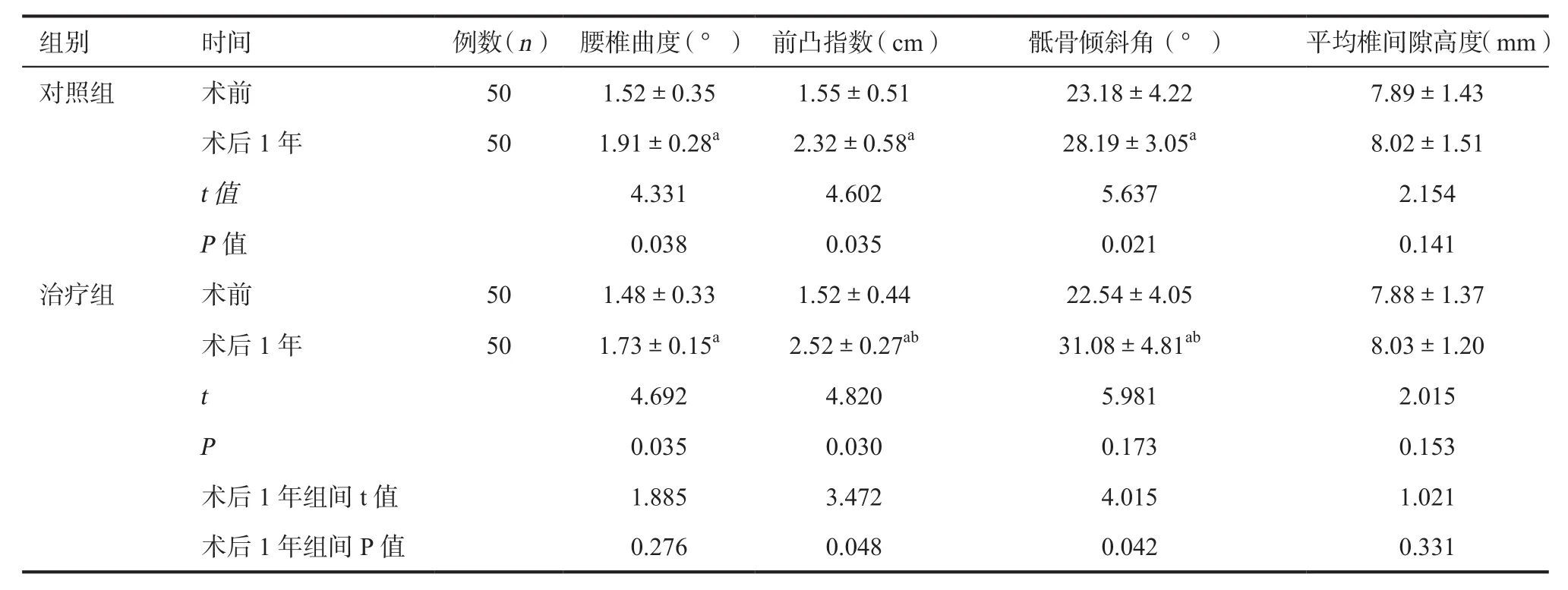
表5 两组患者术后1年腰椎稳定比较

表6 两组患者术后1年腰腿部不适阳性率比较
腰椎的稳定系统包括动力性稳定器(韧带、纤维环、关节面软骨)、结构性稳定器(椎体的形状与大小,关节面的形状、大小与方向)、流体力学稳定器(髓核的膨胀度)和随意性稳定器——外层肌肉(动力肌)、内层肌肉(稳定肌)[20]。静力平衡和动力平衡始终处于动态平衡中,任何一方的平衡失调均可影响到腰椎稳定结构的破坏。临床研究统计[21],30%~70%的患者在术后留有慢性腰痛,60%的患者腰椎活动度下降。Mannion等[22]研究发现,腰背肌耐力的薄弱及腰椎失稳均预示腰痛的发生。Malkia等[23]认为,慢性腰痛中腰肌耐力的受损很常见,改善耐力是腰部康复的主要目标之一。因此,改善腰部肌肉耐力和强度以巩固腰椎功能上的稳定性和协调性,对维持腰椎结构稳定性十分重要,这也成为LDH术后康复的基石。功能锻炼又称“练功疗法”,祖国医学中称“导引术”,是中医正骨的一大特色,通过功能锻炼能改善腰部“肌性骨骼”的结构功能,重新增强脊柱的稳定性和柔韧性。腹部肌群作为外源性因素在维持腰椎稳定性中起着十分重要的作用,与腰背肌相拮抗,腹肌能够减少腰椎的前凸角度使腰椎前屈,只有腹肌与腰背肌力量保持一定的平衡,才能维持腰椎的稳定性使腰椎灵活。可能的机理在于:(1)通过腹肌锻炼增强腹腔内压力,减轻椎体见压力维持腰椎稳定。(2)增强腰背筋膜的张力,辅助椎旁肌群维持腰椎的稳定性。(3)腰部肌肉的功能锻炼可以使椎间隙增宽,增加后纵韧带张力,减轻椎间盘压力,使粘连的神经根松解,缓冲张力,利于上下关节突恢复正常的结构,从而恢复腰椎最佳的生物力学动态平衡。研究证实[24],腰背肌锻炼不仅能增加后纵韧带张力,维持腰椎稳定性,避免或减轻韧带及椎间盘劳损,有效防治腰痛;还能促进肌肉及其筋膜的血循环,消除肌肉疲劳和肌筋膜炎症,缓解腰痛症状。
本研究中,两组LDH患者均接受经皮椎间孔镜靶向穿刺定位治疗。术后第1天,两组腰痛、腿痛VAS评分、ODI评分均较术前显著下降。说明微创手术对神经根、硬膜囊受压及时解除能够在短时间内迅速改善疼痛不适症状。但两组组间比较,差异无统计学意义(P>0.05)。说明术后刚开始给予不同方式的干预措施,在疼痛和腰椎功能改善方面意义不大。术后第1天虽VAS、ODI评分较术前下降,但由于不同程度医源性损伤,故多数患者在术后短时间内会出现神经根水肿、炎性加重等表现,这也是术后第1天 VAS、ODI高于术后3月、6月及1年的重要因素。通过系统腰腹肌功能锻炼,治疗组在术后3月、6月及1年,VAS、ODI评分和术后1年腰腿部不适阳性率比较,明显低于对照组(P<0.05)。这也证实,系统的早期功能锻炼对腰背肌及下肢功能的恢复具有明显的作用,这与功能锻炼缓解下腰痛等结论一致[25]。
本文采用的并非盲法研究,椎间孔镜靶向穿刺定位治疗使用需要椎间孔设备,系统腰腹肌功能锻炼需要人为术者进行指导,客观上提高了患者的依从性,这在一定程度上影响了疾病管理的质量,今后需要开展更多的双盲、随机对照研究。通过术前早期规范的指导腰腹肌功能训练,有助于增加局部供氧量、加速局部代谢产物的排出,使紧张痉挛的肌肉、神经有节律地放松,减轻神经根水肿、缓解疼痛。同时增强局部肌肉力量,保持腰椎的灵活性和稳定性,对术后腰椎功能的恢复具有十分重要的意义。
