比较地诺前列酮栓与小剂量缩宫素促宫颈成熟及引产的效果
2019-10-18汤红
汤红
江阴市人民医院妇产科,江苏江阴 214431
过期妊娠可增加难产、胎粪吸入综合征、过熟综合征、新生儿窒息、胎儿窘迫、巨大儿等不良事件发生风险,随着妊娠期延长上述不良事件的发生率明显增加[1-2]。因此,针对此类孕妇行安全、有效的促宫颈成熟引产方式尤为重要。持续静脉滴注小剂量缩宫素为临床常用的促宫颈成熟方式,虽有一定疗效,但对部分宫颈评分较低孕妇的引产成功率与促宫颈成熟有效率较低,增加剖宫产率[3-4]。地诺前列酮栓是中国国家食品药品监督管理局(SFDA)与美国食品药品管理局(FDA)批准、中华医学会与美国妇产科医师协会(ACOG)推荐的足月妊娠促宫颈成熟引产药物,在临床中被广泛使用。地诺前列酮栓天然前列腺素(PG),可发挥收缩子宫平滑肌作用,是临床常用的促宫颈成熟药物。该研究选择该院于2016年1月—2018年12月期间接诊的80例延期妊娠初产妇,旨在分析小剂量缩宫素、地诺前列酮栓促宫颈成熟及引产的效果,现报道如下。
1 资料与方法
1.1 一般资料
选择该院接诊的80例延期妊娠初产妇,按随机数字表法分为实验组与对照组。实验组40例,年龄23~39 岁,平均年龄(29.34±3.17)岁;宫颈 Bishop 评分为 1~5 分,平均宫颈 Bishop 评分(3.78±0.64)分。 对照组 40 例,年龄 21~40 岁,平均年龄(29.37±3.12)岁;宫颈 Bishop评分为 1~5分,平均宫颈 Bishop评分(3.75±0.60)分。 纳入标准:单胎头位;宫颈 Bishop评分<6分;无阴道分娩禁忌;未出现自发宫缩;孕周42周及以上;前列腺素过敏史;患者或家属签署知情同意书。排除标准:胎膜早破患者;缩宫素引产禁忌证;青光眼;癫痫;哮喘;心脏病;既往剖宫产史。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。该研究经医院伦理委员会审核批准。
1.2 方法
实验组行地诺前列酮栓治疗:取膀胱截石位,对外阴、阴道进行常规消毒。戴无菌手套于阴道中置入地诺前列酮栓(批准文号:H20140332),并转 90°横放于穹窿处。于阴道口外留2 cm终止带。完成后,叮嘱患者卧床休息30 min,复查胎心监护,无异常后可适当活动。若发生临产、宫缩过频或过强、疑胎儿窘迫以及产妇出现恶心、呕吐、严重低血压等不良现象时,需将地诺前列酮栓立即取出。若无上述情况出现,则用药12 h后取出。对照组行小剂量缩宫素(国药准字H32025282)治疗:在500 mL乳酸钠林格注射液中加入2.5 IU缩宫素行静脉滴注,8滴/min,滴速可按患者胎心与宫缩情况进行调整,每隔15 min调整1次。对孕妇宫缩与胎心音情况进行密切检测,宫缩持续30~60 min,间隔2~4 min为正常水平。若发生胎儿窘迫、宫缩过强等情况时,需立即停药,并及时实施相应的措施处理。若用药12 h后产妇仍未临产,则停用,第2日再重复上述治疗。
1.3 观察指标
①促宫颈成熟。用药12 h后,宫颈Bishop评分提高>3分为显效,用药12 h后,宫颈Bishop评分提高>2分为有效,未达到上述标准为无效。显效率与有效率之和为治疗总有效率。②引产结果。比较两组用药至临产时间、引产成功率、产后2 h出血量、分娩方式(剖宫产、阴道分娩)、分娩时间。③引产成功率:用药24 h内临产为显效,用药24 h内临产,剖宫产分娩为有效,未达到上述标准为无效。显效率与有效率之和为总有效率。④产妇不良结局与不良反应。记录两组子宫过度刺激、胎心异常、胎儿窘迫、胃肠道反应等产妇不良结局与不良反应的发生情况。
1.4 统计方法
应用于SPSS 21.0统计学软件分析实验组与对照组数据,计量资料用(±s)表示,行t检验;计数资料以[n(%)]表示,采用 χ2检验,P<0.05 为差异有统计学意义。
2 结果
2.1 促宫颈成熟
与对照组相比,实验组促宫颈成熟总有效率较高,差异有统计学意义(P<0.05)。 见表 1。

表1 两组促宫颈成熟情况比较[n(%)]
2.2 引产结果
与对照组相比,实验组用药至临产时间、分娩时间较短,剖宫产率较低,引产成功率、阴道分娩率较高,差异有统计学意义(P<0.05)。 见表 2。
2.3 两组产妇不良反应及不良结局
实验组子宫过度刺激发生率与对照组相比较低,差异有统计学意义(P<0.05)。对照组中2例子宫过度刺激者,停药后症状缓解;实验组中9例子宫过度刺激者中2例静滴硫酸镁后症状缓解,7例取出药栓后症状缓解;两组胎心异常、胎儿窘迫、胃肠道反应发生率比较,差异无统计学意义(P>0.05)。见表3。
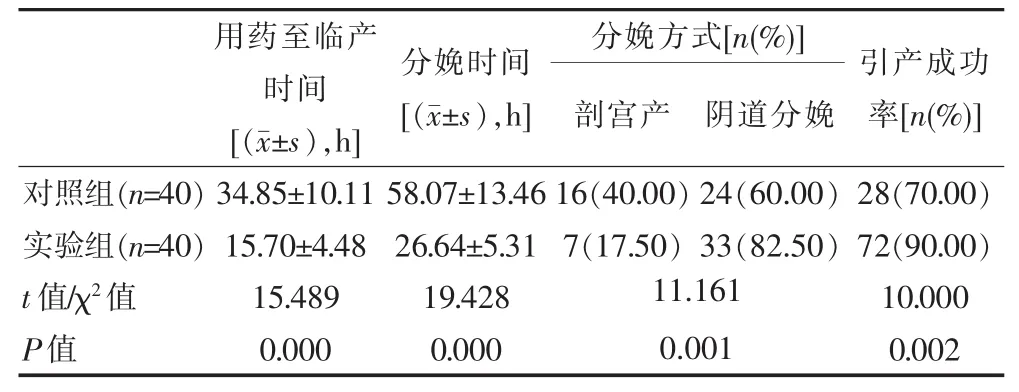
表2 两组引产结果比较
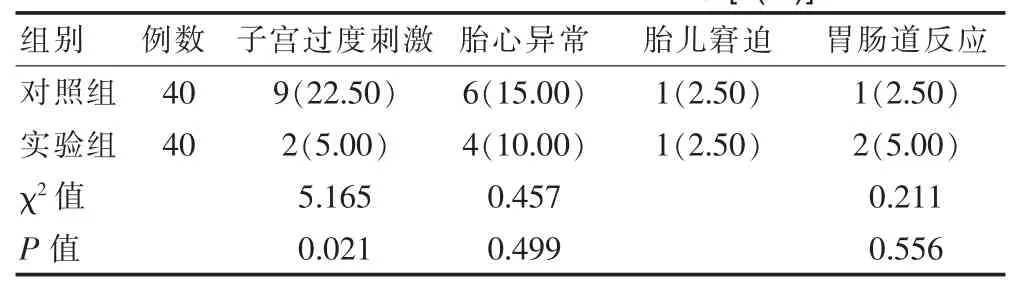
表3 两组不良反应及不良结局比较[n(%)]
3 讨论
宫颈主要由结缔组织构成,属于软产道的一部分,结缔组织中含有少量的网状纤维、弹性纤维和丰富的胶原纤维,宫颈坚硬度与开闭与其组成的变化密切关系[5]。宫颈基质变化与宫颈软化有关,其主要由硫酸软骨素、硫酸角质素、透明质酸等组成。分娩前,宫颈需适应宫颈管消失、变短和宫颈组织变软、宫颈扩张等分娩的生理与解剖变化,此过程提示宫颈的成熟,表明宫颈成熟度是引产成功的关键所在[6]。
宫缩素可通过与子宫平滑肌细胞生的催产素受体相结合,收缩子宫平滑肌,并经与蜕膜细胞上催产素受体结合,使蜕膜分泌大量的前列腺素,促进宫颈软化,进而发挥促宫颈成熟与引产的的双重作用[7-8]。但缩宫素需静脉给药,限制患者的活动,加上引产时间长,增加产妇精神负担,使其阴道分娩信心下降,而增加剖宫产率。此外,使用缩宫素治疗时对产妇宫颈有一定的要求,若宫颈成熟度欠佳,则对宫缩素敏感性较低,可造成促宫颈成熟时间延长,无法达到预期宫缩,甚至可引起子宫破裂、胎儿窘迫等诸多不良事件,引产失败率高。吴翠娟等[9]将孕周>41周需进行引产的180例产妇分别行地诺前列酮栓、缩宫素引产,结果显示,地诺前列酮栓引产成功率为94.38%,高于缩宫素引产组的55.68%;用药至临产时间 (9.75±3.79)h,短于缩宫素引产的(27.62±9.58)h,且地诺前列酮栓引产成功产妇第一产程时间较短,且两组药物不良反应发生率无明显差异。该研究结果显示,实验组与对照组引产成功率分别为90.00%、70.00%;用药至临产时间分别为(15.70±4.48)h、(34.85±10.11)h,且与对照组相比,实验组促宫颈成熟总有效率、阴道分娩率均较高,子宫过度刺激发生率、分娩时间、剖宫产率较低,与上述研究结果相似,提示地诺前列酮栓促宫颈成熟与引产成功率优于小剂量宫缩素。地诺前列酮栓中含有10 mg地诺前列酮,是一种可控缓慢释放的栓剂,用药后,可缓慢、平稳的释放前列腺素E2,进而提高胶原蛋白酶、弹性蛋白酶的活性,提高宫颈顺应性,软化宫颈;收缩子宫体平滑肌,利于促进宫颈成熟,提高引产效果[10]。此外,地诺前列酮给药方便,用药后患者仅需短时间卧床,便可自由活动,且无需专人持续监护,更易被孕妇接受。
综上所述,与小剂量缩宫素相比,地诺前列酮栓促宫颈成熟效果更佳,可缩短用药至临产时间、分娩时间,增加引产成功率,减少剖宫产率。
