EBV相关性噬血细胞综合征患儿外周血Th17与Treg细胞的变化及意义
2019-10-12彭艳辉邓莉莉周云
彭艳辉 邓莉莉 周云
(郴州市第一人民医院北院(儿童医院)血液科,湖南 郴州 423000)
噬血细胞性淋巴组织细胞增生症(hemophagocytic lymphohistipcytosis,HLH)又称噬血细胞综合征(hemophagocytic syndrome,HPS),于1979年首先由Risdall等报告它是以全血细胞减少、发热、肝脾肿大、高甘油三酯血症和或(低纤维蛋白原血症)、铁蛋白异常升高、骨髓、淋巴结、肝脾出现噬血现象等为临床特征的一类综合征。它起病急、病情进展快、病死率高,严重威胁到患儿生命。该病分为两种类型:原发性(或遗传性)HLH和继发性HLH。EBV-HLH是继发性HLH中最常见的类型。EBV-HLH预后较差,病死率超过50%[1]。研究[2]表明,辅助 T 细胞/调节性 T 细胞(Treg)调节失衡可能与HPS的发生、发展有关。辅助T细胞 17(Th17)是2005年新发现的一类属于CD4+T细胞亚群的细胞类型,主要分泌促炎因子IL-17、IL-22[3]。Treg细胞是一类具有维持免疫耐受、抑制T细胞过度活化的双重作用的T细胞亚群。Foxp3(Forkhead boxp3,Foxp3)-叉头样转录因子家族的一员,是Treg 最特异性分子标记,CD4+Foxp3+的 T 细胞可作为 Treg的生物指标[4]。目前已有研究证实Th-17 / Treg 细胞的稳态在维持正常免疫应答和防止自身免疫性疾病中发挥了关键性的作用,但该稳态与EBV相关性HPS发生发展的关系尚未报道。本文从细胞水平及分子水平检测了HPS 患儿Th17细胞和调节性T细胞(Treg)量的变化,初步探讨了Th17/Treg失衡在EBV相关性HPS中发病及临床疗效评估中的作用。
1 资料与方法
1.1资料来源 选择2015年9月至2017年12月郴州市人民医院北院(儿童医院)血液科收治的62例确诊为EBV相关性HPS患儿为治疗组,其中男34例,女28例,年龄8个月至9岁,平均(6.52±2.44)岁;血清EB病毒DNA拷贝数平均为(5.56±1.48)×105拷贝数/mL。初治组1例死亡,3例治疗未缓解,其余58例为治疗缓解组。缓解组血清EB病毒DNA拷贝数(2.76±3.48)×103拷贝数/mL。作为对照,选取本院同期门诊体检健康儿童60例为健康对照组,男32 例,女28例,年龄8个月至10岁,平均(6.87±2.35)岁。对照组及治疗组(初治组、缓解组)年龄及性别差异无统计学意义(P>0.05)。诊断标准:(1)满足下列8条中的5条:①发热;②脾大;③血细胞减少(外周血三系或两系减少):Hb<90g/L(低于4周的婴幼儿Hb<100 g/L),血小板<100×109/L,ANC<1.0×109/L;④高甘油三酯血症和(或)低纤维蛋白原血症;空腹TG≥3.0 mmol/L,Fib≤1.5 g/L;⑤骨髓、脾脏或淋巴结中有噬血证据,无恶性肿瘤证据;⑥NK细胞活性降低或缺乏;⑦血清铁蛋白≥500 μg/L;⑧可溶性CD25≥2 400 U/mL;(2)EBV感染的证据:满足下列2条之一,①血清学抗体检测提示原发性急性EBV感染;②分子生物学方法从患者血清、骨髓、淋巴结等受累组织中检测EBV阳性。纳入标准:(1)所有入选对象年龄≤14岁;(2)诊断符合EBV相关性噬血细胞综合征。(3)患儿监护人均被告知噬血细胞综合征的化疗方案,并签署知情同意书。提交医院伦理学委员会审核批准。排除标准:心肝肺肾功能疾病;恶性肿瘤;先天免疫性疾病及代谢性疾病、原发性HLH。
1.2方法
1.2.1外周血Th17细胞百分比检测 采集初治组、治疗组及对照组清晨空腹静脉血各2mL,采用密度梯度离心法获得外周血单一核细胞(PBMCs),加入等体积RPMI 1640培养液中,与佛波酯和离子霉素在37 ℃含5% CO2培养箱共培养5 h,PBS缓冲液洗涤细胞后弃上清。向管中加入CD3 PE-Cy5、CD8α FITC、IL-17 PE室温下避光反应孵育30 min。加入固定剂100 μL,孵育后再加入破膜剂A 100 μL室温孵育15 min,PBS洗涤1次后离心收集细胞,加入破膜剂B 100 μL,管中加入IL-17抗体,对应的对照管中加入同等μg数的同型对照,混匀,室温孵育20 min,PBS洗涤后将细胞重悬于500 μL PBS液中,随后以在FACS CantoⅡ流式细胞仪检测。
1.2.2外周血Treg细胞检测 采集HPS 初治组、治疗组及对照组清晨空腹6点 EDTA 抗凝静脉血1 000 μL加入流式专用试管,分别加入CD4-FITC、CD25-PE、CD127-PE-CY5单克隆抗体各10 μL 混匀,暗室孵育20 min,加入溶血素1 mL,充分混匀,加2 mL PBS缓冲液,以1 500 r/min 离心5 min,弃上清,加入500 μL PBS 缓冲液重悬细胞后,立即以FACS CantoⅡ 流式细胞仪检测,分析软件进行分析。
1.2.3外周血Foxp3 mRNA 表达的检测 淋巴细胞分离液分离外周血淋巴细胞,Trizol一步法提取总RNA,反转录cDNA及行RT-PCR检测 Treg 表达叉头翼状螺旋转录因子(Foxp3)mRNA(CD4CD25+Foxp3+Treg 转录因子)、Th17 表达孤核受体(RORγt)mRNA水平表达。表1列举了基因引物序列、扩增产物长度。采用标准曲线法计算mRNA相对表达量(β-actin校正值)。引物由上海生工合成。

表1 基因引物序列及扩增产物长度
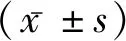
2 结 果
2.1初治组和对照组外周血Th17细胞及Treg细胞百分率比较 初治组Th17细胞百分率均明显高于HPS对照组及缓解组,差异均有统计学意义(P<0.01)。外周血 Treg 细胞的百分率检测 HPS 患儿初治组外周血 Treg 细胞的百分率明显低于HPS对照组,差异亦有统计学意义(P<0.01);治疗后,缓解组Th17细胞百分率降低,与初治组相比差异有统计学意义(P<0.01),但与对照组比较,差异无统计学意义(P>0.05)。而缓解组Treg 细胞升高,相对初治组差异有统计学意义(P<0.05),但平均数值比对照组低,有统计学意义(P<0.05)。见表2。
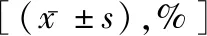
表2 HPS初治组、缓解组及对照组外周血Treg细胞及Th17细胞百分率的比较
注:初治组VS对照组,aP<0.01;缓解组VS初治组,bP<0.05;初治组VS对照组,cP<0.01;缓解组VS初治组,dP<0.01;对照组VS缓解组,eP<0.05;缓解组VS对照组,fP> 0.05。
2.2不同分组的外周血Foxp3mRNA、RORtmRNA的表达 HPS初治组外周血RORTmRNA的相对表达量显著高于健康对照组,而HPS初治组外周血Foxp3mRNA的相对表达量显著低于健康对照组,两者差异均有统计学意义(均P<0.01)。而治疗缓解组外周血RORtmRNA较初治组明显下降,有统计学意义(P<0.01),缓解组同对照组相比,无显著差异(P>0.05);治疗缓解组外周血Foxp3mRNA较初治组明显上升,有统计学意义(P<0.05),但仍低于对照组,差异有统计学意义(P<0.05)。见表3。
表3 HPS初治组、缓解组及对照组外周血RORtmRNA及Foxp3mRNA表达水平的比较

表3 HPS初治组、缓解组及对照组外周血RORtmRNA及Foxp3mRNA表达水平的比较
组别nFoxp3mRNARORɣtmRNA对照组601.18±0.21e0.99±0.18f治疗组62初治组(n=4)0.33±0.12a2.89±0.36c缓解组(n=58)0.71±0.18b1.05±0.23d
注:初治组VS对照组,aP<0.01;缓解组VS初治组,bP<0.05;初治组VS对照组,cP<0.01;缓解组VS初治组,dP<0.01;对照组VS缓解组,eP<0.05;缓解组VS对照组,fP> 0.05。
3 讨 论
HPS患者血细胞减少有多种因素参与:(1)噬血细胞增多,加速血细胞的破坏;(2)血清中存在造血祖细胞增殖的抑制性物质,骨髓内粒系和红系前体细胞和巨核细胞进行性减少,归因于抑制性单核因子和淋巴因子的产生,诸如γ-干扰素、肿瘤坏死因子(TNF)和白介素-1以及造血生长抑制因子的产生。研究[5]表明,Epstein-Barr病毒相关的HPS(EBV-HLH)被认为是继发性HLH的主要亚型,在亚洲国家发病率较高,任何遗传背景都可能影响继发性HLH的发病。其病理生理机制为NK细胞/T淋巴细胞受到EBV感染后,出现功能缺陷,不能及时有效地清除受到感染的靶细胞,导致T淋巴细胞异常活化,使TNF-α、IFN-γ等细胞因子分泌水平增加,促使大量活化的T淋巴细胞和细胞因子,在机体内聚集,进而浸润组织、损害脏器,形成HPS[6]。有研究[7]表明,T细胞亚群免疫功能紊乱在HLH发病中起着重要作用。但目前关于Th17/Treg失衡在EBV病毒相关性HPS的发生中研究甚少。
研究[8-10]证实,在炎症或感染情况下,白细胞介素(IL)-6和TCFβ的刺激下,初始CD4+T淋巴细胞主要朝着Th17细胞分化,并主要分泌IL-17,IL-22等促炎症因子,产生炎症的放大效益。而当外源性抗原刺激后诱导产生的Treg细胞,可通过分泌IL-10等抑制性细胞因子发挥免疫抑制功能。故Th17/Treg失衡在自身免疫性疾病、炎症性疾病、过敏反应等方面发挥举足轻重的作用。本研究很好地揭示了EB病毒感染机体后,转录因子RORγtmRNA水平升高,从而促进了Th17细胞发育和促使其分泌特异性促炎因子IL-17,,进而导致其他炎症因子的水平如 IL- 6、IL-1、TNF-α、粒细胞集落刺激因子及多种趋化因子等的提高,导致了炎症瀑布式反应[11-12]并引起单核巨噬细胞增殖并且功能亢进,导致多脏器功能损害。本研究结果显示,在治疗缓解组中,Th17细胞百分比明显下降,较初治组有统计学意义,与对照组无显著差异。提示可能在EB病毒感染相关性噬血细胞综合征治疗过程中,监测Th17细胞百分比及相关炎症细胞因子的水平变化对疾病疗效的评判有重要的临床意义。与研究[13-17]结果一致
我们还发现Treg细胞百分比及Foxp3mRNA相对表达量在EB病毒感染相关性HPS初治患者体内显著下降,且按照噬血细胞综合征指南治疗后,治疗缓解组Treg细胞百分比及Foxmp3mRNA水平明显上升,但仍低于对照组。张茜[18]的临床研究中提到,在机体免疫过程中,IL-6对Th17细胞与 Terg 细胞间平衡性具有关键性的调控作用,且其对初始CD4+T的分化方向具有决定作用,影响机体的免疫应答倾向,所以我们推测可能在EBV相关性HPS中,EBV靶细胞T淋巴细胞、NK细胞等功能缺陷,EB病毒清除障碍,某些炎症因子促进了Th17细胞分化及发育,进一步产生炎症级联扩大效应,从而抑制了Treg细胞的产生,不能有效地发挥抑制T淋巴细胞过度活化的作用。本研究结果就提示了Treg细胞介导的免疫耐受在EBV相关性HPS的发生、发展中起着重要作用。同时在临床中监测外周血Treg细胞数及相关细胞因子水平对临床疗效评估亦有重大的临床意义。
综上所述,在EBV相关性HPS发生和发展的多个环节,Th17/Treg细胞发挥了重要的作用,监测Treg细胞及Th17细胞百分比及相关细胞因子有效地调节机体的Treg 细胞及Th17细胞,可能为HPS临床疗效评判及干预治疗提供新的思路。
