超声乳化术中高灌注压对急性闭角型青光眼患者术后视功能的影响
2019-10-12牛春梅孔德铭
牛春梅,孔德铭
0引言
急性闭角型青光眼(acute angle-closure glaucoma,AACG)指因前房角被周边虹膜组织机械性阻塞引起眼压急性升高,进而造成视力、视野不可逆损害的一类疾病。该病具有起病急、损伤大的特点。小梁切除术是治疗该病的主要手术方法,但术后反应重、恢复慢、并发症多。大量研究表明,白内障超声乳化摘除术通过摘除混浊晶状体解除晶状体的瞳孔阻滞作用,而植入较薄的人工晶状体可有效缓解前房角的拥挤,前房加深、变宽,房角开放,同时人工晶状体与虹膜间间隙增大,房水循环阻力降低,后房压力降低,消除了小梁网粘连与虹膜根部膨隆因素等诸多机制降低患者术后眼压[1-4]。此类手术创伤小、恢复快、操作简单、并发症少,所以在临床上白内障超声乳化摘除术被越来越多的眼科医生用来治疗AACG[5]。白内障超声乳化摘除术后眼压降低后是否会减少高眼压对视神经的损伤,尤其是对于有早期青光眼视野改变的患者实施这样的手术是否利大于弊,因为白内障超声乳化术中高灌注压可能会给AACG造成进一步损伤,本研究针对这个问题做了临床研究。
1对象和方法
1.1对象收集2017-03/2018-10于我院住院的AACG合并白内障的患者35例37眼,其中男9例11眼,女26例26眼,双眼患病者2例,年龄 54~86岁,入院时眼压>40mmHg。AACG入组标准:(1)房角关闭2个以上象限;(2)青光眼急性发作次数≤3 次,每次发作持续时间≤5d,病程≤3mo;(3)BCVA<0.5(LogMAR);(4)视野检查结果需满足固视丧失<20%,假阳性<33%,假阴性<33%;(5)有早期青光眼视野改变;(6)依从性好。排除标准:(1)曾做过抗青光眼手术、有其他内眼手术史及眼部外伤史患者;(2)眼部炎症及全身疾病影响本次手术疗效患者;(3)术后出现并发症患者;(4)精神障碍或无法正常交流者。所有患者及家属均知情同意,本研究通过本院医学伦理委员会批准。
1.2方法
1.2.1检查项目入选患者进行常规眼科检查:BCVA(采用国际标准视力表 LogMAR记录视力)、非接触眼压计测量眼压、裂隙灯、房角、眼底。辅助检查:应用Octpus 900 型自动电脑视野计G-top程序检查视野,记录:平均视敏度(MS)、平均缺损(MD)和丢失方差平方根(sLV)的值。
1.2.2检查方法视野检查在暗室于屈光矫正后正常瞳孔下进行,使用缩瞳药的患者在检查前需停用1wk,检查前给予患者有关视野检查的注意事项及操作方法的宣教,避免在患者疲劳时做视野检查,检查时患者保持头位正,上睑遮挡视野者需用胶布拉起。
1.2.3治疗方法术前眼压降至30mmHg以下,术前3d给予氧氟沙星滴眼液滴眼,术前散瞳、冲洗结膜囊、盐酸丙美卡因滴眼液表面麻醉3次。术中常规消毒、铺巾,开睑器开睑。入组患者均由同一术者应用同一台超乳机在同一超声乳化参数设置(核乳化参数设定:瓶高100cm,负压300mmHg,能量30%;抽吸皮质参数设定:瓶高90cm,负压450mmHg)下完成手术。手术时间10~20min。于上方透明角膜处做隧道切口,连续环形撕囊,水分离,超声乳化吸除晶状体核,I/A完全吸除皮质,囊袋内植入折叠式人工晶状体。术后从主切口及辅助切口沿房角将黏弹剂360°缓慢注入,达到分离房角的目的。I/A充分吸除黏弹剂,术毕结膜囊内涂妥布霉素地塞米松眼膏,包扎术眼。术后给予局部抗炎治疗预防感染,妥布霉素地塞米松滴眼液6次/d,持续使用2wk,妥布霉素地塞米松眼膏1次/晚,持续使用2wk,双氯芬酸钠滴眼液4次/d,持续使用1mo。术后随访6mo,比较患者术前,术后3、6mo BCVA、眼压、MS、MD和sLV值的变化。
统计学分析:使用SPSS 17.0统计学软件进行数据处理,计量资料以均数标准差表示,不同时间点各指标比较采用重复测量数据的方差分析,不同时间两两比较采用LSD-t检验,P<0.05为差异有统计学意义。
2结果
2.1手术前后BCVA和眼压比较患者术后3、6mo BCVA较术前显著改善,差异有统计学意义(t=23.815、30.787,均P<0.001),术后6mo BCVA优于3mo,差异无统计学意义(t=1.896,P=0.71)。患者术后3、6mo眼压较术前显著降低,差异有统计学意义(t=11.631、12.392,均P<0.001),术后6mo眼压低于3mo,差异无统计学意义(t=0.603,P=0.636),见表1。
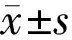
表1 手术前后BCVA和眼压比较

表2 手术前后视野MS、MD、sLV比较
2.2手术前后视野指数MS、MD、sLV比较患者术后3、6mo MS较术前明显上升,差异有统计学意义(t=-3.755、-5.856,均P<0.001),术后6mo MS大于3mo,差异无统计学意义(t=-2.517,P=0.11)。患者术后3、6mo MD、sLV较术前明显下降,差异有统计学意义(tMD=6.552、9.547,均P<0.001;tsLV=3.056、5.147,均P<0.001),术后6mo MD、sLV均低于3mo,差异无统计学意义(tMD=3.399,PMD=0.06;tsLV=2.151,PsLV=0.33),见表2。
3讨论
AACG患者多伴有浅前房、晶状体较厚、位置靠前等特定的解剖学结构,由于晶状体与虹膜的接触面积大,所以当房水从后房经过晶状体与虹膜间隙时受到阻力较大,造成瞳孔阻滞,使得后房压力增高、虹膜膨隆、房角粘连关闭[6]。随着年龄增长,晶状体逐渐混浊、增厚、体积变大,进一步加重瞳孔阻滞,继而加重前房角粘连,造成房水引流障碍致使眼压增高,诱发AACG急性发作。白内障超声乳化摘除人工晶状体植入联合房角分离术治疗AACG的机制主要是:(1)解除晶状体的瞳孔阻滞作用,而植入较薄的人工晶状体可有效缓解前房角的拥挤,前房加深、变宽,房角开放,同时人工晶状体与虹膜间间隙增大,房水循环阻力降低,后房压力降低,消除了小梁网粘连与虹膜根部膨隆因素[7]。(2)用黏弹剂的张力和黏性360°分离房角[8-9],分开粘连不紧密和未完全粘连的房角,充分暴露小梁网。(3)超声乳化术中灌注液液流冲刷及湍流冲击效应,可分开房角,减轻虹膜前粘连,使术后小梁网通透性增加[10-12]。(4)超声波使少量睫状体上皮细胞变性坏死从而使得房水生成减少[13]。
超声乳化术通过高负压低能量来减少手术对邻近组织的损伤,高灌注压可维持前房的稳定性从而保障手术安全,然而对于术中高灌注压是否会对已有视神经损伤的AACG患者视功能造成二次损伤并未引起手术医生的关注。超声乳化术中高灌注会导致一过性的眼压升高[14]。Zhao等[15]通过前房植入压力传感器测到超声乳化术中最高眼压可达96±6.2mmHg,远超过了视网膜血流灌注压。王振茂等[16]测得超声乳化阶段最高眼压为59.64±13.83mmHg,皮质抽吸阶段眼压为39.72±10.04mmHg。Malik等[14]报道,眼压增加20mmHg并持续5min,将导致健康人视神经、视网膜和脉络膜的血流量减少。临床研究表明当眼压超出一定范围时,自体调节可能失代偿并危及易感眼中视神经和视网膜的血流。越来越多的证据也显示,一过性眼压升高可引起眼灌注压减少从而导致眼内组织缺血缺氧损害[17-18]。白内障术中高灌注压可导致黄斑和视盘的血管密度、灌注密度降低[19]。
本研究将35例37眼AACG合并白内障患者作为研究对象,观察并分析超声乳化术中高灌注压对AACG患者术后视功能的影响,结果显示,与术前相比,患者术后3、6mo BCVA显著改善,眼压显著降低,差异有统计学意义(P<0.001),术后组间比较差异无统计学意义(P>0.05),与术前相比,患者术后3、6mo MS明显上升,MD、sLV明显下降,差异有统计学意义(P<0.001),术后组间比较差异无统计学意义(P>0.05)。尽管本研究发现患者在眼压降低后,视野有明显改善,但其中不乏因白内障摘除后的视野改善会对研究结果造成干扰。由于本研究病例较少,需要在以后的研究中扩大样本量,进一步探讨此问题。
总之,白内障超声乳化摘除联合房角分离术对于降低AACG患者眼压疗效肯定,而且可以通过一次手术改善患者视力、降低眼压、保护视功能,减少并发症的发生,手术成功率高[20-23]。但是对于已有视神经损伤和其他并发性眼病的AACG患者行白内障超声乳化摘除联合房角分离时,我们仍应该尽量缩短手术时间,降低术中瓶高及负压来减少术中眼压升高及波动,最大程度地保护患者视功能。
