社区防跌倒策略在老年原发性骨质疏松症患者中的应用评价
2019-10-09袁园李斌
袁园,李斌
骨质疏松症(osteoporosis,OP)是临床中常见的全身代谢性骨病。据统计,全球OP患病人数已超过2亿,我国60岁以上人群发病率高达40%,且随着人均寿命的延长,OP发病率逐年上升,给老年人群的生活质量造成严重影响[1]。研究表明,OP患者跌倒风险显著高于非OP者,而62%以上的低暴力骨折均由跌倒引起。因此,加强预防跌倒工作对OP患者有重要意义[2]。既往研究发现,肌无力、平衡功能异常、步态失衡是增加跌倒的主要风险因素[3]。目前,关于院内预防跌倒工作的开展和研究较多,而关于院外预防跌倒的工作开展尚少,但是跌倒事件多发生于社区或家庭等院外环境[4]。鉴于此,本研究对老年原发性OP患者实施社区防跌倒策略综合干预,评价该干预措施对老年患者对OP相关知识了解程度、平衡功能、下肢肌力及跌倒发生率的影响。
1 资料与方法
1.1 纳入与排除标准 纳入标准:(1)符合原发性OP诊断标准,通过双能X线骨密度仪测定腰椎(L1~4)、股骨颈、Wald's区、粗隆及髋部的总骨密度值,T值≤-2.5;(2)年龄≥60岁;(3)常住户口居民,陆家嘴社区居住时间≥5年;(4)已签署知情同意书。排除标准:(1)继发性OP患者;(2)合并恶性肿瘤及严重心、肝、肾功能不全者;(3)合并影响骨钙磷代谢的慢性疾病,如糖尿病、甲状腺功能障碍者;(4)禁忌应用抗骨质疏松药物者;(5)意识、认知或交流功能障碍者;(6)神经系统疾病或运动功能障碍者。
1.2 一般资料 依据纳入和排除标准选取2016年6—12月在陆家嘴社区卫生服务中心门诊就诊的100例老年原发性OP患者作为研究对象。采用随机数字表法将研究对象分为干预组和对照组,各50例。其中对照组男22例、女28例,年龄60~87岁,平均(71.2±6.5)岁,平均受教育年限(12.1±3.2)年,OP病程(2.9±0.5)年,基础疾病:高血压21例、冠心病10例;干预组男23例、女27例,年龄60~88岁,平均(71.5±6.4)岁,平均受教育年限(12.4±3.1)年,OP病程(3.1±0.7)年,基础疾病:高血压20例、冠心病11例,均给予阿仑膦酸钠片和阿法骨化醇片口服治疗。两组一般资料比较,差异均无统计学意义(P>0.05,见表1)。本研究经上海市浦东新区陆家嘴社区卫生服务中心伦理委员会审批通过。
1.3 研究方法 对照组实施常规门诊随访:给予常规健康教育,告知日常生活注意事项,强调规范用药及功能锻炼的重要性,注意日常防跌倒,每3个月电话随访1次,询问跌倒发生情况,并耐心回答患者疑问,持续随访1年。干预组在对照组基础上增加社区防跌倒策略综合干预,持续干预1年,主要包括:(1)健康教育:发放健康宣传资料,主要内容包括,OP相关基础知识及基础疾病相关知识、健康生活方式及习惯、跌倒防治相关事项、规范药物治疗的重要性等;设立OP健康知识咨询点;每月举行1次健康讲座,时间为1.5 h;每月2次电话随访。(2)运动治疗:制定个性化运动方案,如瑜伽、太极拳、快步走等有氧运动0.5~1 h/d,运动心率=(170-年龄)次/min,运动量根据患者具体情况,以无明显不适为基础,每周3~5次;依据自身状况进行简易平衡操锻炼,以个体情况、无安全风险为基础,每周2次。(3)跌倒预防:加强患者室内外环境,如光线、阶梯、安全扶手等方面的改善;运动前准备充分,防止运动损伤;加强慢性代谢性疾病的防治,如高血压、冠心病、老年痴呆等;定期监测低血压、低血糖及脑血管事件等易导致跌倒发生的相关疾病;必要时应用拐杖、安全椅等辅助行走,提醒家属加强照顾。
1.4 观察指标
1.4.1 对OP的了解程度 采用OP知识问卷(OKT)[5]评估干预前、干预后1年两组患者对OP的了解程度。该问卷内容包括OP危险因素、运动知识及钙知识3个部分,共26个项目,总分0~26分,分数越高说明对OP的了解程度越高。
1.4.2 平衡功能 采用Berg平衡量表(BBS)[6]评估干预前、干预后1年两组患者的平衡功能,该量表包括14个项目,包括从坐到站、无支持站立、转移等14个动作。采用5级评分法,即0~4分,总分0~56分,分数越高表明平衡功能越好,跌倒的可能性越小。
1.4.3 下肢肌力 采用Motricity指数(MI-L)[7]评估干预前、干预后1年两组患者的下肢肌力,MI-L包括踝背屈、伸膝及屈髋3个部分的评价,每个部分评分0~33分,总分0~99分,分数越高表明下肢肌力越强。
1.4.4 跌倒发生率 以电话及门诊方式随访,记录干预1~3个月、干预4~6个月、干预7~9个月、干预10~12个月期间跌倒发生的情况。
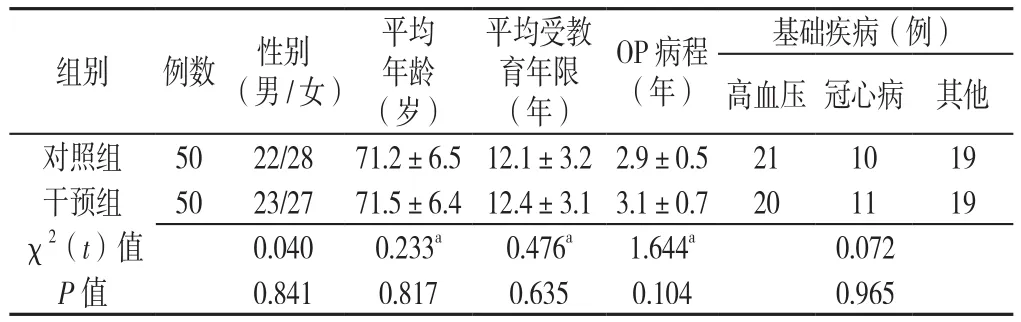
表1 对照组与干预组一般资料比较Table 1 Baseline data of the intervention group and control group
1.5 统计学分析 数据均采用SPSS 21.0进行统计学分析,计量资料以(±s)表示,两组间比较采用成组t检验,组内比较采用配对t检验;计数资料以相对数表示,理论频数<1的两样本计数资料采用Fisher's确切概率法,理论频数≥1且<5采用校正χ2检验,理论频数≥5采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者对OP的了解程度的比较 干预后与干预前比较,两组患者OKT评分均升高,差异有统计学意义(P<0.05);干预前两组患者OKT评分比较,差异无统计学意义(P>0.05);干预后干预组患者OKT评分较对照组高,差异有统计学意义(P<0.05,见表2)。
2.2 两组患者平衡功能的比较 干预后与干预前比较,两组患者BBS评分均升高,差异有统计学意义(P<0.05);干预前两组患者BBS评分比较,差异无显著性(P>0.05);干预后干预组患者BBS评分较对照组高,差异有统计学意义(P<0.05,见表 3)。
2.3 两组患者下肢肌力的比较 干预后与干预前比较,两组患者MI-L评分均升高,差异有统计学意义(P<0.05);干预前两组患者MI-L评分比较,差异无统计学意义(P>0.05);干预后干预组患者MI-L评分较对照组高,差异有统计学意义(P<0.05,见表 4)。
2.4 两组患者跌倒发生率的比较 干预1~3个月、干预4~6个月、干预7~9个月期间,两组跌倒发生率比较,差异均无统计学意义(P>0.05);干预10~12个月期间,干预组跌倒发生率低于对照组,差异有统计学意义(P<0.05,见表5)。
3 讨论
原发性OP是以骨细微结构改变、骨量减少及骨脆性增加,导致骨折易发为典型特征的慢性进行性疾病,多发生于老年人群及绝经期妇女[8]。原发性OP多进展缓慢,早期无典型症状,且由于老年人群对原发性OP相关知识了解程度较低、骨密度检测普及率低、社区医疗卫生资源有限等多种原因,较难做到有效防治,容易贻误病情,增加跌倒等不良事件发生的风险,进而导致机体多部位,尤其是股骨颈低暴力骨折,严重影响老年人群的身心健康,且给家庭和社会造成巨大负担[9]。另有研究证实,老年原发性OP患者平衡功能减退及肌力下降是导致跌倒的重要因素[10],因此,提高老年原发性OP患者对疾病知识的知晓率、平衡功能及下肢肌力,对降低跌倒发生率至关重要。
本研究发现,干预后与干预前比较,两组OKT评分均升高,干预组与对照组比较,干预前两组OKT评分差异无显著性,干预后干预组OKT评分较高,提示社区防跌倒策略综合干预模式的应用可显著改善老年原发性OP患者对OP知识的了解状况。原发性OP的发病与患者对疾病的了解情况关系密切,普及OP防治知识是预防跌倒致伤致残的重点[11],本研究通过发放宣传资料、开展健康讲座、设立健康知识咨询点等多种方式向老年原发性OP患者讲解疾病健康知识,有助于提高老年人群对疾病的理解及接受,有利于患者规范用药、适量运动等健康生活习惯的养成。研究发现,运动过少或过度等不适当运动、长期低钙或高盐饮食、过量咖啡等均是导致OP发生的危险因素[12],因此,提高患者对OP防治健康知识的知晓率,对纠正不利于骨健康的生活方式十分重要。社区防跌倒策略综合干预模式通过主动联系研究对象,以多种方式为患者解答疑惑,增加患者对OP相关知识的掌握和理解,调动患者主观能动性,提高对本研究提出的环境改善、基础疾病预防、运动改善建议的依从性,从而降低跌倒发生风险。由此,社区防跌倒策略综合干预模式可提高患者对疾病知识的知晓程度,帮助其建立有利于骨健康的生活方式,进而降低跌倒发生风险。
表2 两组患者干预前后OKT的评分比较(±s,分)Table 2 Comparisons of the scores of understanding levels of osteoporosis between 2 groups of patients

表2 两组患者干预前后OKT的评分比较(±s,分)Table 2 Comparisons of the scores of understanding levels of osteoporosis between 2 groups of patients
组别 例数 干预前 干预后 t配对值 P值对照组 50 10.45±2.19 15.38±2.80 9.807 <0.001干预组 50 10.11±2.36 21.23±3.04 20.431 <0.001 t值 0.747 10.009 P值 0.457 <0.001
表3 两组患者干预前后BBS评分比较(±s,分)Table 3 Comparison of the scores of balance function between 2 groups of patients

表3 两组患者干预前后BBS评分比较(±s,分)Table 3 Comparison of the scores of balance function between 2 groups of patients
组别 例数 干预前 干预后 t配对值 P值对照组 50 38.05±4.17 41.67±5.20 3.840 <0.001干预组 50 38.22±4.80 45.25±5.36 6.909 <0.001 t值 0.189 3.390 P值 0.850 0.001
表4 两组患者干预前后MI-L评分比较(±s,分)Table 4 Comparison of lower limb muscle strength scores between two groups

表4 两组患者干预前后MI-L评分比较(±s,分)Table 4 Comparison of lower limb muscle strength scores between two groups
组别 例数 干预前 干预后 t配对值 P值对照组 50 58.94±6.58 63.54±6.70 3.464 0.001干预组 50 59.03±6.22 67.19±7.05 6.137 <0.001 t值 0.070 2.654 P值 0.944 0.009
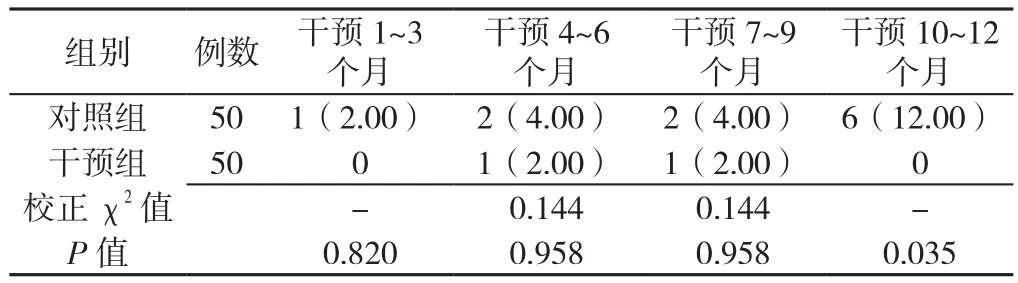
表5 两组患者干预期间跌倒发生率的比较〔n(%)〕Table 5 Comparison of the incidence rates of falls between the 2 groups during the intervention period
此外,本研究中干预后与干预前比较,两组BBS评分、MI-L评分均升高;干预组与对照组比较,干预组上述评分较高;干预10~12个月期间,干预组跌倒发生率低于对照组,提示社区防跌倒策略综合干预模式的应用可有效提高老年原发性OP患者的平衡功能和下肢肌力,降低跌倒发生率。随着年龄的不断增加,机体平衡能力下降,肢体作随意运动时的肌肉收缩力量也随之下降,进而直接增加跌倒风险,因此提高老年OP患者的平衡功能和下肢肌力十分重要[13]。有研究认为,通过适宜的锻炼有助于提高患者身体的协调性、灵活性,从而提高其平衡控制能力,对预防跌倒十分重要[14-15]。原发性OP患者跌倒是老年骨折的重要原因,而引起原发性OP患者跌倒的原因,一方面是OP引起的疼痛可导致步态失衡及注意力下降,另一方面是钙缺乏导致神经肌肉功能障碍、肌力下降、脊柱形态改变,身体平衡能力下降。此外,原发性OP患者尤其是有过跌倒史的患者从心理上害怕跌倒,导致活动锻炼减少,长期缺乏运动可导致肌力和平衡能力下降,跌倒风险增加[16]。本研究采用多种随访方式与患者进行交流,为患者制定个体化运动方案,通过有氧运动、快步走、瑜伽、太极拳等舒缓运动,患者的BBS评分和MI-L评分较干预前均有较大提高,患者的平衡功能和下肢肌力也得到有效改善,且有效降低了跌倒发生的风险。
综上所述,社区防跌倒策略综合干预模式的应用可显著改善老年原发性OP患者对OP知识的知晓情况,并且提高患者的平衡功能和下肢肌力,可有效降低跌倒发生率,为社区老年原发性OP患者的防跌倒工作提供经验,值得推广。
作者贡献:袁园、李斌进行文章的构思与设计,研究的实施与可行性分析以及论文的修订并对文章整体负责和监督管理;袁园进行数据的收集、整理,统计学处理,结果的分析以及论文撰写;李斌负责文章的质量控制及审校。
本文无利益冲突。
