儿童肝移植术后门静脉狭窄诊断及预后的超声评估*
2019-09-26徐瑞芳何恩辉易展雄朱志军孙丽颖曾志贵钱林学
徐瑞芳 何恩辉 易展雄 朱志军 孙丽颖 魏 林 曲 伟 曾志贵 刘 颖 钱林学*
肝移植是终末期肝病的重要治疗手段之一,活体肝移植是解决亚洲国家肝源匮乏的最佳选择[1-2].儿童肝移植术后主要并发症是血管并发症,由于门静脉管径纤细,移植物与受体门静脉管径不匹配、走形迂曲易弯曲成角等因素,儿童肝移植术后门静脉并发症的发生率高于成年人[1].
门静脉并发症的发生率比肝动脉的发生率低,但依然可能是移植物功能丧失的原因,而儿童肝移植术后门静脉并发症等发生率为3%~14%[1-3].门静脉血栓(portal vein thrombosis,PVT)或门静脉狭窄(portal vein stenosis,PVS)的主要危险因素包括受者首次移植时年龄<1岁,低体重指数,术前门体分流导致的门静脉流速降低[4-5]以及常见于胆道闭锁患儿的门静脉发育不良[6-7].多普勒超声检查(Doppler ultrasonography,DUS)因其无创、便携性,是肝移植术后快速评估移植物血流动力学状况的首选常规检查手段.本研究旨在探讨儿童肝移植术后PVS的超声诊断效能及随访要点.
1 材料与方法
1.1 研究资料
回顾性选取2013年6月至2018年12月首都医科大学附属北京友谊医院肝移植中心519例儿童肝移植患儿的手术资料,其中29例肝移植患儿被超声诊断为肝移植术后PVS,其中男患儿13例,女患儿16例;年龄4个月至9岁7个月,中位数9个月.回顾性分析门静脉CT血管重建和门静脉数字减影血管造影(digital subtraction angiography,DSA)确诊病例.分析PVS患儿的超声诊断参数及不同干预方式后的超声随访资料,探讨多普勒超声诊断儿童PVS的效能及随访要点.
1.2 仪器设备
采用iu Elite型彩色多普勒超声诊断仪(荷兰飞利浦公司),C5-1凸阵探头,L9-3高频线阵探头.
1.3 诊断方法
肝移植术后常规多普勒超声检查以发现血管并发症,术后第1周内每日检查1次,第2周每周检查2次,第3周至1个月每周检查1次,以后门诊定期随访时均例行常规超声检查.超声诊断PVS后进一步行门静脉CT血管重建及DSA检查,以明确诊断并行进一步治疗.PVS行不同干预方式后,超声动态随访其预后及相关并发症.
1.4 观察与评价指标
(1)PVS超声诊断标准:狭窄前内径-狭窄处内径和(或)狭窄前内径>50%,且狭窄处流速和(或)狭窄前流速>4,脾脏进行性增大或伴有其他门静脉高压症状.辅助诊断征象为狭窄处局部彩色混叠,门静脉流速增高;供体侧门静脉内径增宽(>1.5 cm)、血流呈湍流,食管胃底静脉曲张及腹水.
(2)彩色多普勒超声图像采集质量优化流程:常规选用凸阵探头,保证穿透力前提下联合使用高频线阵探头扫查;于移植肝肝门处扫查门静脉,调整探头角度以扫查门静脉全程(自门静脉主干供体侧至门静脉主干起始处,即脾静脉与肠系膜上静脉汇合处);感兴趣区使用局部放大功能,以减少灰阶测量误差;调整彩色多普勒角度至<60°,避免目标血管与超声声束垂直,调整彩色增益避免增益过大或过小,调整脉冲重复频率(pulse repetition frequency,PRF)至正常血流内无彩色混叠,于彩色多普勒图像最亮处测量门静脉流速.
(3)PVS的金标准为门静脉CT血管重建联合门静脉DSA:将超声诊断PVS结果与金标准进行对比,分析超声诊断PVS的诊断效能.所有被金标准诊断为PVS的患者,在进行不同的干预手段后超声动态随访,观察PVS复发及形成的情况,随访PVS患者的预后.
1.5 统计学方法
使用SPSS20.0统计软件对数据进行统计学分析.符合正态分布的计量资料采用均数±标准差(±s))表示,不符合正态分布的计量资料采用中位数和四分位数M(X25,X75)表示.采用四格表分析彩色多普勒超声诊断PVS的诊断效能,使用Kappa分析检验使用多普勒超声检查诊断PVS的可靠性,以P<0.05为差异具有统计学意义.
2 结果
2.1 肝移植术后PVS患儿基本情况
(1)在519例儿童肝移植手术患者中超声诊断29例患儿PVS,其中1例由门静脉CT血管重建诊断为非PVS,其余28例由金标准均诊断为PVS,PVS发生率为5.4%(28/519).
(2)术后PVS患儿基本情况:①28例患儿中18例患儿年龄≤1岁,10例患儿年龄>1岁;②28例PVS患儿中27例由DSA诊断为PVS,1例患儿联合门静脉CT血管重建诊断为PVS,但因感染伤寒转至相关感染病医院而未行进一步检查,与PVS相关的病死率为0;③28例PVS患儿中23例原发病为胆道闭锁,1例为门静脉海绵样变,1例为Caroli氏病,1例为特发性门静脉高压,2例为二次肝移植,其中1例二次移植前为PVS;④28例PVS患者中18例行活体左外侧叶肝移植,1例行活体左半肝移植(不含肝中静脉),9例行全肝移植,其中1例行全肝减体积移植(保留左半肝).
2.2 PVS患儿干预措施及预后
28例患儿术后发生PVS的时间为1.3~50个月,中位时间9个月,3个月以内发生PVS的患儿占25%(7/28),3个月以后发生PVS的患者占75%(21/28).PVS干预措施及预后流程见图1.
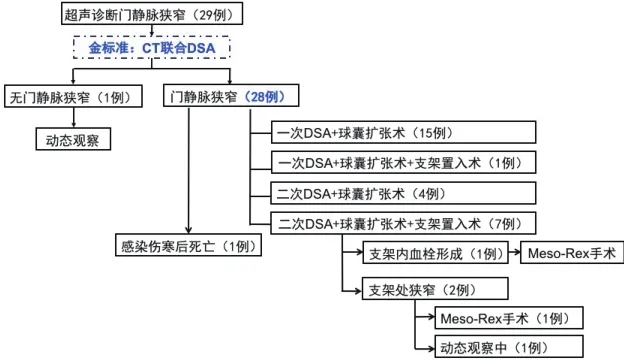
图1 PVS患儿干预措施及预后流程
15例患儿经一次门静脉造影+球囊扩张术后恢复良好;11例患儿经一次门静脉造影+球囊扩张术后门静脉再次狭窄,行二次门静脉造影+球囊扩张术,4例患儿二次球囊扩张术后恢复良好,7例患儿行二次门静脉造影+球囊扩张术无效,后行门静脉支架置入术,其中2例患儿支架胰头侧变细,1例患儿仍处于观察中,1例患儿行Meso-Rex手术(利用自体血管移植物连接肠系膜上静脉至门静脉左支,重建门静脉血流),1例患儿因支架内血栓形成后门静脉海绵样变而行Meso-Rex手术,术后均恢复良好;其中1例患儿超声和门静脉CT重建考虑PVS的原因为门静脉冗长,走形迂曲成角所致,经门静脉造影球囊扩张后无效,同期行门静脉支架置入术(图2).3例患儿球囊扩张术后超声随访示门静脉附壁血栓形成(图3),口服抗凝药物,血栓均于3月内消失.
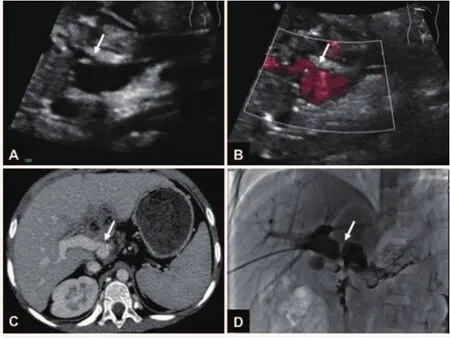
图2 患儿PVS超声及增强CT表现
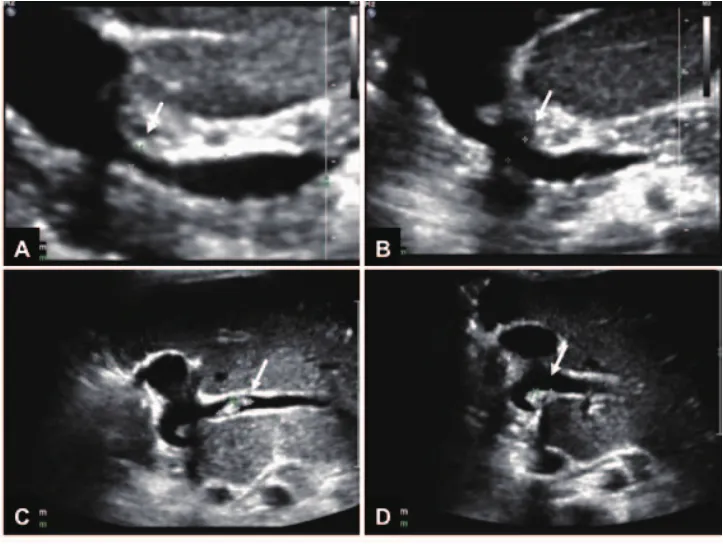
图3 患儿PVS及球囊扩张后超声表现
2.3 PVS患儿超声结果及诊断效能
超声诊断示28例PVS患儿狭窄处内径为0.2~0.4 cm,中位数为0.3 cm,内径为0.16~0.5 cm,狭窄处平均流速为(210.5±8.7)cm/s.超声诊断PVS的灵敏度为100%,特异度为99.8%,诊断指数为199.8%,诊断效能高.超声诊断PVS的Kappa值为0.981,与门静脉CT血管重建联合DSA的诊断结果具有极好的一致性(Kappa=0.981,P=0.000),见表1.
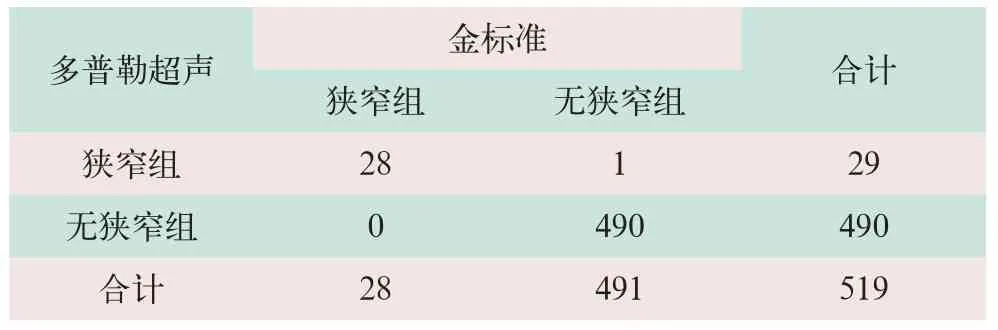
表1 多普勒超声与金标准诊断PVS比较(例)
3 讨论
肝移植术后PVS是儿童肝移植术后最常见的血管并发症,多发生于吻合口处.在儿童活体肝移植术中,门静脉管径不匹配很常见,因此轻微的门静脉吻合口处狭窄多见,但并不影响血流动力学和肝功能.本研究纳入的患儿均为门静脉显著狭窄需要介入治疗,而无轻微PVS的患儿.PVS早期常无明显临床症状,且超声诊断门静脉显著狭窄尚无统一标准.当PVS>50%时被认为会导致血流动力学的显著变化[8].
联合狭窄处血管内径和流速变化来诊断PVS:(狭窄前内径-狭窄处内径)÷狭窄前内径>50%,且狭窄处流速和(或)狭窄前流速>4,脾脏进行性增大或伴有其他门静脉高压症状[8-10].此外,常可看到PVS处血流呈花色,供体侧内径增宽(狭窄后扩张),血流呈湍流,食管胃底静脉曲张及腹水等表现.由于术前高动力循环状态常持续至术后早期,门静脉血流量较正常状态下增加,且术后早期门静脉吻合口水肿,因此术后早期门静脉吻合口流速多增高,术后早期的门静脉吻合口流速增高常需动态观察,而不应直接诊断PVS.PVS进行球囊扩张后超声随访期间应警惕PVS复发的可能,随访早期注意有无门静脉穿刺点的附壁血栓,支架置入者应观察支架内血流通畅与否、支架有无狭窄、支架内有无血栓等,以早诊断、早干预.
PVS应早期诊断,以早期干预避免门静脉完全闭塞甚至海绵样变性,以改善PVS患者的预后.超声检查应扫查门静脉全程,观察内径及流速变化情况,当出现狭窄辅助征象时更应警惕PVS的可能性,可以明显降低PVS的漏诊率.由于门静脉并发症的危险因素之一为移植术前的门静脉流速降低和门体分流的形成,术中需结扎可探查到的门体分流血管,直至术中多普勒超声示移植物门脉灌注量满意,术中使用间置血管亦会明显增加门静脉并发症发生的概率[5,11].
多普勒超声检查可便捷、无创评估肝移植术后的血管并发症[10,12-13].超声扫查和CT血管重建是肝移植后血管并发症的常用检查手段,CT检查由于其辐射性,不适于儿童肝移植术后常规动态观察,仅适用于定期复查或作为超声检查的辅助检查手段,磁共振成像(magnetic resonance imaging,MRI)检查由于需要呼吸配合,儿童MRI图像质量欠佳,且耗时长,不适用于儿童尤其是婴幼儿扫查.DSA作为PVS诊断的金标准,有创且具有辐射性,而且需于麻醉下进行,不能作为PVS诊断的首选检查手段.超声除可以评价PVS处内径外,还可评估狭窄前后的血流动力学变化,且可以多角度、多切面动态追踪门静脉管径的变化.儿童门静脉管径本身纤细,活体肝移植供受体门静脉管径本身即不对称,单纯根据门静脉内径来诊断PVS会导致PVS的发生率增高,联合狭窄处血管内径和流速变化可明显提高诊断的准确性.然而,超声检查亦有其局限性,包括受肠气干扰门静脉主干显示不清,患儿哭闹不配合,受操作者主观判断影响大,狭窄后湍流亦给测量带来困难,调整PRF有助于寻找流速最高处进行测量.
4 结语
多普勒超声多参数扫查可准确诊断儿童肝移植术后PVS,并用于狭窄治疗后的动态随访评估,诊断效能高,与金标准具有极好的一致性.但应由具有丰富移植超声扫查经验的医师进行操作,规范操作,建立干预的超声诊断标准,避免漏诊和过度治疗.
