两种不同定位方法下优亿可视硬性喉镜辅助气管插管比较
2019-09-23檀文好黎必万
陈 贤,檀文好,黎必万
(广西壮族自治区钦州市第二人民医院麻醉科 535000)
带电子显示屏幕的可视硬性喉镜使得气管插管变得简单、直观,其插管过程中对张口度及“三线合一”的低要求明显提高了肥胖、张口严重受限、颈椎疾病尤其是颈椎外伤等患者的困难气道管理水平,其不仅减轻了气管插管反应[1],明显提高了插管成功率,同时使得插管过程中对牙齿、口腔和咽喉周围组织黏膜的损伤明显减少[2-4]。纤维支气管镜在双腔气管插管中一直是定位的金标准,但作为“专家型工具”通常不能被低年资的医生所迅速掌握,而可视硬性喉镜对初学者的插管经验要求不高,并且同样能提供良好的声门下视野而顺利进行支气管定位[5-6]。有研究表明,部分需要清醒状态下纤维支气管镜插管的颈椎疾病手术患者改为麻醉状态下硬性可视喉镜辅助插管能明显改善患者舒适度和缩短插管时间[7]。本研究通过观察18位具有2年以上临床麻醉工作经验医师学习使用优亿可视硬性喉镜的过程,对比两种不同定位方法对可视硬性喉镜下气管插管的影响。
1 资料与方法
1.1一般资料 本研究获本院伦理委员会批准,所有患者及家属均签署知情同意书。选择2018年4-6月本院择期在全身麻醉下行气管插管术的患者108例,通过随机数字表法分配给18位麻醉医生,每位医生完成6例,再将108例患者及相对应的18位麻醉医生随机分为会厌定位组(E组)和梨状窝定位组(P组),每组54例患者及9位麻醉医生,E、P组患者分别以会厌定位和梨状窝定位下优亿可视硬性喉镜辅助完成气管插管。根据美国麻醉医师协会(ASA)患者身体状况分级为Ⅰ或Ⅱ级,患者年龄18~70岁,平均体质量指数(BMI)为(24.1±4.6)kg/m2。排除标准:伴有严重心肺功能障碍疾病、休克、上呼吸道有活动性出血。两组患者性别、年龄、BMI、张口度、甲颏间距(TMD)、Mallampati分级(MMT)比较,差异均无统计学意义(P>0.05),见表1。
1.2方法
1.2.1麻醉方法 患者入手术室前30 min均肌内注射阿托品0.5 mg(或东莨菪碱0.3 mg)和苯巴比妥0.1 g,入室后监测心电图、心率、血压、指脉氧饱和度和呼吸,面罩吸纯氧5 L/min充分去氮给氧,诱导前均静脉注射盐酸戊乙奎醚1.0 mg。麻醉诱导:咪达唑仑0.05 mg/kg,舒芬太尼0.4 μg/kg,依托咪酯0.4 mg/kg,罗库溴铵0.9 mg/kg,1.5 min后行气管插管。
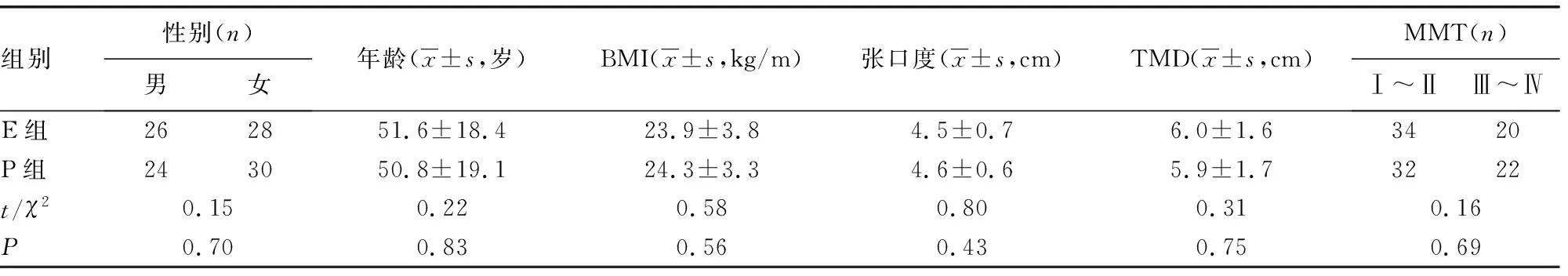
表1 两组患者一般资料比较(n=54)
1.2.2插管方法 可视硬性喉镜(TRS-不可折弯,浙江优亿器械有限公司)准备:打开可视喉镜电源检查显示屏是否清晰,液体石蜡润滑光杆部分。选择合适型号气管导管(ID 7.0或7.5 mm),检查导管套囊并抽尽套囊内气体;将导管套进可视喉镜光杆部分固定,以刚好在手柄显示屏上看不到气管导管前端为宜,准备一小块聚维酮碘方纱布用以清理镜头,负压吸引打开并连接好吸痰管。气管插管方法:操作者站患者头侧,左拇指上提患者下颌骨,E组右侧磨牙入路镜头稍偏向矢状面从打开的显示屏上边观察边进喉镜寻找会厌,然后绕过会厌继续推进寻找声门随后完成气管插管;P组右侧磨牙入路经腭舌弓、腭扁桃体进镜13~15 cm,进退镜头并观察屏幕直至屏幕显示清晰后定位右侧梨状窝,再将镜头稍偏向矢状面并上翘寻找声门然后完成气管插管。1次不成功后先充分给氧、吸痰、清理镜头和气管导管,再行第2次操作。气管插管3次未成功视为失败。3次均失败者改其他插管方式完成。气管插管时间计算从左拇指上提患者下颌骨开始,以完成气管导管置入为结束。
1.2.3监测指标 (1)记录两组患者性别、年龄、BMI、张口度、TMD、MMT。(2)分别记录每组麻醉医生每例患者气管插管的气管插管时间、所需插管次数、成功与否。
2 结 果
2.1两组患者气管插管完成情况比较 P组患者插管时间短于E组(P<0.05),一次成功率高于E组(77.8%vs.59.3%,P<0.05);两组患者气管插管总成功率比较差异无统计学意义(P>0.05),见表2。
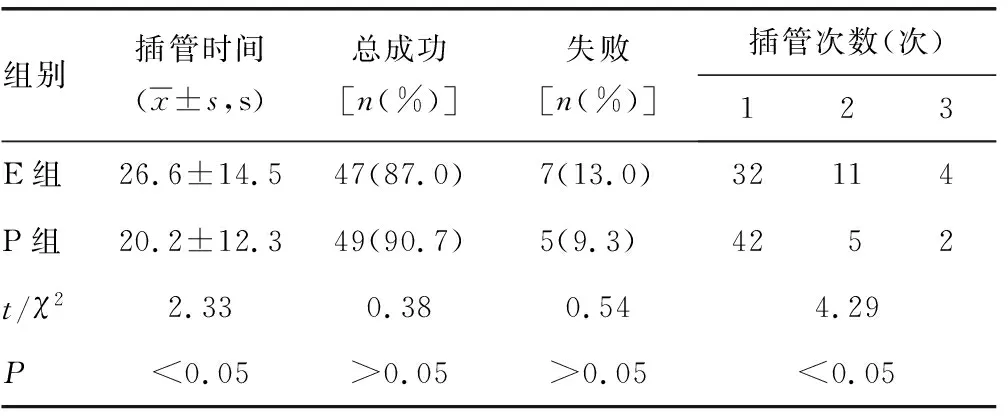
表2 两组成员气管插管完成情况比较(n=54)
2.2两组成员气管插管学习时间比较 P组成员气管插管学习时间从第3例患者起均明显短于E组(P<0.05),见表3。
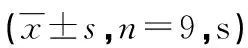
表3 两组成员气管插管学习时间比较
3 讨 论
普通直接喉镜明视下气管插管仍在大多数基层医院应用广泛。熟练的麻醉医生使用直接喉镜对MMTⅠ~Ⅱ级的气道能迅速完成插管,而对MMT Ⅲ~Ⅳ级的困难气道可能需要反复数次尝试才能成功。对困难气道进行反复操作,明显增加了咽喉部并发症的发生率,如牙齿脱落、口唇黏膜破损、喉痉挛、喉水肿甚至颈椎移位,严重影响了麻醉的质量与安全。可视硬性喉镜同时具备纤维支气管镜和光棒的优点,避免了直视插管过程中遇到的张口受限、肥胖颈短,颈椎固定等困难插管因素,并且显示屏可清晰显示气管插管操作的过程中逐步显露的重要解剖结构,提高了插管成功率并降低了咽喉部并发症的发生率[8-9]。梨状窝定位气管插管法鲜有报道,一直以来无论是直接喉镜还是可视喉镜或纤维支气管镜均以寻找会厌来最终确定声门,钟钦文等[10]的研究证实运用梨状窝定位经口盲探法处理困难气道优于视可尼可视喉镜气管插管,操作简单迅速且并发症少。本研究中通过对比会厌定位和梨状窝定位两种方法行可视硬性喉镜下气管插管,证实后者插管耗时少,一次成功率高,且更易于掌握。
直达喉镜及绝大部分可视喉镜进行气管插管均以会厌为定位进而寻找声门。解剖上声门在会厌下方1.0 cm左右,但在困难气道二者的解剖关系复杂多变,而麻醉后口底组织松弛舌根后坠使得会厌与咽后壁贴合更不利于可视硬性喉镜寻找定位会厌,视野显示模糊使得操作者尤其是初学者心浮气躁。会厌短小的情况对定位带来不确定性,对于声门较高的气道,镜头绕过会厌后继续向下推进时通常很难发现声门,这些因素无疑延长了寻找声门的时间,反复在咽喉部寻找、刺激声门使局部分泌物增多反过来增加寻找声门的难度,同时也增加了术后咽部疼痛的发生概率。喉咽腔位于喉口及喉的后方,喉向后膨出喉咽腔的中部,在喉口的两侧各有一梨状隐窝,使声门同梨状隐窝处于同一平面,喉咽腔腔隙较大且舌根部对其影响较小,这一解剖结构的特点使得硬性喉镜镜头在此腔视野开阔清晰,显示屏视野内组织结构一目了然[10]。梨状窝与喉口、声门裂的解剖关系固定,即使是困难插管的患者其解剖关系也很少变异,因此只要确定梨状窝的位置就很快能找到喉口和声门裂。
对咽喉部解剖结构的了解有利于可视硬性喉镜的熟练运用。本科室麻醉医生均需轮流在胃肠镜中心进行麻醉配合,观摩内镜医生的操作使得对内镜下的咽喉部解剖结构尤其是梨状窝与声门的解剖关系很熟悉。有研究表明,优亿可视硬性喉镜学习曲线较短,即使气管插管经验不多的初学者也能迅速学会插管工具的使用,而且比直接喉镜插管时间明显缩短[11-12]。由于可视硬性喉镜光杆部分的不可塑性及对显示屏的依赖性,对声门极高、气道严重扭曲畸形、口咽部大量出血、呕吐物及分泌物的急诊气道和需经鼻气管插管等情形难以胜任[13],本研究中气管插管失败的病例经直达喉镜下证实MMT均为Ⅲ~Ⅳ级,最终选择了纤维支气管镜辅助或直接喉镜加优亿可视硬性喉镜下完成。
本研究的不足在于不同于大型医疗中心或教学医院,本科室麻醉医生、进修医生和规培医生数量有限导致参与人员偏少,因此对气管插管学习时间的研究存在一定的局限性。
