自然干燥法与乙醇消毒法对新生儿脐部护理效果比较的Meta分析
2019-09-05丁小容李美佳
周 丹,丁小容,李美佳
脐带是连接胎儿与胎盘之间的条索状组织,是母体与胎儿气体交换以及胎儿营养物质供应和代谢产物排出的重要通道[1]。新生儿出生后脐带结扎,脐带残端作为开放性伤口,易受病原微生物入侵,引起感染[2-3]。研究显示:每年约70万例新生儿因细菌感染死亡,几乎为全球新生儿(300万人)死亡人数的四分之一[2,4]。科学的脐部护理是保持新生儿脐部健康的重要途径[5-7],也是新生儿护理体系的一项重要内容[8-10]。目前,我国新生儿脐部护理主要采取每日沐浴后用75%乙醇消毒脐带残端及脐周皮肤,然后用无菌纱布覆盖包扎[11]或用愈脐胎毒清代替无菌纱布包扎[12-13]的方法;而国外发达国家则普遍采用1998年由世界卫生组织(WHO)提出的“自然干燥法”[2],即在新生儿中采用严格的无菌断脐,日常护理中以保持脐带清洁干燥为主,使其暴露脐部残端,待自然干燥脱落即可。为了了解自然干燥法与乙醇消毒法在新生儿脐部护理中的应用效果,本研究将两种护理方法相关研究进行系统评价,现将结果报道如下。
1 资料与方法
1.1 纳入及排除标准
1.1.1 研究类型
随机对照试验(RCT)。
1.1.2 研究对象
经阴道分娩或剖宫产术分娩的足月正常新生儿,出生体重>2 500 g,Apgar评分>8分,宫内感染、早产儿除外。
1.1.3 干预措施
试验组采用自然干燥法,新生儿每日沐浴后用清洁毛巾擦干,不用乙醇消毒,不包裹脐带残端,使其暴露在清洁、宽大、透气的衣服或包被中,待自然脱落。对照组采用乙醇消毒法,新生儿每日沐浴后用乙醇常规消毒脐周及周围皮肤。
1.1.4 结局指标
脐带脱落时间(脐带脱落:干枯的脐带残端完全脱离婴体,脐窝干净,有新鲜的上皮覆盖整个脐窝;脐部愈合:局部干燥、无渗液、无异味、脐已收缩至脐轮以内[14])、脐炎发生率(轻度脐炎:脐轮与脐周围皮肤有轻度红肿,可伴有少量浆液脓性分泌物;重度脐炎:脐部与脐周围皮肤有明显红肿发硬,脓性分泌物较多,常有臭味或伴有全身症状,如败血症等[14])、脐周菌群定植率。
1.1.5 排除标准
①对多种消毒剂效果进行比较,混合二次断脐进行干预的文献;②未提供明确的干预方法,或者干预方法不完善,可能有干扰因素对结局指标产生偏倚的文献;③研究结局指标表述不清,定义不明确文献;④质量评价等级差的文献;⑤数据重复发表,信息不完整的文献。
1.2 检索策略
计算机检索Cochrane Library、PubMed、Springer Link、Science Direct、Web of Science、中国知网、万方数据库、维普数据库中公开发表的随机对照试验。英文检索词为“umbilical cord/umbilicus”“newborn/neonate/newborn infants”“natural drying/dry cord care/dry and clean”,中文检索词为“脐带/脐部”“新生儿”“护理”“自然干燥法/清洁干燥法/暴露法”。采用主题词与自由词相结合的方法,根据不同数据库进行调整,在保证查全率的基础上通过多次预检索后确定相应检索策略。浏览已获得文献后附参考文献,进一步获取文献。检索时间均从建库至2018年4月。
1.3 文献筛选和资料提取
根据纳入及排除标准筛选文献。将各数据库检索到的文献题录导入NoteExpress文献管理软件中进行分类、整理,剔除重复文献。根据文献内容制定资料提取表格,阅读全文后进行资料提取,内容包括:纳入文献作者、发表年份、国家、样本量(试验组/对照组)、结局指标等。文献筛选和资料提取均由2名研究者共同完成,如有异议,咨询第三名研究者。
1.4 质量评价
所有研究质量评价均由2名经过循证护理课程培训的研究人员完成。首先每人按照2011年更新的Cochrane干预系统评价手册5.1.0版中的随机对照试验评价标准对每项研究的质量进行独立评价,评价包括7个方面:①随机序列的产生;②对随机方案的分配隐藏;③对研究对象及干预实施者采取盲法;④对结果测评者采取盲法;⑤结局指标数据的完整性;⑥选择性报告结果的可能性;⑦其他方面的偏倚来源。评价者需对每个项目做出偏倚风险低、偏倚风险高、不清楚的判断。如果研究完全满足以上标准,发生各种偏倚的可能性小,质量等级为A;部分满足以上标准,发生偏倚的可能性为中度,质量等级为B;完全不满足以上标准,发生偏倚的可能性高,质量等级为C。独立评价后2人共同讨论、达成共识。
1.5 统计学方法
采用 RevMan 5.3软件对资料进行Meta分析。首先判断研究间是否存在异质性及异质性来源。在临床和方法学同质性基础上,进行统计学异质性检验。若P>0.1,I2<50%可认为同类型研究异质性可以接受,选用固定效应模型进行Meta分析;若P≤0.1,I2≥50%,分析其异质性来源,对可能导致异质性的因素进行亚组分析,若2项研究组间有统计学异质性而无临床异质性,则选择随机效应模型进行分析;若无法明确判定异质性来源,则采用描述性分析。最后采用敏感性分析判断Meta分析结果的稳定性。计量资料采用均方差(MD)进行分析,计数资料采用相对危险度(RR)进行分析,并计算所有分析的95%置信区间(CI)[15]。
2 结果
2.1 纳入研究的一般情况
初检出文献872篇,剔除不同数据库中重复和明显不符合纳入标准的文献,经阅读文题和摘要,排除与研究主题、研究设计、结局指标不符合的文献106篇,进一步阅读全文排除文献,经过质量评价排除质量较差的文献,最终纳入7篇文献[16-22],其中中文文献3篇[16-18],英文文献4篇[19-22]。文献筛选流程及结果见图1。纳入研究基本特征见表1。
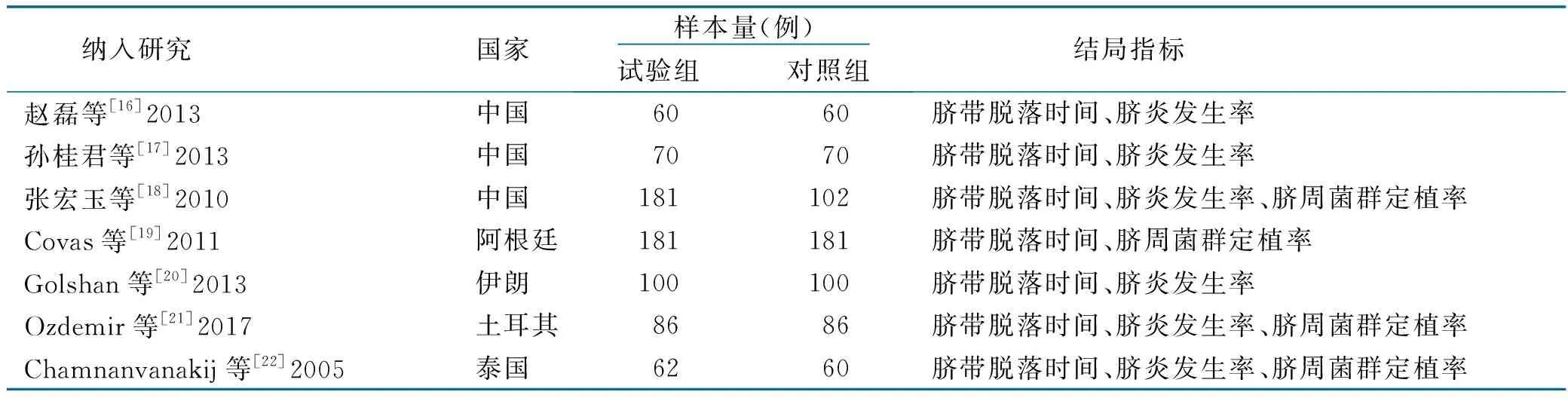
纳入研究国家 样本量(例) 试验组对照组 结局指标赵磊等[16]2013中国6060脐带脱落时间、脐炎发生率孙桂君等[17]2013中国7070脐带脱落时间、脐炎发生率张宏玉等[18]2010中国181102脐带脱落时间、脐炎发生率、脐周菌群定植率Covas等[19]2011 阿根廷181181脐带脱落时间、脐周菌群定植率 Golshan等[20]2013伊朗100100脐带脱落时间、脐炎发生率Ozdemir等[21]2017 土耳其8686脐带脱落时间、脐炎发生率、脐周菌群定植率Chamnanvanakij等[22]2005泰国6260脐带脱落时间、脐炎发生率、脐周菌群定植率
2.2 纳入研究的质量评价
根据Cochrane手册质量评价标准对RCT进行质量评价并分级。本研究纳入的7项RCT中,有5项研究[18-22]描述了随机序列产生的方法及过程,其余2项研究[16-17]未明确说明随机序列产生过程,只是简单提到随机。有3项研究[19,21-22]报告了对随机方案的分配隐藏。因本研究需要产妇及家属知情同意,且需出院指导其护理方法,干预措施难以做到研究对象及干预实施者盲法,故仅评价结果测评者,有3项研究[18,20-21]报告了结果测评者盲法。7项研究[16-22]结局指标数据的完整性均低,其中4项研究[16-18,20]中无失访,3项研究[19,21-22]有失访,但均报告了失访情况,失访率均小于20%且做了相应解释与意向性分析。7项研究[16-22]选择性报告结果的可能性偏倚风险均低,均无其他方面偏倚来源。纳入研究的质量评价见表2。

表2 纳入研究的质量评价
2.3 Meta分析结果
2.3.1 新生儿脐带脱落时间
7项研究[16-22]报道了新生儿脐带脱落时间(P<0.05)。其中有2项研究[19,21]新生儿脐带脱落时间采用中位数与四分位数间距进行描述,无法纳入Meta分析,故对这2项研究[19,21]只作定性描述,结果均显示:自然干燥法可以减少新生儿脐带脱落时间(P<0.05)。对其余5项研究[16-18,20,22]效应量进行合并,各研究间异质性可以接受(I2=13%,P=0.33)。采用固定效应模型估计合并效应量,Meta分析结果显示:试验组新生儿脐带脱落时间短于对照组,差异有统计学意义[MD=-0.80,95%CI(-1.11,-0.49),P<0.000 01]。见图2。
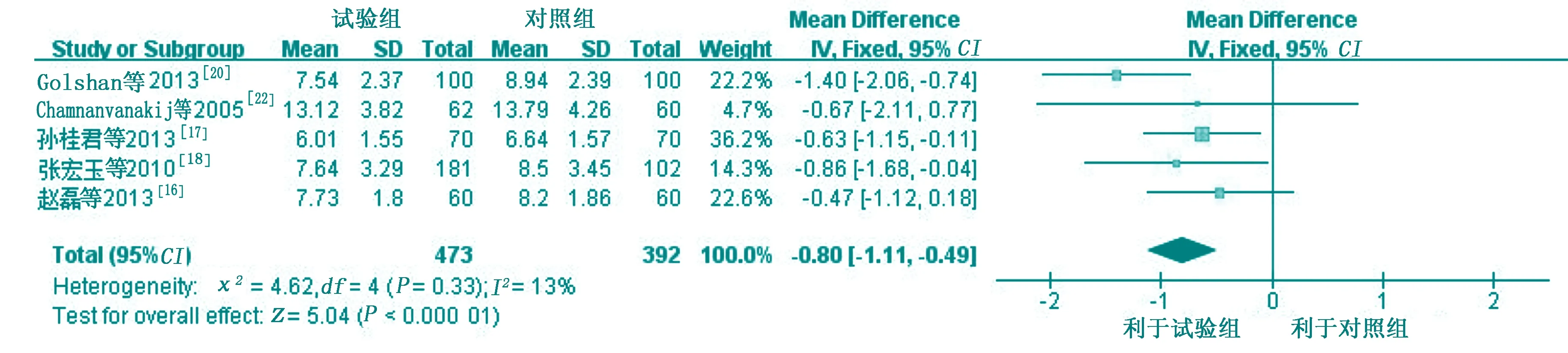
图2 两组新生儿脐带脱落时间比较的Meta分析
2.3.2 新生儿脐炎发生率
6项研究[16-18, 20-22]报道了新生儿脐炎发生率。6项研究[16-18, 20-22]中发生脐炎的新生儿均为轻度。对6项研究[16-18, 20-22]效应量进行合并,各研究间异质性可以接受(I2=0%,P=0.81),采用固定效应模型估计合并效应量,Meta分析结果显示:试验组新生儿脐炎发生率与对照组比较,差异无统计学意义[RR=0.98,95%CI(0.41,2.31),P=0.96]。见图3。
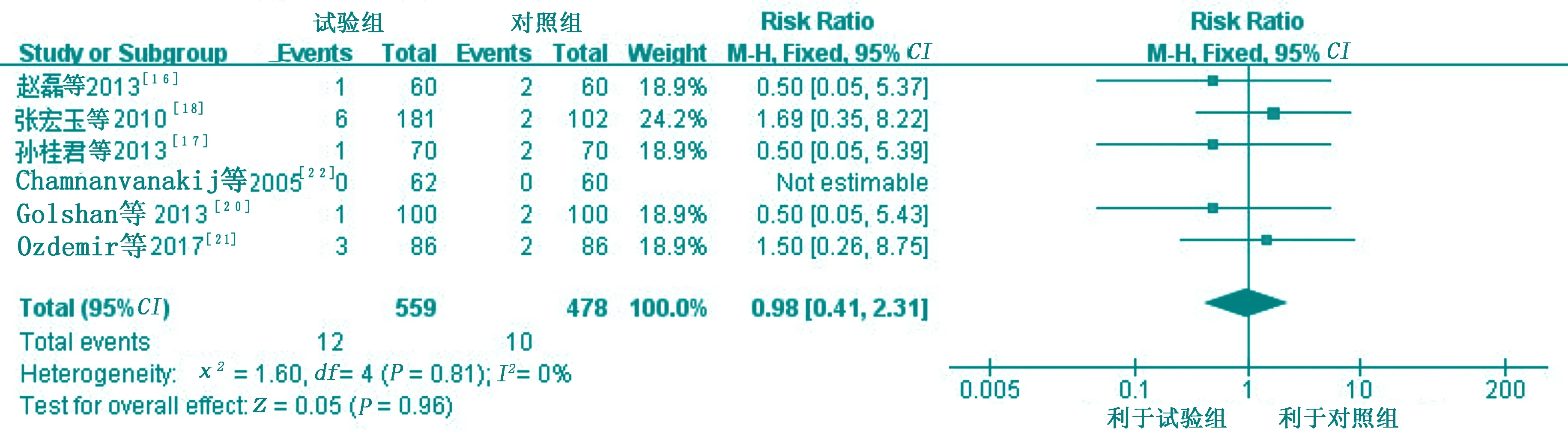
图3 两组新生儿脐炎发生率比较的Meta分析
2.3.3 新生儿脐周菌群定植率
4项研究[18-19, 21-22]报道了新生儿脐周菌群定植率。其中,张宏玉等[18]采集新生儿出生后第3天的样本进行菌群培养,结果显示:两组间脐周菌群分布总体差异无统计学意义(P>0.05)。Covas等[19]采集新生儿出生36~60 h的脐周菌群标本进行菌群培养,结果显示:试验组菌群定植率高(P<0.05)。Ozdemir等[21]在新生儿出生后第2天或3天用无菌棉签采集标本并进行拭子培养,在新生儿出生后第5天或第7天重新检测是否发生脐炎,若检测有脐炎发生迹象则进行第2次拭子培养,结果显示:对照组脐周菌落数与试验组比较,差异无统计学意义(P>0.05)。Chamnanvanakij等[22]在两组新生儿出生后(6.51±1.37)d和出院后(4.11±1.32)d分别进行脐带菌群培养,结果显示:两组金黄色葡萄球菌及革兰阴性菌定植率差异无统计学意义(P>0.05)。由于Chamnanvanakij等[22]的研究标本采集时间与其他3项研究[18-19, 21]不一致,故将其剔除后对其他3项研究效应量进行合并(张宏玉等[18]研究中,试验组接受脐周菌群培养的例数为16例,对照组接受脐周菌群培养的例数为31例),各研究间异质性较大(I2=67%,P=0.05)。采用随机效应模型估计合并效应量,Meta分析结果显示:试验组新生儿脐周菌群定植率与对照组比较,差异无统计学意义[RR=1.16,95%CI(0.90,1.49),P=0.26]。见图4。
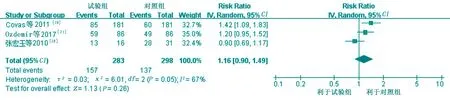
图4 两组新生儿脐周菌群定植率比较的Meta分析
2.4 敏感性分析
①在两组新生儿脐带脱落时间比较的Meta分析中,剔除张宏玉等[18](大样本)研究后,异质性变化不大(I2=35%,P=0.20),Meta分析结果显示[MD=-0.79,95%CI(-1.13,-0.45),P<0.000 01],与张宏玉等[18]研究剔除前Meta分析结果一致,认为该项结果稳定可靠。②在两组新生儿脐炎发生率比较的Meta分析中,剔除张宏玉等[18](大样本)研究后,异质性变化较小(I2=0%,P=0.82),Meta分析结果显示[RR=0.75,95%CI(0.26,2.14),P=0.59],与张宏玉等[18]研究剔除前Meta分析结果一致,认为该项结果稳定可靠。③在两组新生儿脐周菌群定植率比较的Meta分析中,剔除Covas等[19](大样本)研究后,异质性变化较小(I2=62%,P=0.10),Meta分析结果显示[RR=1.05,95%CI(0.79,1.39),P=0.75],与剔除Covas等[19]研究前Meta分析结果一致,认为该项结果稳定可靠。
3 讨论
3.1 自然干燥法对新生儿脐部护理效果的分析
3.1.1 自然干燥法缩短脐带脱落时间的原因分析
脐带脱落时间一般为新生儿出生后5~15 d[23],在此之前,脐带在经历干燥、变黑并出现白细胞浸润的过程后,其残端会变硬,而变硬的脐带容易摩擦新生儿皮肤造成新生儿损伤[24]。Trotter[25]研究发现:应用消毒剂及其他表面抗生素会干扰华通氏胶的正常分解过程,从而导致脐带脱落延长,且随着菌群减少,脐带脱落时间也有延长趋势。用乙醇等消毒剂消毒脐部可以减少脐周正常菌群形成及白细胞浸润,导致脱落时间延长[26]。而WHO推荐的自然干燥法提倡在胎儿娩出后严格无菌断脐,不需包扎或覆盖,不使用消毒剂,等待脐带自然干燥脱落。因而与乙醇消毒法相比,自然干燥法能够缩短新生儿脐带脱落时间。
3.1.2 自然干燥法不会增加脐炎发生率的原因分析
菌群定植被认为是脐炎发生的危险因素,脐带是新生儿出生后细菌定植的第一个部位,一般发生在出生后48~72 h[27]。临床医护人员通常会注重新生儿脐带护理、预防感染,但其对脐周及脐带本身菌群与感染的关系并不明确[28]。新生儿出生后从宫内的无菌环境来到自然界,皮肤正常菌群在出生后数小时开始形成,研究表明:17.8%的新生儿出生后12 h脐部可出现金黄色葡萄球菌,第4天金黄色葡萄球菌出现概率为100%,此外,正常新生儿脐部除金黄色葡萄球菌外,还可培养出大肠埃希菌、表皮葡萄球菌[29],说明部分菌落的出现应是一个正常的生理现象,而不是感染征象[23]。乙醇是一种被广泛使用的抗菌剂替代品,但它对葡萄球菌的效果较差[30],随时间延长,新生儿脐周菌群再次建立,因此,乙醇消毒预防感染并不具有可靠的科学依据,应用清水清洁脐周也可达到同样效果[18]。 WHO提倡的“自然干燥法”的护理原则是保持新生儿脐带及其周围清洁、干燥直到脐带脱落,日常护理用清水清洁擦干,不涂消毒剂。与乙醇消毒法相比,自然干燥法不会增加新生儿脐炎发生率。
3.2 局限性
①纳入研究较少,缺乏大样本数据支持。②纳入文献质量一般,各指标文献数量较少,无法绘制漏斗图,可能存在发表偏倚的风险。③本研究仅对自然干燥法与乙醇消毒法两种脐部护理方法进行比较,未将其与其他消毒剂的应用效果进行对比分析,可能存在片面性。故仍需更多高质量、大样本随机对照试验进一步验证。
4 小结
试验组新生儿脐带脱落时间短于对照组,但其新生儿脐炎感染率及脐周菌群定植率与对照组比较,差异无统计学意义,即采用自然干燥法进行护理,新生儿脐带可自然脱落而不会增加脐炎发生率,与Dore等[31]研究结果一致。
