肌松程度对机器人辅助腹腔镜下前列腺癌根治术病人早期术后恢复的影响
2019-09-02陈珂王青李元海
陈珂,王青,李元海
作者单位:安徽医科大学第一附属医院麻醉科,安徽 合肥 230022
机器人辅助腹腔镜下前列腺癌根治术(RALRP)是目前正在被广泛采用,并且成为前列腺根治术的金标准,其主要优势在于损伤小、出血少,病人术后恢复快以及能够缩短住院天数,并且在各种手术中广泛应用[1-2]。由于其机械臂较多,为了保证清晰的手术视野,RALRP需要在二氧化碳气腹和Trendelenburg体位下进行。长时间的腹腔镜手术尤其是否采用深度肌松尚无定论[3]。本研究探讨深度肌松和中度肌松对RALRP病人早期术后恢复的影响,为该类病人肌松药合理使用提供参考。
1 资料和方法
1.1一般资料选取2017年3月至2018年3月安徽医科大学第一附属医院择期性行RALRP病人40例,年龄范围为54~85岁,体质量指数(BMI)18~27 kg/m2,美国麻醉医师协会(ASA)分级Ⅰ~Ⅲ级,采用随机数字表法分为两组:中度肌松组(M组)20例和深度肌松组(D组)20例。排除标准:合并严重的心血管疾病、慢性阻塞性肺疾病、严重肝肾功能障碍;有中枢神经系统疾病、心理疾病及脑血管疾病、不能进行语言交流及术中出血量大于800 mL的病人及使用阿托品或新斯的明禁忌者。病人及其近亲属签署知情同意书。本研究符合《世界医学协会赫尔辛基宣言》相关要求。
1.2方法所有病人均未术前用药。入室后,常规进行有创血压,心电图、血氧饱和度(SpO2)监测。同时行脑电双频指数(BIS)及肌松(TOF)监测。麻醉诱导依次静脉给予咪达唑仑0.05 mg/kg,丙泊酚血浆靶控浓度 1.5 μg/mL,调节幅度 0.3 μg/mL,舒芬太尼0.5 μg/kg,待病人BIS<60,给予静脉注射顺阿曲库铵0.2~0.3 mg/kg,T1达到最大抑制程度时行气管插管,连接麻醉机行机械通气,潮气量8~10mL/kg,维持呼气末二氧化碳分压(PetCO2)35~45 mmHg。麻醉维持采用血浆靶控丙泊酚持续输注,维持BIS在45~55之间。静脉泵入瑞芬太尼0.1~0.2 μg·kg-1·min-1,根据血压、心率和BIS调整麻醉深度。当病人心率(HR)<50次/分,持续1 min,给予阿托品0.25 mg;收缩压(SBP)<80 mm Hg或舒张压(DBP)<50 mmHg,给予麻黄碱6 mg。平均动脉压(MAP)>基础值130%或血压(BP)>180/95mmHg时静注尼卡地平0.2 mg;HR>120次/分时静注艾司洛尔10 mg;必要时重复以上操作。术毕所有病人采用多模式镇痛,手术切口采用罗哌卡因浸润麻醉,手术结束前20 min两组病人静脉注射非甾体类药物后完善术后镇痛,给予阿扎司琼20 mg预防术后呕吐。所有病人送入麻醉后恢复室(PACU),达到拔管指征即拔除气管导管后将病人送回病房。
1.3肌松监测及调控采用TOF-Watch SX加速度仪(Organon公司,荷兰)监测肌松,加速传感器固定于非输液侧手拇指掌侧,皮肤表面电极置于前臂尺侧近腕部,采取保温措施,维持大鱼际皮肤温度32~34 ℃[4]。M组采用肌松(TOF)模式监测肌松,电流50 mA,持续0.2 ms,频率2 Hz,串间隔15 s。待TOF从0到1出现后开启微泵,持续输注顺式阿曲库铵1 μg·kg-1·min-1,使TOF维持1~2,若TOF<1则暂停泵注,直到TOF≥1后继续泵注,若TOF>2,则以5 μg·kg-1·min-1的速率增药,直到TOF≤2后继续以1 μg·kg-1·min-1速率泵注。D组首先采用TOF模式,在T1消失后采用PTC模式继续监测肌松,PTC采用1个持续5 s、频率为50 Hz的强刺激,间隔3 s后有15个频率为1 Hz的单刺激,记录单刺激能够引出的肌颤搐个数即为PTC计数。插管后为迅速达到深度肌松,先持续输注顺式阿曲库铵5 μg·kg-1·min-1,待PTC≤2后改以2 μg·kg-1·min-1速度维持,若PTC<1则暂停泵注,直到PTC≥1后继续泵注,维持速度照旧,若再次出现PTC>2,以5 μg·kg-1·min-1速率增量,直到再次达到目标值。记录及调控时间间隔均为6 min。
1.4观察指标由同一位有腹腔镜手术经验泌尿外科医生完成手术,充分满足手术视野和操作(优:手术视野清晰,出色的手术操作空间;良:手术视野及操作空间较好,但不是最佳),并给予评价[5],记录平均气腹压(气腹压得初始设置为10 mmHg,最高为15 mmHg,每隔30 min记录1次,手术结束计算其平均值为平均气腹压力)、记录气道压(Trendelenburg体位和气腹时气道峰压和气道平台压,15 min记录一次)、TOF比值(T4/T1比值)恢复至0.7的时间、拔除气管导管时间,出PACU的评分和时间,术后第1天肩部疼痛评分(VAS评分)。
1.5统计学方法采用SPSS 19.0软件处理数据,计量资料采用±s表示,使用独立样本t检验进行比较,计数资料的构成比用例数(%)表示,组间构成比用连续性校正χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1两组一般情况和术中情况的比较所有病人均在机器人辅助腹腔镜下完成手术,两组一般情况、手术时间、麻醉时间比较,差异无统计学意义(P>0.05)。除了顺阿曲库铵使用量D组明显多于M组(P<0.05)外,两组术中镇痛药和静脉麻醉药物使用量比较,差异无统计学意义(P>0.05)。见表1。

表1 机器人辅助腹腔镜下前列腺根治术40例深度肌松组(D组)和中度肌松组(M组)一般情况和术中情况比较/xˉ±s
2.2两组平均气腹压力、气道峰压和气道平台压比较术中D组平均气腹压力、气道峰压和气道平台压均低于M组(P<0.05)。见表2。

表2 机器人辅助腹腔镜下前列腺根治术40例深度肌松组(D组)和中度肌松组(M组)平均气腹压,气道峰压和气道平台压比较/(mmHg,xˉ±s)
2.3两组手术条件比较在手术医生术后对两组病人手术条件的评价中,手术条件为“及格”的仅在M组且只有1人,其余均为优、良,故将此人合并到“良”,经连续性校正χ2检验,两组手术条件比较差异无统计学意义(χ2=0.625,P=0.429),见表3。

表3 机器人辅助腹腔镜下前列腺根治术40例深度肌松组(D组)和中度肌松组(M)组手术条件比较/例(%)
2.4两组肌松指标、拔管时间、PACU停留时间及肩部疼痛评分比较两组气管导管拔除时间和PACU驻留时间差异无统计学意义(P>0.05);TOF恢复至0.7的时间D组明显延长于M组(P<0.05),术后第1天,术后肩部疼痛VAS评分D组明显低于M组(P<0.05)。见表4。
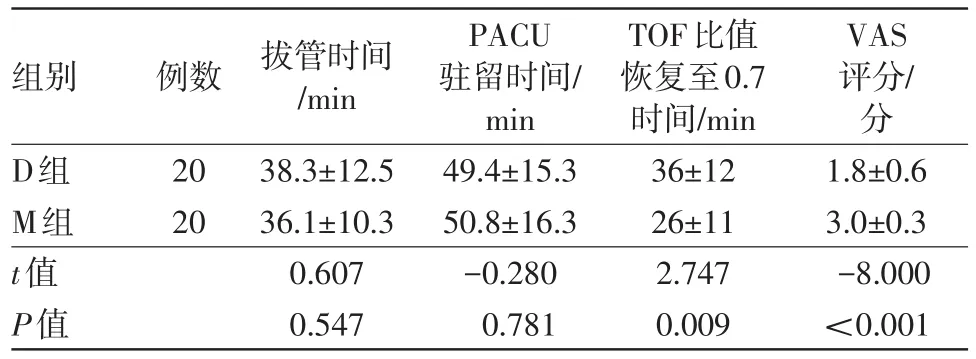
表4 机器人辅助腹腔镜下前列腺根治术40例深度肌松组(D组)和中度肌松组(M组)肌松指标、拔管时间、PACU停留时间及肩部疼痛的评分比较/xˉ±s
3 讨论
本研究发现中度深度肌松能对机器人辅助下腹腔镜前列腺癌根治术提供较好的手术条件,但深度肌松能够明显降低术中胸内压力和平均腹内压,降低术后肩部疼痛的发生,同时病人术后拔管时间及PACU驻留时间无明显变化。
神经肌肉阻滞阻滞后RALP能够通过松弛腹壁肌肉,防止突发性肌肉收缩,改善手术条件,但深度肌松可能导致术后残余肌松,延迟呼吸功能恢复,从而增加反流误吸的风险。高气腹压容易导致血流动力学和呼吸的剧烈波动,导致术后心肺并发症。腹腔镜手术常规实施深度肌松,目前任存在争议,Madsen等[6]的综述表明,几项临床研究证实深度肌松可改善术野显露程度及病人预后,同时Kopman和Naguib[7]则认为目前无强有力的证据支持深度麻醉优于中度肌松。本研究发现,深度肌松与中度肌松在病人拔除气管导管及出PACU的时间,两组间差异无统计学意义。Bruintjes等[3]研究发现于中度肌松相比较,深度肌松不仅可优化腹腔镜手术中视野的暴露,又利于低腹压实施,还可降低麻醉恢复后疼痛程度,而可否降低术中并发症的发生,改善术后转归,有待进一步研究。该研究和本实验研究的部分结果相似,同时本也研究发现,深度肌松组术后肩部疼痛的评分明显降低,其可能原因降低腹壁压力使腹壁松弛,从而减轻因气腹压力升高导致的腹部牵拉引起的疼痛。
本研究采用肌松监测下指导肌松药的使用,能够根据手术的进程维持不同肌松程度,从而为病人早期拔管及缩短PACU驻留时间提供实时的数据。同时我们也发现病人气道压力同时能明显降低,从而改善病人围手术期肺部并发症的发生。由于RALP手术中需要长时间Trendelenburg体位和CO2气腹从而导致病人呼吸道阻力增加,胸内压力增加,同时导致气道峰压和平台压增高[8]。本研究发现,深度肌松能够降低呼吸道阻力,从而术中呼吸状况,其可能的原因是胸廓内肌肉深度肌松后改善呼吸做功。
本研究发现TOF比值恢复至0.7时间有差异,但拔管时间和出PACU时间两组差异无统计学意义。其可能原因是深度肌松后,需要的麻醉镇静药物和镇痛药物可能会减少使用,减少病人围手术期镇静药物的使用。这些研究在本文中未进行,需要进一步研究。我们前期研究也发现BIS联合肌松监测用于老年病人的麻醉管理,能为手术提供合适的麻醉深度并将病人的学流动学和气道压波动维持在稳定范围,同时也能合理术中全麻药物的使用,减少不必要麻醉药的使用,改善病人的预后[9]。
综上所述,深度肌松对机器人辅助下腹腔镜前列腺癌根治术能够降低术中和术后的风险,促进病人早期康复。
