复通术后输精管复通率的影响因素及对患者精子质量的影响
2019-09-02佟凯军
佟凯军
随着科学技术的进步与发展,节育和避孕的方法越来越多,例如结扎术就有多种,其中广泛应用于男性避孕的结扎术为输精管结扎术,因为该方法安全可靠,操作较为简便,被广大群众所青睐。而且随着医疗技术的进步,输精管吻合术的成功率也已经显著提高,复通率最高可达96%,但复孕率却只有57%左右[1]。深入研究发现造成输精管吻合术后未育的因素有多种,主要因素是抗精子抗体的作用[2]。此外,各项研究显示,接受输精管吻合术后的男子的精子密度、活动率以及形态等方面均显著低于未接受过输精管结扎术的育龄男性[3]。针对此现象,本研究对本院输精管吻合术后患者开展生育力恢复的影响因素调查,并进行总结和归纳分析如下。
资料与方法
1.一般资料
选取2015年2月—2016年2月本院收治的输精管吻合术患者62例,其中采用传统输精管吻合术的患者26例,年龄28~55岁,平均年龄(34.5±2.6)岁,体重54~80 kg,平均体重(59.3±12.6)kg,输精管结扎术后2~18年,平均(7.2±1.3)年。接受显微外科输精管吻合术的患者36例,年龄30~53岁,平均年龄(32.6±2.4)岁,体重56~83 kg,平均体重(60.5±16.2)kg,输精管结扎术后1~19年,平均(6.5±1.8)年。两组患者上述指标比较均无显著性差异(P>0.05),两组患者术前检查均未见精子,性功能正常并且接受结扎术前有正常生育史,全部患者的生殖器官发育均正常,没有附睾合并硬结或合并输精管粘连等异常症状。全部对象自愿接受此项研究。
2.方法
(1)传统输精管吻合术:首先采用三指法定位输精管结扎结节,然后进行固定,再使用稀释后的2%利多卡因注射液进行局部麻醉,并在阴囊皮肤处切0.5 cm左右的小口,然后在游离结节上下两端各0.5 cm处小心将其切断,切断阴囊之后旷置出输精管的瘢痕结节,使得正常的输精管的断端得以暴露,在生理作用下精液会从近睾丸端溢出,对溢出的精液用涂片法进行检查,可以观察到活动的精子。同时用生理盐水对远睾丸端进行冲灌,未发现有明显的阻力[4]。将阴囊的断端剪整齐,再用7号硬膜外穿刺导管引入两端输精管内充当支架,然后经阴囊皮肤穿出,使用6-0无创伤缝合线吻合输精管断端,且在术后10~12 d 拔除输精管支架管[5]。
(2)显微镜下输精管吻合术:首先在阴囊上选择好大概的部位,之后找准位置纵向切开一个口,从这个纵切口挤出睾丸,在靠近睾丸端的游离输精管3 cm的地方采用24 G的穿刺针对输精管的管腔进行穿刺并推注生理盐水大约20 ml,若存在较大阻力致使生理盐水不能注入,应该考虑输精管远端梗阻,此时应该终止探查,若能够顺利注入,就继续探查附睾[6]。然后切开睾丸鞘膜,把睾丸挤出,检查附睾发育情况,在附睾体部切开约附睾包膜0.2 cm,分离出附睾之后随即找出尺寸较大的附睾管,利用两根10-0双头尼龙针将其缝合并贯穿,随后将针头贴在附睾管的管壁,从两根针的缝隙之间把管壁切开,取适量的附睾液进行镜检,观察精子的存在数量以及存活状态[7]。当镜检结果未发现精子,把显微镜的方向转向附睾头部,再未出现精子即可停止检查。若初步的检查结果显示患者远端的输精管较为通畅,并且有精子在附睾内部存活,即符合输精管吻合术成功的前提条件,可进行手术,手术过程在显微镜下进行,在穿刺点的远端将输精管切断,找到鞘膜下方的一条通道并将其分离出来,于通道内部取出输精管,将其包膜以及附睾切口的边缘包膜通过8-0尼龙线固定,取出贴附于附睾壁的两针,将两针纵向套叠使附睾管和输精管端纵向吻合,最后在输精管腔内置入附睾管的切口,处理吻合的部位,把睾丸移动至原来位置,缝合切口[8]。
3.静脉血及精液采集:常规的操作过程需要患者在术前空腹抽取2 ml静脉血,先离心再分离血清,置于-70 ℃的环境中储存,测定精子抗体。参与检查的患者均需在手术后禁欲3~5 d,然后利用手淫法获得精液,放在清洁的容器中,液化后对精液进行相关的分析研究。
4.精液指标测定及相关定义:37 ℃水浴液化后采用Maker计数池滴片,按照WHO标准进行常规镜检,观察记录精子数量,精子的密度以及正常形态等,同时应用酶联免疫吸附法检测精子抗体。当有精子被检测到,即可认定为手术成功,若精子检测结果与术前并无差别,则定义为手术失败。如果满足生育力指数>40,即为功能成功[生育力指数=总精子数×精子的存活率×正常形态的精子率/106][9]。

结果
输精管吻合术患者62例,手术成功54例,失败8例,成功率为87.1%。患者资料分析提示手术是否成功同患者的年龄、病程以及抗精子抗体(antisperm antibody,AsAb)无显著关联(P>0.05),同患者手术方式有显著关联(P<0.05),显微镜下输精管吻合术较传统吻合术成功率高。具体见表1。

表1 手术成功与患者治疗方法、病程、年龄、AsAb的关系(例)
注:两种手术方法比较,*P<0.05
手术成功患者当中,功能成功34例,失败20例,成功率为63.0%。患者资料分析提示功能成功同手术方式以及AsAb无显著关联(P>0.05),同患者年龄以及病程有显著关联(P<0.05),病程短,年龄<40岁的患者更容易成功。具体见表2。

表2 功能成功与患者治疗方法、病程、年龄、AsAb的关系(例)
注:两组成功率比较,*P<0.05
治疗前患者精子密度、存活率以及正常形态精子等指标均无明显区别(P>0.05),治疗后显微镜手术患者各项指标均显著优于传统手术患者(P<0.05),具体见表3。
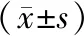
表3 患者手术前、后精液检查结果
注:术后与传统吻合术组比较,*P<0.05
讨论
近年来,国家一直推行计划生育政策,已生育男性可实行输精管结扎,二胎政策出台后,越来越多实施结扎的男性要求复通输精管[10]。传统的输精管吻合术需要在管腔非常狭窄的输精管壁上吻合六针,由于肉眼操作无法十分细致,难以精确对合输精管,因此非常不利于输精管全层的吻合,对合不良容易诱发管腔狭窄以及精子外漏问题,更甚者可能直接导致管腔封闭。为了保持管腔的通畅还需要在手术后放置输精管的支架管,而这项操作又极易导致输精管的感染和粘连,对手术操作的过程产生不利影响。
上世纪七十年代末期,显微外科技术在临床上得到广泛应用,有着手术精细以及吻合严密的特点,无需使用支架,同传统的输精管吻合术比较而言更为可靠确切,复通率以及复孕率超过70%。在这一背景下,显微外科在输精管吻合当中的应用日益引起人们的重视。显微镜下进行操作,视野物像清楚同时能够准确区分各层组织,直接放大输精管的管腔,使管腔能够精确地端-端吻合,不需要用支架来支撑也能保证输精管腔的通畅[11],从而显著改进术后的复通率,得到理想的复孕效果。本次研究显示,显微外科吻合方法相较于传统吻合术有更好地成功率。
有研究将女性是否怀孕作为测定手术是否成功的标准,但是女性是否怀孕还和许多其他的因素息息相关,比如女性的身体素质等,所以国际上最终将手术成功的标准定为FI>40。此标准囊括了对很多变量的考量,例如精子的存活率、精子的数量、精子密度等[12]。部分患者吻合术后仍然没有恢复生育能力,则可能是在首次实施了结扎手术以后,精子不能顺畅的流出输精管,于是大量的积存在附睾中,对附睾正常功能的运行产生了不良影响,对其运输精子的机制造成了破坏,使血-附睾屏障的通透性下降,所以附睾微环境逐渐变化[13]。尽管术后可以利用上述方法重新疏通输精管,但是对附睾的破坏往往是不可逆的,所以造成了生育力下降[14]。对于在结扎之后要求重新疏通输精管进行吻合手术的患者,整个手术具有较高的成功率,但是手术成功并不意味着男性的生育能力得到恢复[15]。这其中受很多因素的影响,包括受术者的年龄,身体状况,还有结扎时间的长短,这些都会对手术之后的生育能力产生不同程度的影响,年纪较轻,身体素质较好的患者复育的成功率较高,否则成功率较低,和手术中采用的不同方法以及AsAb没有显著关联,针对结扎之后患者睾丸外周环境的改变以及提高复育率的方法目前还需要加强完善[16-18]。
综上所述,输精管复通同年龄、病程以及手术方式等存在联系,显微镜下输精管吻合术提高了患者的精子质量,数量也有所增多,对治疗效果有明显改观,值得在临床进行推广。
