侵袭性与非侵袭性胸腺瘤的影像特征及临床分型特点
2019-08-26车清林
车清林
摘要:目的 分析侵袭性与非侵袭性胸腺瘤的影像特征及临床分型分期、鉴别诊断。方法 选取2013年1月~2018年12月我院经术后病理证实的胸腺瘤患者25例,根据2015年WHO胸腺瘤诊断标准及Masaoka临床分期及对胸腺瘤进行侵袭性和非侵袭性分组,并对胸腺瘤的CT/MR表现与临床分型分期进行分析。结果 共25例胸腺瘤患者,其中非侵袭性13例,侵袭性12例。侵袭性胸腺瘤CT表现:肿瘤位置为基本中央型1例、左偏型6例、右偏型5例;肿瘤形态为浅分叶形4例、不規则形8例;肿块周围脂肪间隙为狭窄6例、消失4例、模糊2例;肿瘤无钙化6例、钙化6例;肿瘤包膜完整3例、不完整9例。非侵袭性胸腺瘤CT表现:肿瘤位置为基本中央型3例、左偏型3例、右偏型7例;肿瘤形态为类圆形8例,浅分叶形5例;肿块周围脂肪间隙清晰存在13例;肿瘤无钙化9例,边缘钙化4例;肿瘤包膜完整13例。6例侵袭性胸腺瘤MR表现为等T1WI、长/稍长T2WI信号。结论 侵袭性与非侵袭性胸腺瘤各自有一定的影像特征,且与临床分型、分期可能存在联系,根据其影像表现并结合临床症状,可准确鉴别其是否为侵袭性。
关键词:胸腺瘤CT/MR表现;侵袭性与非侵袭性;病理分型;临床分期;CT/MR
中图分类号:R736.3 文献标识码:A DOI:10.3969/j.issn.1006-1959.2019.14.057
文章编号:1006-1959(2019)14-0169-03
Abstract:Objective To analyze the imaging features, clinical classification, and differential diagnosis of invasive and non-invasive thymoma. Methods 25 patients with thymoma confirmed by postoperative pathology from January 2013 to December 2018 were enrolled. According to the 2015 WHO thymoma diagnostic criteria and Masaoka clinical stage and invasive and non-invasive grouping of thymoma, The CT/MR findings and clinical classification of thymoma were analyzed. Results A total of 25 patients with thymoma, including 13 non-invasive and 12 invasive. CT findings of invasive thymoma: 1 case of central type, 6 cases of left partial type, 5 cases of right partial type; 4 cases of superficial lobular shape and 8 cases of irregular shape; The fat space around the mass was stenosis in 6 cases, disappeared in 4 cases, and blurred in 2 cases; tumor had no calcification in 6 cases, calcification in 6 cases; tumor capsule was intact in 3 cases and incomplete in 9 cases. CT findings of non-invasive thymoma: the location of the tumor was 3 cases of basic central type, 3 cases of left partial type, and 7 cases of right partial type; the tumor morphology was round in 8 cases, and shallow lobulated in 5 cases; the fat space around the mass was clear. There were 13 cases; 9 cases had no calcification, 4 cases had marginal calcification, and 13 cases had tumor capsule intact.6 cases of invasive thymoma showed an equal T1WI, long/slightly long T2WI signal.Conclusion Invasive and non-invasive thymomas have certain imaging features, and may be associated with clinical classification and staging. According to their imaging findings and clinical symptoms, they can be accurately identified as invasive.
Key words:CT/MR manifestations of thymoma;Invasive and non-invasive;Pathological type;Clinical stage;CT/MR
胸腺瘤(thymoma)是前纵隔最常见的胸腺上皮起源的肿瘤,多发于中老年人,其中约1/3为侵袭性胸腺瘤,常侵犯邻近纵隔器官及同侧胸膜转移[1],良恶性之间手术难度及远期预后差别较大,故术前准确诊断尤为重要。本研究选取我院2013年1月~2018年12月經术后病理证实的胸腺瘤(或癌)25例,回顾性分析其CT/MR表现,以提高对侵袭性和非侵袭性胸腺瘤的影像学认识。
1资料与方法
1.1一般资料 选取我院2013年1月~2018年12月经术后病理证实的胸腺瘤患者25例,其中男11例,女14例,年龄32~76岁;平均年龄(49.15±7.83)岁;临床表现:胸痛、胸闷7例,咳嗽咳痰4例,双眼睑下垂伴四肢无力6例,兼有多种症状者3例,无症状者5例。
1.2方法 所有患者均行CT平扫及增强检查,采用GE公司 Lightspeed 64排VCT和GE公司 Optima CT660 64排CT机,扫描范围为锁骨上区至肾上腺水平,管电压120 kV,管电流150~200 mA,层厚5 mm,层间距5 mm,用薄层0.625 mm行MPR重建。增强对比剂采用碘海醇(300~330 mg/ml)80~100 ml(根据体重计算),注射速率为3.0~3.5 ml/s,25 s扫描动脉期,60 s扫描静脉期(实质期),必要时加扫3~5 min后扫描延迟期。6例行MR检查,采用Discovery MR750 3.0T MR扫描T1WI、T2WI及压脂、DWI序列。所有影像由两位医师诊断,并经科室集体阅片讨论并修正结果。
1.3诊断标准 根据2015年WHO胸腺瘤分型诊断标准:A、AB及B1型为非侵袭性胸腺瘤;B2及B3型为侵袭性胸腺瘤;C型为胸腺癌[2]。根据Masaoka临床分期:Ⅰ期为肿瘤局限于包膜内,肉眼及镜下均无包膜浸润;Ⅱ期为肿瘤超出胸腺包膜,或者侵犯周围脂肪组织或胸膜;Ⅲ期为肿瘤侵犯邻近组织或器官,包括心包、肺或大血管;Ⅳa期为肿瘤广泛侵犯胸膜和(或)心包;Ⅳb期为淋巴或血行转移Ⅳ[3]。
2结果
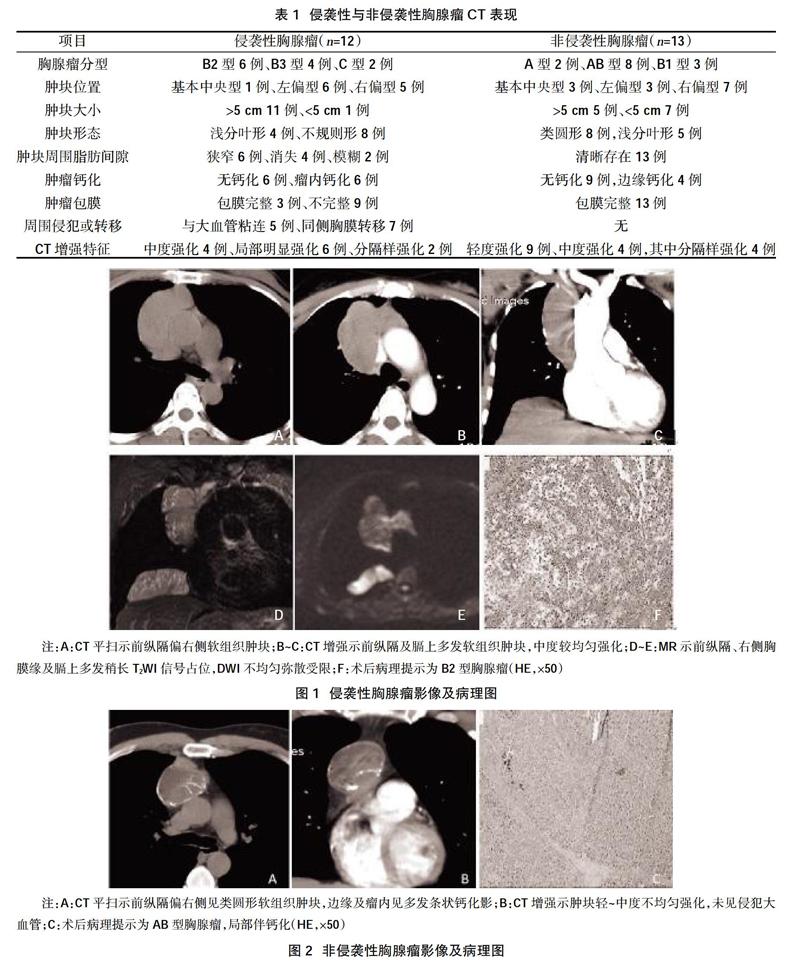
共25例胸腺瘤患者,其中非侵袭性13例,侵袭性12例。根据2015年WHO胸腺瘤分型诊断标准:A型2例,AB型8例,B1型3例,B2型6例,B3型4例,C型2例。根据Masaoka临床分期:Ⅰ期9例,Ⅱ期5例,Ⅲ期7例,Ⅳ期4例。6例侵袭性胸腺瘤MR表现为等T1WI、长/稍长T2WI信号。具体侵袭性与非侵袭性胸腺瘤CT及病理表现见表1、图1、图2。
3讨论
胸腺瘤起源于胸腺上皮,由上皮细胞和淋巴细胞按不同比例组成。比较常见的组织类型为淋巴细胞型、上皮细胞型、淋巴上皮细胞混合型及梭形细胞型[2]。胸腺瘤分型与Masaoka临床分期关系为:A型均包膜完整,无外侵;AB型大部分包膜完整,仅少数局部侵及包膜;B3型大部分侵及包膜、纵隔脂肪、邻近器官及心包播散[4];Ⅰ期常为非侵袭性胸腺瘤,Ⅱ期及以上为侵袭性胸腺瘤和胸腺癌[5]。非侵袭性胸腺瘤早期无明显症状,常为体检时发现,很少伴有重症肌无力;侵袭性胸腺瘤通常在肿瘤逐渐长大压迫或侵犯周围组织或结构时,易出现呼吸困难、胸痛、咳嗽、吞咽困难等症状,约30%~50%伴有重症肌无力症状[6]。除有胸外转移以外,胸腺瘤一般首选手术治疗[7]。
鉴别胸腺瘤,需要与胸腺癌、畸胎瘤、胸腺淋巴瘤、胸腺神经内分泌癌、精原细胞瘤、内胚窦瘤等相区别:①胸腺瘤极少出现重症肌无力,且恶性度高,纵膈淋巴结及远处转移出现早,前纵隔基本中心型生长,形态显著不规则伴坏死,边缘模糊,对心包大血管侵犯常见,伴胸腔积液及膈神经麻痹多见[8];②畸胎瘤边界较清,其内含脂肪成分时CT值为负值,典型可见钙化、牙齿及骨骼影,很少出现心包和胸膜种植转移[9];③胸腺淋巴瘤发病年龄较轻,30岁以下多见,常为前纵隔中心性大肿块且向两侧生长,可伴周围多组淋巴结肿大,可有融合趋势,且肿块对放疗敏感,有时需穿刺活检才能鉴别[10];④胸腺神经内分泌癌绝大多数为不典型类癌,男性好发,重症肌无力罕见,常合并Cushing综合征,偏侧性生长,肿块体积巨大,CT或MR增强可见瘤内较粗大血管影,成骨转移或胸椎转移发生率高[11]。⑤精原细胞瘤几乎只见于男性,年轻人多见,10%~30%可有HCG轻~中度升高,CT表现为密度均匀的较大肿块,常侵犯胸膜、心包或包埋大血管,钙化罕见,对化疗敏感[12]。⑥内胚窦瘤成年人几乎只见于男性,儿童多见于女孩,肿块内坏死多见,血行转移出现早,90%患者AFP升高,其具有重要提示意义[13]。
在影像学上,非侵袭性胸腺瘤软组织肿块通常较小,形态较规则或见浅分叶,密度较均匀,可见小囊变、中央分隔及边缘钙化,包膜多完整,周围脂肪间隙多清晰,肿块较大时可压迫但不侵犯周围结构,CT或MR增强多呈轻~中度强化。侵袭性胸腺瘤通常肿块较大,形态多呈分叶状,边缘不规则,内部密度或信号多数不均匀,常见瘤内斑点状钙化、囊变及坏死,周围脂肪间隙可部分狭窄或消失,可伴有同侧胸膜种植转移及心包、大血管侵犯或推移;可出现胸腔或心包积液、心膈角和腹腔侵犯[14],CT或MR增强多呈不均匀强化。本研究中,共25例胸腺瘤患者,其中非侵袭性13例,侵袭性12例。侵袭性胸腺瘤CT表现:肿瘤位置为基本中央型1例、左偏型6例、右偏型5例;肿瘤形态为浅分叶形4例、不规则形8例;非侵袭性胸腺瘤CT表现:肿瘤位置为基本中央型3例、左偏型3例、右偏型7例;肿瘤形态为类圆形8例,浅分叶形5例;6例侵袭性胸腺瘤MR表现为等T1WI、长/稍长T2WI信号,与上述研究[14]表现一致。
综上所述,CT平扫及增强检查能很好地显示胸腺瘤肿块本身的特征及与周围结构的关系、远处转移征象,对判断肿瘤的侵袭性与否有重要价值。MR检查能更好的显示肿块内囊变、分隔信号及与周围结构的关系。结合胸腺瘤典型的临床症状(重症肌无力等)、典型的影像学特征,可准确鉴别其是否为侵袭性,但对于各种征象不典型者,需借助术后病理确诊。
参考文献:
[1]Di Mango AL,Zanetti G,Marchiori E.Thymoma metastasis:Differential diagnosis of pleural nodules and masses[J].Lung India,2018,35(4):369-370.
[2]杜军,周晓军.新版WHO(2015)胸腺上皮性肿瘤分类解读[J].诊断病理学杂志,2015,22(8):449-451,495.
[3]王晓娣,孔杰俊.胸腺上皮肿瘤MSCT分期及Masaoka临床分期的相关性分析[J].医学影像学杂志,2016,26(9):1609-1611.
[4]崔怀钢.胸腺瘤的CT表现与临床分期及病理分型的相关性研究[J].吉林医学,2014,35(5):993-994.
[5]段世军.胸腺上皮性肿瘤的影像学研究进展[J].影像诊断与介入放射学,2016,25(4):335-339.
[6]黄晓辉,郑汉朋,滕陈迪,等.侵袭性胸腺瘤CT表现与诊断价值[J].医学影像学杂志,2013,23(11):1707-1709.
[7]刘海明,梁辉清,黄锦钊,等.侵袭性胸腺瘤的CT诊断及临床评价[J].广东医学,2012,33(7):985-987.
[8]陈明,杨月,王艳艳.原发性胸腺癌CT表现初探[J].临床放射学杂志,2016,35(12):1916-1918.
[9]侯淑华,张延成,赵友涛,等.原发性前纵隔肿瘤的MSCT诊断价值[J].医学影像学杂志,2015(2):246-249.
[10]熊淑红,肖琼,冯少仁,等.原发性胸腺淋巴瘤的CT诊断[J].放射学实践,2014(6):654-658.
[11]胡玉川,李刚锋,颜林枫,等.20例胸腺神经内分泌肿瘤临床及CT特征分析[J].放射学实践,2016,31(12):1186-1190.
[12]陈爱萍,丁宁,李海,等.纵隔原发性内胚窦瘤3例临床病例分析与文献复习[J].临床与病理杂志,2016,36(10):1517-1521.
[13]Kondo K,Uyama T,Sumitomo M,et al.Invasive thymoma with endobronchial polypoid growth[J].Surg Today,1997,27(5):466-468.
[14]Myoga H,Akimoto T,Mato N,et al.Nephrotic Syndrome and a Retroperitoneal Mass:A Case Report of a Patient with Recurrent Invasive Thymoma[J].Internal Medicine,2017,56(24):3317-3322.
收稿日期:2019-3-27;修回日期:2019-4-8
編辑/杜帆
