腹腔镜手术与传统手术治疗小儿腹股沟斜疝的效果比较
2019-08-26朱嗣国余兰涛王小飞
朱嗣国, 余兰涛, 王小飞
(陕西省岚皋县医院 普外科, 陕西 安康, 725400)
小儿腹股沟斜疝(PIH)属于小儿外科常见疾病,是鞘状突未及时闭合,因睾丸或子宫圆韧带下降所形成,可因哭闹、便秘或咳嗽引发,以右侧单侧最为常见,严重影响患儿生长发育,自愈可能性不高,需要及时治疗[1-2]。外科手术是治疗PIH的主要方案,但手术方式的选择仍存在一定的争议。本研究探讨腹腔镜手术与传统手术治疗小儿腹股沟斜疝的临床效果及安全性,现报告如下。
1 资料与方法
1.1 一般资料
选取2017年1月—2018年5月入院的100例腹股沟斜疝患儿,随机分为2组,每组50例。纳入标准: ① 家属签署知情同意书后入组的患儿; ② 满足中华医学会编著《临床诊疗指南-外科学分册》[3]诊断标准患儿; ③ 满足手术指征的初诊单侧斜疝患儿等。排除标准[4-5]: ① 合并鞘膜积液、隐睾、嵌顿疝急性期、复发疝或睾丸肿物患儿; ② 既往腹股沟手术史或凝血、愈合障碍病史患儿; ③ 合并其他严重躯体疾病患儿等。腹腔镜组男44例,女6例,年龄1~11岁,平均(3.6±0.9)岁,体质量8~22 kg, 平均(14.4±6.6) kg,左侧18例,右侧32例; 传统组男43例,女7例,年龄1~10岁,平均(3.3±1.0)岁,体质量8~23 kg, 平均(14.7±6.9) kg, 左侧19例,右侧31例。2组患儿性别、年龄、体质量与患侧等一般情况比较,差异无统计学意义(P>0.05), 具有可比性。
1.2 方法
所有患儿均在术前6 h禁食、禁饮,术前30 min时予以20 mL开塞露肛门注射,并肌肉注射阿托品,术前清理皮肤。传统组患儿给予传统手术治疗,麻醉方式则选择喉罩下静吸复合麻醉,必要时改为气管插管全身麻醉。患儿取头低脚高仰卧位,并偏转手术床至患侧对侧,自患侧横纹处做1~4 cm斜切口,切开皮下组织并钝性分离,如疝囊口过大则向上牵拉游离精索,缝合内环时不应过度,并充分暴露精索。完全确定疝囊位置后,在保护精索与输精管前提下切除疝囊组织并4号线高位结扎,远侧疝囊旷置,电凝止血出血点后常规缝合,放置无菌贴。
腹腔镜组患儿则采用腹腔镜手术,其术前准备、麻醉与体位与传统组相同,自脐下做5 mm切口并以气腹针穿入腹腔建立二氧化碳人工气腹,设置参数为压力6.8 mmHg, 流量2.0~2.5 L/min; 拔除气腹针,以5 mm穿刺器穿刺进入腹腔,寻找患侧内环口后寻找输精管与精索; 自腹股沟韧带中点上方2 cm处以疝针带4号线穿刺进入腹腔,腹腔镜下视野监视下绕开精索与输精管,分2次环绕内环口1周,置入导引线并将另半圈4号线腹膜外潜行引出,挤出疝囊内气体,高位结扎内环口,并将线埋于穿刺点皮下; 排空腹腔内气体,取出腹腔镜与套管,逐层缝合。
1.3 检测方法
分别应用血常规与酶联免疫吸附法(ELISA)测定白细胞计数(WBC)、中性粒细胞百分比(NEUT%)、C反应蛋白(CRP)、血浆皮质醇(Cor)、白介素-6(IL-6)与肿瘤坏死因子-α(TNF-α)等指标,并记录手术时间等相关临床指标、切口线结反应等围术期并发症。随访最长时间为12个月,记录腹股沟异物感等远期并发症。
1.4 统计学分析

2 结 果
2.1 2组患儿围术期相关临床指标比较
腹腔镜组患儿手术时间、术中失血量、术后最高体温、切口大小、自主活动时间、术后疼痛时间与住院时间均显著优于传统组(P<0.05)。见表1。

表1 2组患儿围术期相关临床指标比较
与传统组比较, *P<0.05。
2.2 2组患儿围术期应激与炎性指标比较
腹腔镜组患儿术后72 h的WBC、NEUT%、CRP、Cortisol、IL-6与TNF-α水平均显著低于传统组(P<0.05)。见表2。
2.3 2组患儿围术期并发症比较
腹腔镜组患儿围术期并发症发生率显著低于传统组(P<0.05)。见表3。

表2 2组患儿围术期应激与炎性指标比较
WBC: 白细胞计数; NEUT%: 中性粒细胞百分比; CRP: C反应蛋白; Cor: 血浆皮质醇; IL-6: 白介素-6; TNF-α: 肿瘤坏死因子-α。
与术前比较, *P<0.05; 与传统组比较, #P<0.05。
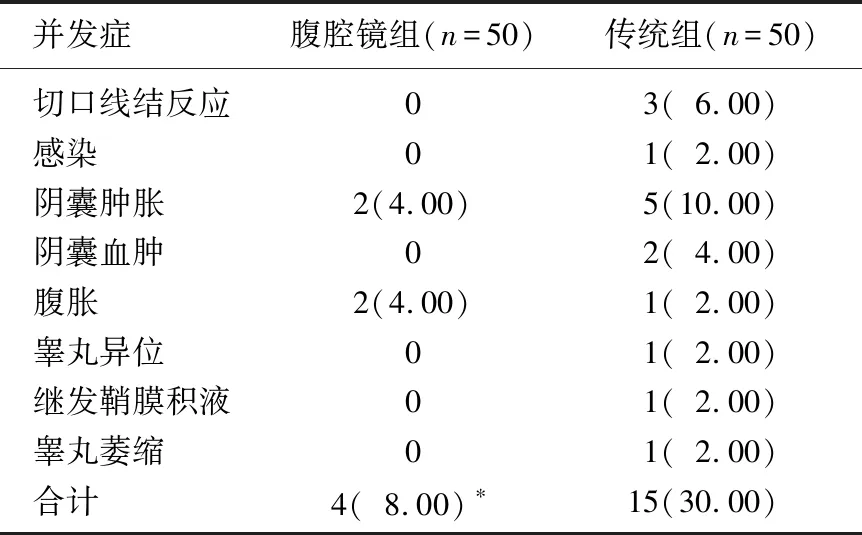
表3 2组患儿围术期并发症发生情况比较[n(%)]
与传统组比较, *P<0.05。
2.4 2组患儿随访并发症比较
腹腔镜组患儿随访总并发症发生率显著低于传统组(P<0.05)。见表4。
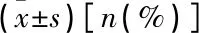
表4 2组患儿随访并发症发生情况比较
与传统组比较, *P<0.05。
3 讨 论
据最新流行病学资料[6-8]显示,中国PIH的发病率为1%~4%, 男性显著多于女性,是小儿外科常见疾病,好发于早产儿与低体质量儿,临床上以右侧单侧最为常见,可因用力哭闹、咳嗽、便秘等腹内压骤高等因素引发,可造成嵌顿和绞窄,引发睾丸或卵巢萎缩,严重影响患儿生长发育,因此需要第一时间予以治疗。
PIH的自愈可能性不高,临床上主要采用手术治疗,主要包括传统开放式疝囊高位结扎术与腹腔镜下疝囊高位结扎术两种[9-10]。传统开放式手术主要经腹股沟解剖结构找到疝囊予以处理,需要逐层切开腹壁组织,在实际操作中因疝囊的游离,操作者可能造成输精管、精索与神经等组织的不同程度损伤,并且在存在鞘状突未闭合的隐性疝情况下,传统手术的局限性明显[11-13]。传统开放式手术时间长,创伤较大,是造成阴囊肿胀等术后一系列并发症的根本原因,加上小儿免疫系统尚未发育完善,术中应激明显,对伤口的愈合极为不利,易造成远期预后不佳[14-15]。
腹腔镜手术是近些年来逐渐发展的微创技术,由Gohary[16-17]在1997年首次应用于小儿腹股沟斜疝的治疗,目前该技术已相当成熟。腹腔镜下疝囊高位结扎术无需破坏腹股沟解剖结构,无需游离精索与提睾肌,可避免血管与神经的损伤,并在腹腔镜下完成内环口周围缝合,实现真正意义上的高位结扎,因此具有创伤小、操作细微、术后恢复快等特点,可将血肿与出血等概率降至最低,但对术者的操作要求较高,在初级医院很难普及,因此在临床上存在一定的争议[18-20]。
本研究结果显示,腹腔镜组患儿手术时间、术中失血量、术后最高体温、切口大小、自主活动时间、术后疼痛时间与住院时间均显著优于传统组,术后72 h的WBC、NEUT%、CRP、Cor、IL-6与TNF-α水平均显著低于传统组,围术期并发症发生率显著低于传统组,随访总并发症发生率显著低于传统组。由此可见,腹腔镜手术的术中创伤更小、术后恢复效率更高,手术本身的应激与炎症损伤更小,并发症的发生概率更低。
