三尖瓣环收缩期位移评价急性呼吸窘迫综合征合并休克患者液体反应性的诊断价值
2019-08-13冉晓张琴李树生
冉晓 张琴 李树生
华中科技大学同济医学院附属同济医院1急诊科,2麻醉科(武汉430030)
急性呼吸窘迫综合征(acute respiratory distresssyndrome,ARDS)是重症监护病房内常见的危重症,病死率高达40%[1]。有研究表明,约有60%的ARDS 患者伴有循环障碍休克而需要血管活性药物和液体复苏治疗[2-3]。临床上虽然有每搏量变异度(stroke volume variation,SVV)、脉压变异度(pulse pressure variation,PPV)等动态容量指标可用于评估危重患者的液体反应性,但是这些指标用于评估ARDS 患者容量状态仍然存在争议[4-5],部分原因可能是ARDS 患者合并有右心功能不全。ARDS 患者严重的低氧血症、肺顺应性降低、以及肺循环阻力增加导致肺动脉压力增高和急性右心功能不全[6]。通过床边超声心动图(TTE)评价危重患者的右心功能已经逐渐应用于临床,而且已经有研究表明三尖瓣环收缩速度等指标可以用于评估危重患者的液体反应性,优于PPV 等指标[7]。但是右心功能指标能否判断ARDS合并休克患者的液体反应性仍然少有报道。本研究将床边TTE和脉搏指示连续心排血量监测(pulse index continuous cardiac output,PiCCO)技术结合,探讨右心功能指标评价ARDS 合并休克患者液体反应性的临床价值,从而为患者液体管理策略提供更加可靠的临床依据。
1 对象与方法
1.1 研究对象选择2018年1-12月武汉同济医院重症医学科接受有创机械通气的ARDS 合并休克患者。休克定义为平均动脉压(MAP)低于70 mmHg,或者需要血管活性药物才能维持MAP 至70 mmHg 以上,而ARDS 的诊断符合2012年柏林定义标准[1]。具体排除标准为:(1)年龄<18 岁、孕妇、恶性疾病终末期;(2)存在急性冠脉综合征、心力衰竭、心源性休克等快速补液禁忌证;(3)研究中有创机械通气时间<1 d;(4)患者存在动脉置管禁忌证或不同意PiCCO 监测等治疗。所有患者均了解病情及相关研究过程并签署同意书,此研究获得武汉同济医院伦理委员会批准。
1.2 入选时基本处理患者收入重症医学科后,早期给予适当镇静镇痛治疗保持中度-深度镇静(RASS 评分:-3 ~-5 分),以减少自主呼吸对血流动力学指标的干扰。常规采用肺保护性通气策略:小潮气量(6 mL/kg)容量控制通气;PEEP 以静态压力-容积曲线低位转折点法和最大氧输送法确定;控制气道平台压(Pplat ≤25 cmH2O)。综合治疗的同时收集患者的基本资料信息:性别、年龄、血气分析、机械通气参数、血管活性药物的剂量、平均动脉压(MAP)、中心静脉压(CVP)、急性生理与慢性健康状况评分(APACHE Ⅱ)和序贯器官衰竭评分(SOFA)等指标。
1.3 PiCCO 监测血流动力学患者取平卧位,经颈内静脉或者锁骨下静脉穿刺置入中心静脉导管(7F,CS-27702-E,美国Arrow 公司),经股动脉穿刺置入PiCCO 热稀释导管(4F,PV2015L20N,德国Pulsion Medical Systems 公司),将中心静脉导管和股动脉导管连接温度和压力传感器探头后分别与PICCO2 监护仪连接。利用热稀释原理,连续3 次从中心静脉导管快速注入冰盐水(温度<8 ℃)15 mL,测量各血流动力学指标取平均值,包括心排血指数(CI)、每搏量指数(SVI)、每搏量变异度(SVV)、全心舒张末期容积指数(GEDVI)、血管外肺水指数(EVLWI)、肺血管通透指数(PVPI)、每搏量指数增加值(ΔSVI)指标。
1.4 床边超声心动图评价右心功能患者在液体负荷前后应用美国SonoSite MicroMaxx 便携彩色超声仪行床边经胸心脏超声检查(TTE)。患者取仰卧位,在心尖四腔心切面获取右心室和左心室舒张末期面积的比值(RVEDA/LVEDA)。应用M超模式,采样线对准三尖瓣环外侧测量患者三尖瓣环收缩期位移(TAPSE)。RVEDA/LVEDA >0.6 为右心室扩大,TAPSE <16 mm 为右心收缩功能障碍[8]。
1.5 液体反应性的测定及患者分组液体负荷前,采用PiCCO 监测获得血流动力学参数,采用TTE测定右心室功能指标(RVEDA/LVEDA 和TAPSE)。而后立即输注胶体液500 mL(4%琥珀酰明胶注射液,德国贝朗医疗公司)[7]。具体输注方法:先在18 min 内输注300 mL,评价循环和呼吸的耐受性,而后12 min 继续输注剩下的200 mL 胶体液。输注完毕5 min 后再次监测血流动力学和右心功能指标。以液体负荷前后每搏量指数增加(ΔSVI)超过15% 定义为液体有反应组,而ΔSVI <15%则为液体无反应组[9]。比较两组患者各临床指标的差异,特别是右心功能指标与液体反应性的相关性。
1.6 统计学方法使用SPSS 23.0 软件进行统计学分析,符合正态或近似正态分布的计量数据以均数±标准差表示,不同测量方法数值间比较采用配对t检验,组间比较采用独立样本t检验。计数资料以百分比表示,组间比较采用四格表的χ2检验。采用受试者工作特征曲线(ROC)下面积(AUC)评价SVV、TAPSE 等指标预测液体反应性的价值,以P <0.05 为差异具有统计学意义。
2 结果
2.1 两组患者的临床特征两组患者在纳入研究时的性别、年龄、ARDS 的原发疾病、APACHE Ⅱ评分、SOFA 评分、机械通气参数、氧合指数、血管活性药物剂量等指标的差异无统计学意义。相比液体无反应组,液体有反应组患者机械通气时间和ICU 住院时间虽然有缩短趋势,但是差异无统计学意义(P >0.05)。两组患者28 d 存活率差异无统计学意义(P=0.321)。见表1。
2.2 两组患者液体负荷前后血流动力学参数比较PiCCO监测显示两组患者液体负荷之前的MAP、CI、SVI、SVV、GEDVI、EVLWI、以及PVPI 等血流动力学指标差异均无统计学意义,而液体有反应组CVP 明显低于液体无反应组[(8.5 ± 2.2)cmH2O vs.(10.1±2.0)cmH2O,P=0.004]。液体负荷之后,液体有反应组患者MAP、CVP、CI 和SVI 明显增加(P <0.05),而液体无反应组患者SVI 增加并不明显,两组SVI 的增加值(ΔSVI)差异具有统计学意义[(17.8±3.1)%vs.(3.3±4.4)%,P <0.001]。见表2。
表1 两组患者的一般资料比较Tab.1 Comparison of general data of two patients ±s
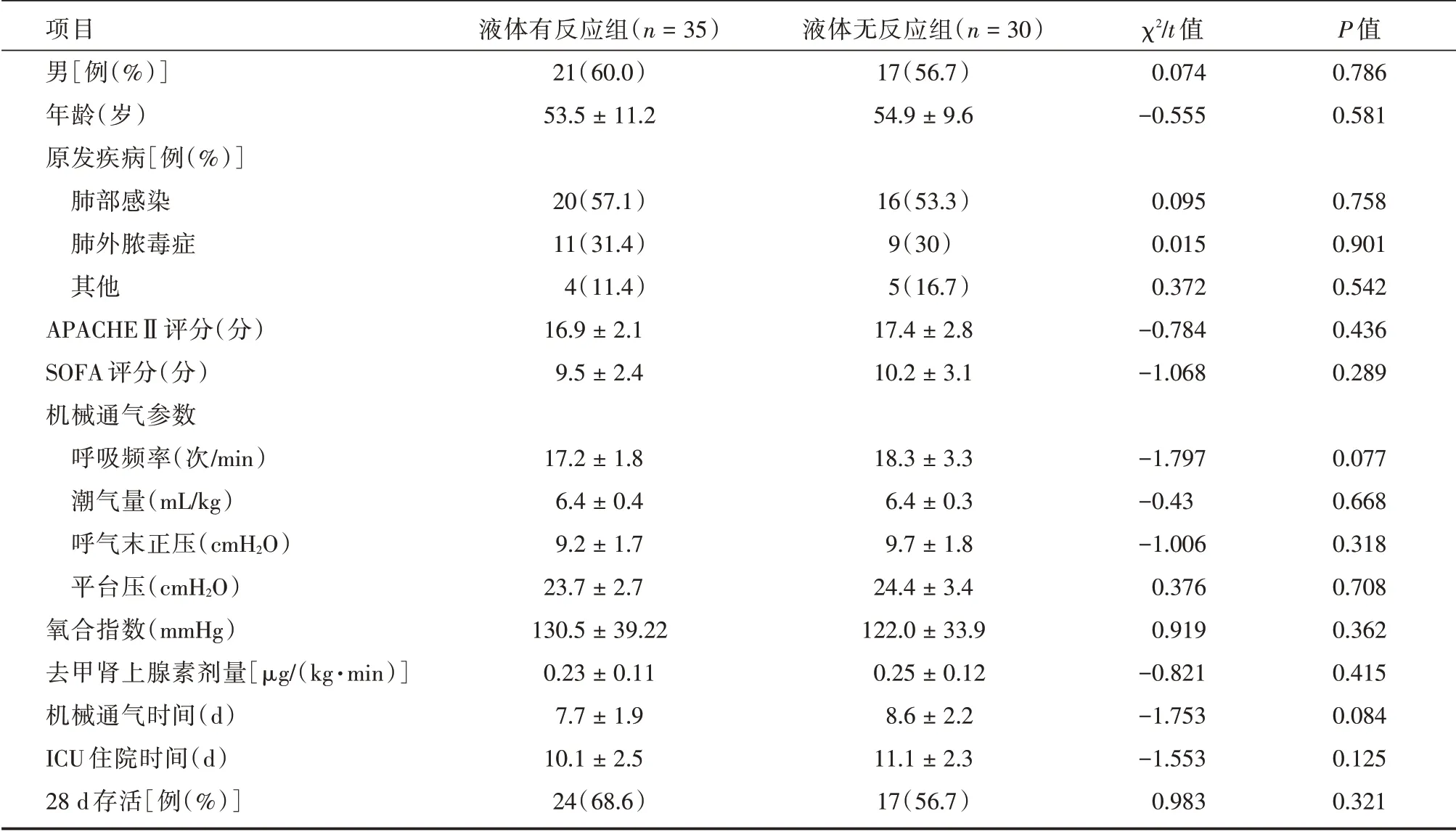
表1 两组患者的一般资料比较Tab.1 Comparison of general data of two patients ±s
注:APACHE Ⅱ为急性生理与慢性健康状况评分,SOFA 为序贯器官衰竭评分
项目男[例(%)]年龄(岁)原发疾病[例(%)]肺部感染肺外脓毒症其他APACHEⅡ评分(分)SOFA 评分(分)机械通气参数呼吸频率(次/min)潮气量(mL/kg)呼气末正压(cmH2O)平台压(cmH2O)氧合指数(mmHg)去甲肾上腺素剂量[μg/(kg·min)]机械通气时间(d)ICU 住院时间(d)28 d 存活[例(%)]液体有反应组(n=35)21(60.0)53.5±11.2 20(57.1)11(31.4)4(11.4)16.9±2.1 9.5±2.4 17.2±1.8 6.4±0.4 9.2±1.7 23.7±2.7 130.5±39.22 0.23±0.11 7.7±1.9 10.1±2.5 24(68.6)液体无反应组(n=30)17(56.7)54.9±9.6 16(53.3)9(30)5(16.7)17.4±2.8 10.2±3.1 18.3±3.3 6.4±0.3 9.7±1.8 24.4±3.4 122.0±33.9 0.25±0.12 8.6±2.2 11.1±2.3 17(56.7)χ2/t 值0.074-0.555 0.095 0.015 0.372-0.784-1.068-1.797-0.43-1.006 0.376 0.919-0.821-1.753-1.553 0.983 P 值0.786 0.581 0.758 0.901 0.542 0.436 0.289 0.077 0.668 0.318 0.708 0.362 0.415 0.084 0.125 0.321
2.3 两组患者液体负荷前后右心功能指标比较液体负荷之前,液体有反应组患者的TAPSE 明显大于液体无反应组[(17.6 ± 1.8)mm vs.(14.4 ±1.7)mm,P = 0.001]。相较于液体无反应组,液体有反应组患者的RVEDA/LVEDA 明显减小[(0.58±0.05)vs.(0.66±0.06),P=0.006]。而两组患者再液体负荷后,组内TAPSE 和RVEDA/LVEDA 均无明显差异。见表2、图1。
表2 液体负荷前后两组患者血流动力学和TAPSE 比较Tab.2 Comparison of hemodynamics and TAPSE before and after fluid loading in two groups ±s
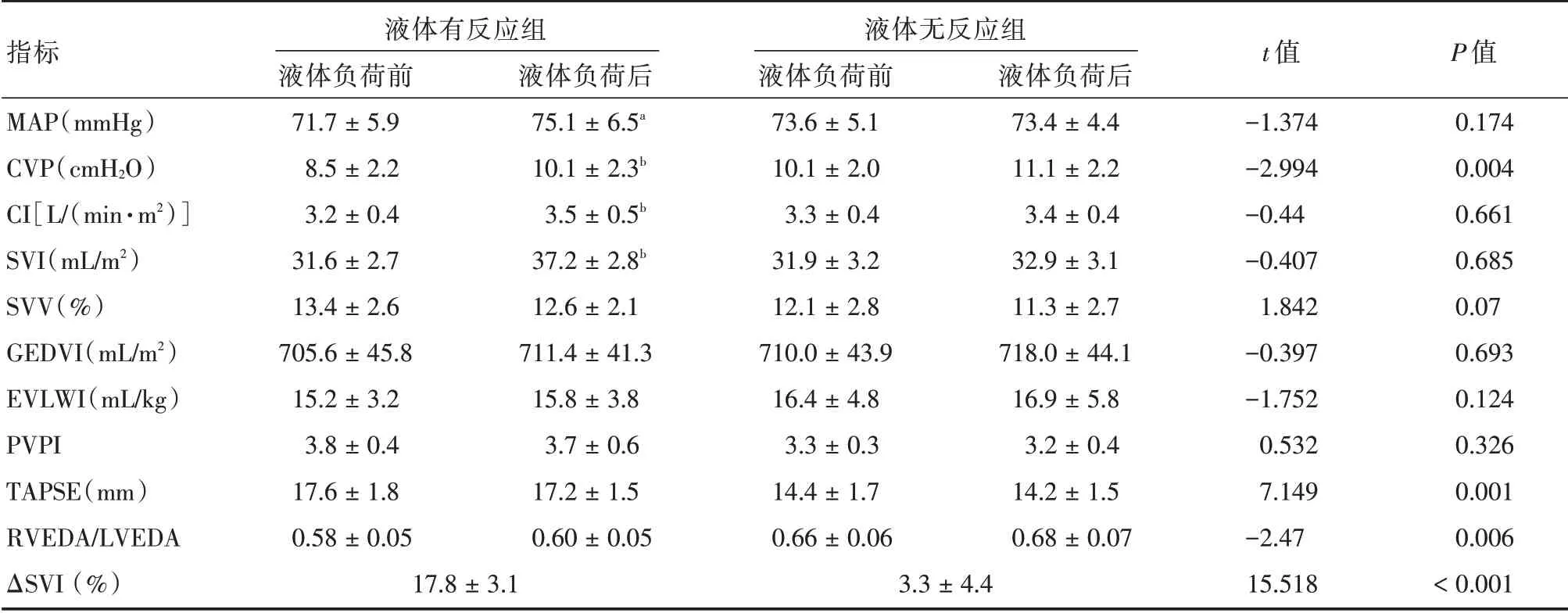
表2 液体负荷前后两组患者血流动力学和TAPSE 比较Tab.2 Comparison of hemodynamics and TAPSE before and after fluid loading in two groups ±s
注:t 值和P 值为液体有反应组和无反应组的液体负荷前差异统计值;与组内液体负荷前比较,aP <0.05,bP <0.01
指标MAP(mmHg)CVP(cmH2O)CI[L/(min·m2)]SVI(mL/m2)SVV(%)GEDVI(mL/m2)EVLWI(mL/kg)PVPI TAPSE(mm)RVEDA/LVEDA ΔSVI(%)液体有反应组液体负荷前71.7±5.9 8.5±2.2 3.2±0.4 31.6±2.7 13.4±2.6 705.6±45.8 15.2±3.2 3.8±0.4 17.6±1.8 0.58±0.05 17.8±3.1液体负荷后75.1±6.5a 10.1±2.3b 3.5±0.5b 37.2±2.8b 12.6±2.1 711.4±41.3 15.8±3.8 3.7±0.6 17.2±1.5 0.60±0.05液体无反应组液体负荷前73.6±5.1 10.1±2.0 3.3±0.4 31.9±3.2 12.1±2.8 710.0±43.9 16.4±4.8 3.3±0.3 14.4±1.7 0.66±0.06 3.3±4.4液体负荷后73.4±4.4 11.1±2.2 3.4±0.4 32.9±3.1 11.3±2.7 718.0±44.1 16.9±5.8 3.2±0.4 14.2±1.5 0.68±0.07 t 值-1.374-2.994-0.44-0.407 1.842-0.397-1.752 0.532 7.149-2.47 15.518 P 值0.174 0.004 0.661 0.685 0.07 0.693 0.124 0.326 0.001 0.006<0.001

图1 床边超声心动图检查测定TAPSEFig.1 Measurement of TAPSE by Bedside Echocardiography
2.4 SVV 和TAPSE 评价液体反应性以SVV 预测ARDS 合并休克患者液体反应性,AUC 为0.632(95%CI:0.492 ~0.772,P=0.068)。以TAPSE 预测患者液体反应性,AUC 为0.894(95%CI:0.820 ~0.967,P=0.001)。以液体负荷前TAPSE ≥15.5 mm为阈值预测液体反应性的灵敏度为0.829,特异度为0.745。见图2。
3 讨论
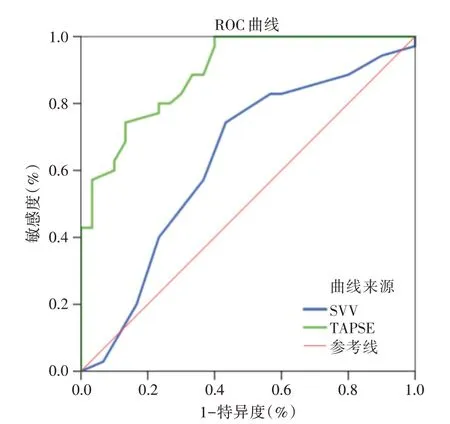
图2 TAPSE 和SVV 评价ARDS 合并休克患者液体反应性的受试者工作特征曲线Fig.2 ROC curves of TAPSE and SVV for evaluating fluid reactivity in patients with ARDS complicated with shock
ARDS 是严重感染、创伤、手术等疾病引起的以顽固性低氧血症和进行性呼吸窘迫为主要临床表现的综合征。临床上ARDS患者常常伴有血流动力学的不稳定,这可能与分布性低血容量、血管麻痹及心肌抑制有关[10]。尽管随着肺保护性通气策略和各种脏器支持治疗技术的进步,ARDS 合并休克患者的病死率仍然居高不下,其中一个主要因素就是这一类患者的液体管理异常复杂。ARDS患者同时存在有效循环血量不足和高渗透性肺水肿,补液不足会使休克更加严重,而补液过多同样会加重肺水肿和呼吸衰竭。因此精确评估ARDS合并休克患者的容量状态,在尽量稳定循环状态前提下进行限制性液体管理是改善患者临床预后的有效措施[3]。中心静脉压和肺动脉楔压等传统压力指标由于受正压通气等多种因素的影响,并不能准确反映患者的容量状态[11]。
近年来,PiCCO 技术由于其微创和监测指标可靠等优势,已经在临床上广泛应用,指导ARDS的液体管理[12]。有研究[13]表明,SVV ≥15%可以评估ARDS 的容量反应性,从而指导液体治疗决策。而PPV≥13.8%评估危重患者的容量反应性敏感度为100%,特异度为84.6%[14]。然而也有研究表明,SVV 和PPV 在部分休克患者中存在假阳性,并不能准确反映患者的容量状态[7]。而相较于传统液体管理策略,使用PiCCO 技术指导ARDS 患者的液体管理并不能改善患者的临床预后[5]。本研究中ARDS 患者EVLWI 和PVPI 异常升高,提示严重的高渗透性肺水肿。虽然纳入研究的患者SVV有所升高,判断容量不足,但是所有患者中只有35例提示液体有反应性,仍然有30 例提示液体无反应性。SVV 或PPV 等指标不能准确反映ARDS 合并休克患者的液体反应性原因可能为:(1)缺氧、酸中毒、炎症因子引起血管收缩导致肺动脉压力升高;(2)正压通气对右心室功能的影响;(3)脓毒症引起休克和组织缺氧导致急性右心功能障碍[15]。ARDS 患者如果合并急性右心功能不全,右心室将会对后负荷更加敏感,而受前负荷影响较小,SVV 或PPV 将难以反映患者真实的容量状态[7]。BOUCHACOURT 等[16]通过对低血容量实验兔人为制作肺动脉高压和急性右心功能不全动物模型,发现SVV 和PPV 并不能反应容量状态。因此,准确评估ARDS 合并休克患者的右心功能越来越受到临床医生的重视。
床边超声心动图是评价重症患者右心功能的主要手段。FOUGERES 等[17]通过床边超声检查发现,ARDS 患者较高的呼气末正压会明显增加肺循环阻力和RVEDA/LVEDA,从而降低心排血量。MAHJOUB 等[7]对PPV ≥12%的休克患者进行液体负荷试验,发现有34%的患者对液体负荷无反应,而床边超声检查的右心功能指标(三尖瓣环状收缩速度Sta <0.15 m/s)可以有效判断PPV 的假阳性,从而指导临床液体管理。本研究中通过床边TTE 监测RVEDA/LVEDA 和TAPSE 来评估右心功能,发现液体无反应组患者RVEDA/LVEDA 明显升高,而TAPSE 明显降低,提示这一类患者液体无反应可能是由于右心功能不全所引起。而进一步统计分析,TAPSE 较常规SVV 等指标,能够更好地预测ARDS 合并休克患者液体反应性。
本研究提示临床上在判断ARDS 合并休克的容量状态时,需要通过床边超声心动图密切监测右心功能(比如TAPSE),才能够正确指导液体治疗策略。由于本研究总样本量仍然偏小,右心功能指标对于ARDS 合并休克患者液体反应性的评估价值尚需要大样本临床研究支持。
