微血管密度、VEGF及受体FLK-1在宫颈癌中的作用及意义
2019-08-12程艳芬曹宏伟崔志新万立野
程艳芬,曹宏伟,崔志新,万立野
(承德医学院附属医院放射科,河北 承德067000)
微血管生成是肿瘤发生、发展的基础,检测肿瘤组织内的微血管密度(microvessel density,MVD)可帮助了解其血供特点以及肿瘤细胞的活性,判断肿瘤进展与转移的能力。VEGF是肿瘤组织细胞中特异性最高的血管调控因子,它作用于细胞上的特异性受体(FLK-1等),刺激血管内皮细胞增殖、迁移,通过分析宫颈癌组织及癌旁宫颈组织的MVD、VEGF及其受体FLK-1阳性表达率,探讨其在宫颈癌组织中的作用,为临床宫颈癌诊疗及预后提供理论性依据。
材料和方法
1 一般资料
收集承德医学院附属医院2013年1月至2017年11月手术切除并经病理证实为宫颈鳞癌的组织标本40例,其中13例为角化型,27例为非角化型,患者年龄31~65岁(43.0±7.5)岁。将26例癌旁宫颈组织作为对照组。宫颈癌肿瘤标本取材应避开出血坏死区(部分宫颈部肿块较大,癌旁正常组织难以取材而未纳入对照组)。将宫颈癌标本及癌旁宫颈标本经福尔马林(10%)固定,常规石蜡包埋。对石蜡包埋组织连续切片,切片厚度为4μm,第一张切片行HE染色,其余用于免疫组化染色。
2 免疫组化技术
取宫颈癌(Ib2~IIb期)肿瘤标本组织及瘤旁宫颈组织,采用Max Vision法进行染色,一抗为兔抗人VEGF及FLK-1多克隆抗体和鼠抗人CD34单克隆抗体,用已知卵巢癌阳性标本作阳性对照,用PBS取代一抗作为阴性对照。显微镜下分别对肿瘤及瘤旁宫颈组织的VEGF及FLK-1阳性表达率进行检测,并进行统计学分析。资料由两名经验丰富的病理科医师协同采集并分析。
3 免疫组化结果的判定
MVD的结果判定采用ORRE等[1]报道的方法,将邻近血管、肿瘤细胞及与其他结缔组织分开的、染成棕色的单个血管内皮细胞或细胞簇定义为微血管,大于8个内皮细胞形成的管腔或未染色的管腔不记数,先在100倍镜下扫视全片,寻找“热点”即高微血管密度区,然后在400倍镜下记数获得MVD数值(微血管数/mm2),取最高值为微血管数。
VEGF免疫组化染色以细胞质内和(或)胞膜内出现棕黄色颗粒为阳性,FLK-1表达于肿瘤间质血管内皮细胞质内,以棕黄色颗粒为阳性细胞。阳性表达按VOLM等[2]的判断标准:①选取染色均匀的肿瘤区,在400倍镜下计数着色细胞占视野细胞数的百分率,共计数5个视野并取其平均值,按着色细胞占视野细胞总数的百分数分0~3级:0级:无阳性细胞;1级:<25%;2级:26%~50%;3级:>50%。②按细胞着色强弱分级:不着色为0级,弱着色为1级,中等着色为2级,强着色为3级。按①②值之和判断结果:阴性(-):0;弱阳性(+):1~2;中度阳性(++):3~4;强阳性(+++):5~6。
4 统计学处理
统计采用SPSS15.0软件进行,计数资料采用χ2检验,两组计量资料采用独立样本t检验,多组计量资料采用单因素方差分析。P<0.05为差异有统计学意义。
结 果
宫颈癌与癌旁宫颈组织MVD差异有统计学意义,P<0.001,见表1。
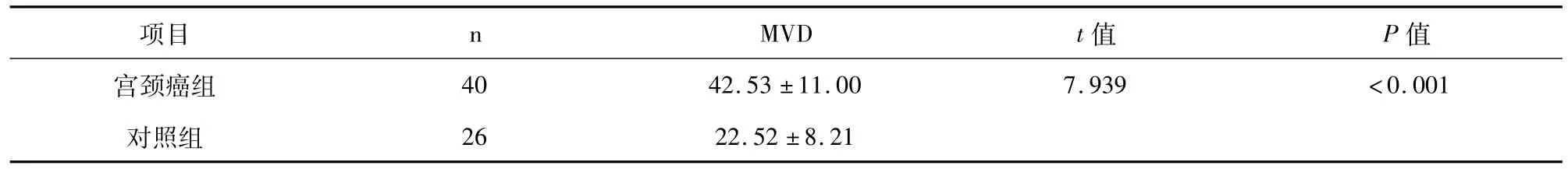
表1 宫颈癌与癌旁宫颈组织间MVD对照
图1~2分别为宫颈癌与癌旁宫颈组织的HE染色图片;宫颈癌组织的VEGF及受体FLK-1阳性表达率明显高于癌旁宫颈组织,二者间差异有统计学意义,P<0.001,见表2。
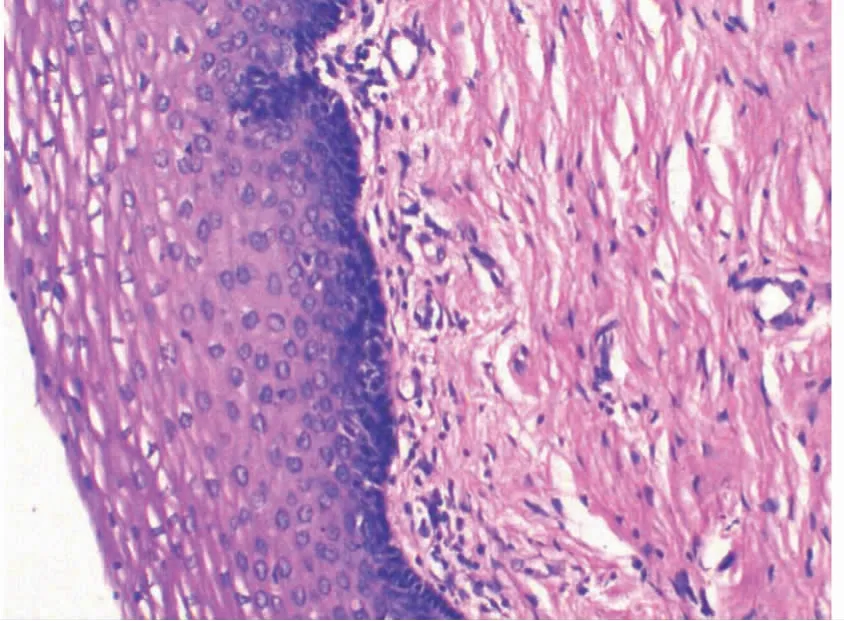
图1 宫颈癌HE×10
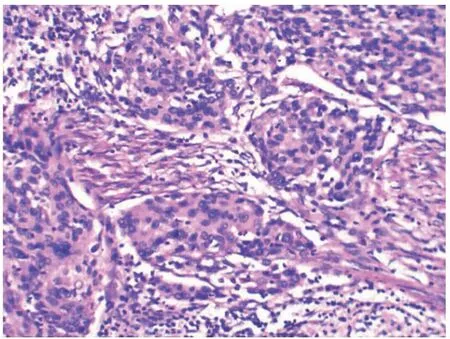
图2 正常癌旁宫颈组织HE×200
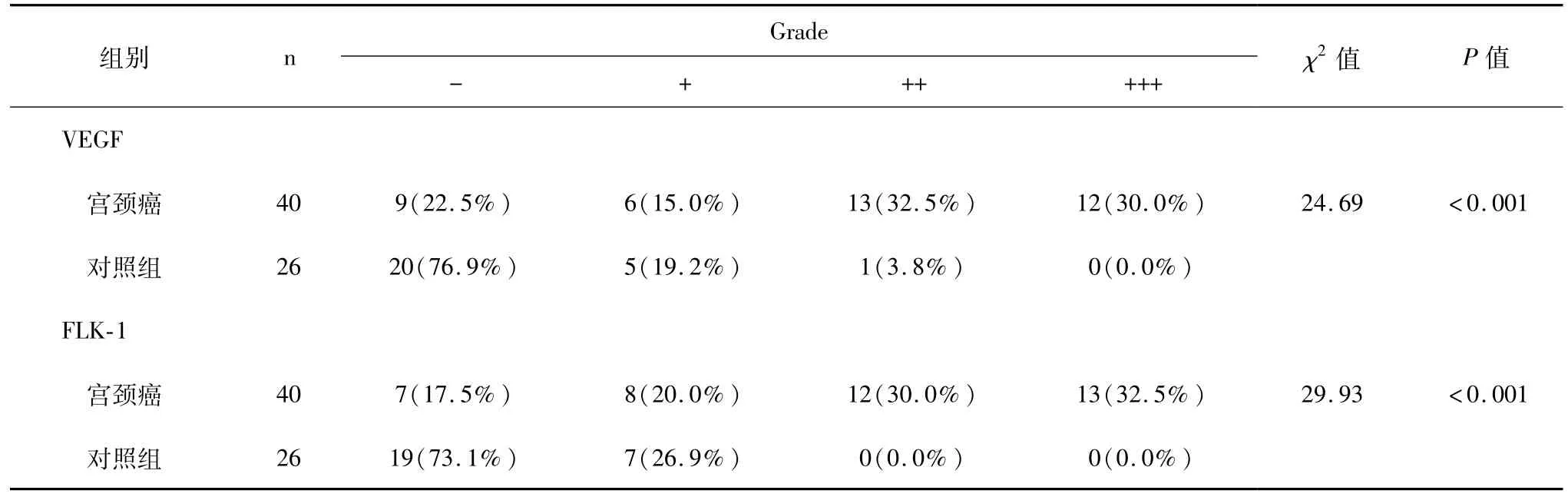
表2 宫颈癌与癌旁宫颈组织VEGF/FLK-1阳性表达率对照
图3~6分别为宫颈癌与癌旁宫颈组织的免疫组化染色图片。宫颈癌组织中MVD值、VEGF及FLK-1阳性表达率与临床分期及分化程度相关,与浸润深度无明显相关,见表3。
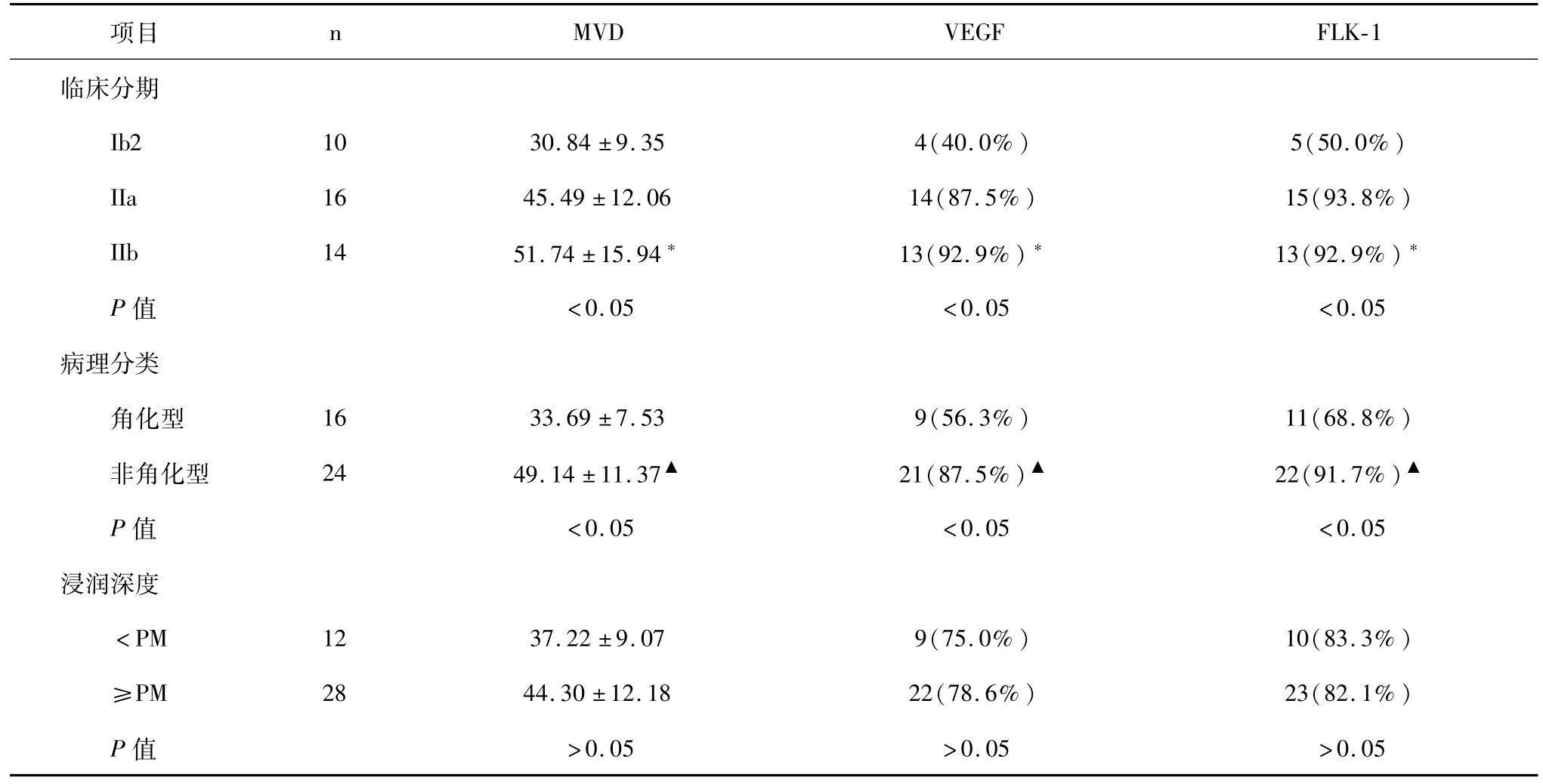
表3 不同病理特征宫颈癌MVD、VEGF和FLK-1关系
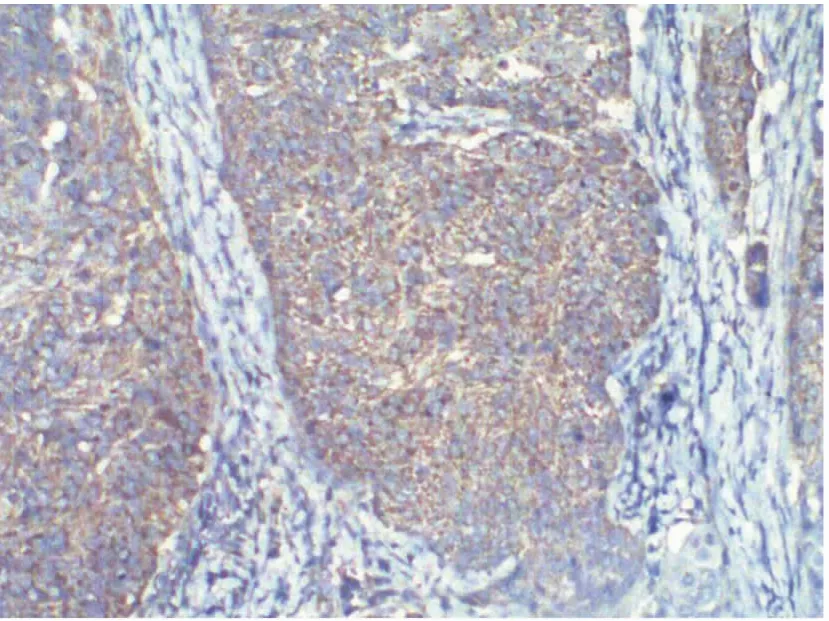
图3 宫颈癌组织VEGF(100×)
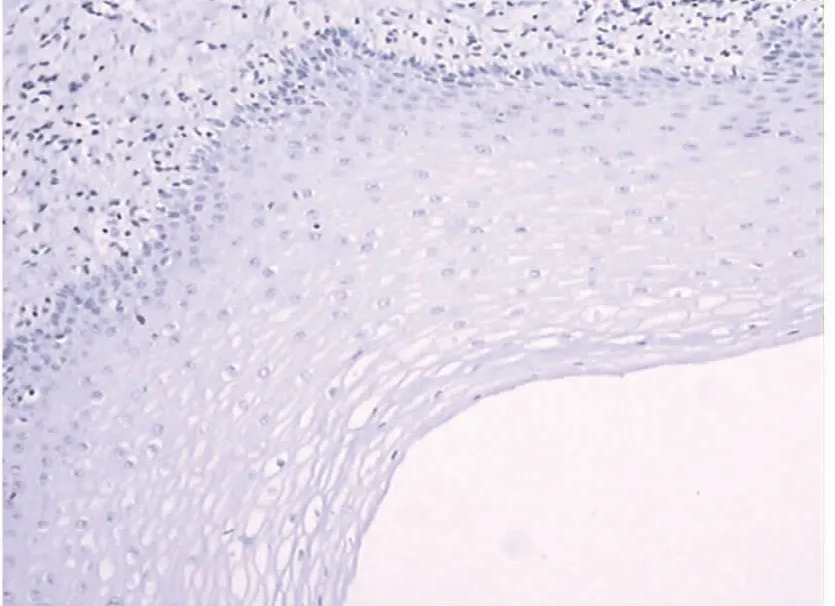
图4 正常癌旁宫颈组织VEGF(100×)

图5 宫颈癌组织Flk-1(100×)

图6 正常癌旁宫颈组织Flk-1(100×)
讨 论
目前,微血管密度(microvessel density,MVD)是评估肿瘤组织内血管生成形态学的金标准。CD34则是标记微血管的常用指标,特异性高,能直观、敏感并定量评估血管生成的情况,可作为有效标志物判定肿瘤的生物学行为,辅助临床制定合理治疗方案。
有研究证实,肿瘤在无新生血管生成的情况下,肿瘤的大小不会超过1~2mm3[3],转基因动物肿瘤模型实验研究显示,从原位癌进展到侵袭性癌的过程与微血管的发生紧密相关[4]。临床分期愈高MVD值也愈高,证明肿瘤的生长、周边浸润和转移均有赖于微血管数量的增加及充分的血液供应。本研究结果显示宫颈癌组织中的MVD值明显高于癌旁宫颈组织,二者间差异有显著统计学意义(P<0.001),VEGF高表达的病例组比不表达的病例组具有更高的MVD值,这与LEE等[5]的研究结果相符。
VEGF是一种外分泌蛋白,可增加血管的通透性,对血管内皮细胞增殖起主要作用。在肿瘤生长过程中,肿瘤细胞不断快速的增殖使其处于相对缺氧的环境状态,此时肿瘤组织通过增加VEGF自分泌过程来刺激血管内皮细胞分裂及增殖,促进癌灶内部新生血管的生成,有利于肿瘤组织的浸润及生长。BATES等[6]也证实了上述观点,其研究显示在胚胎发育以及外伤愈合等供血需求增加的情况下,VEGF呈较高水平表达。目前,针对VEGF与肿瘤间关系的研究已经开展很多,证实VEGF同时存在于肿瘤组织和肿瘤间质的血管内皮细胞中,在鼻咽癌、食管癌、肝癌及肺癌组织中VEGF呈明显高表达[7-10]。
目前证实VEGF有多种受体存在,而FLK-1则是VEGF的重要受体之一,FERRARA等[11]研究表明VEGF可促进内皮细胞的增殖、增加肿瘤的血管通透性,且主要通过VEGF结合并激活FLK-1受体来实现新生血管的生成。MASSOT等[12]研究表明,VEGF/FLK-1通路刺激内皮祖细胞迁移和血管化,在肿瘤的进展中扮演重要角色。刘维新等[13]研究证实,VEGF及其受体FLK-1在溃疡性结肠炎及溃疡性结肠炎相关性结直肠癌的血管生成过程中起着重要的作用,与炎症及肿瘤的发生、发展密切相关。本研究结果显示宫颈癌中VEGF及FLK-1呈现高表达,与对照组间差异均有统计学意义(P<0.001),在40例宫颈癌标本中VEGF/FLK-1的阳性表达率分别为77.5%和82.5%,而癌旁宫颈组织内的阳性表达率仅为23.1%和26.9%,且大部分为弱阳性,证实了VEGF及其受体FLK-1在宫颈癌的生长过程中起着很重要的作用,且二者间存在明显正相关。
本研究结果显示宫颈鳞癌组织中MVD值及VEGF/FLK-1阳性表达率与肿瘤临床分期及病理类型相关,其中IIb期宫颈癌的MVD值及VEGF/FLK-1阳性表达率明显高于Ib2期组,IIb期与IIa期之间则无明显差异;非角化型鳞癌组中MVD值、VEGF及受体FLK-1阳性表达率明显高于角化型组,组间各参数差异均具有统计学意义(P<0.05),以上结果证实了MVD、VEGF及其受体FLK-1与肿瘤的增殖及发展是紧密相关的,与刘维新等[13]的研究结果相符。另一结果显示,MVD值及VEGF/FLK-1阳性表达率与浸润深度无明显相关(P>0.05),证实无论肿瘤是否浸润固有肌层,肿瘤组织内微血管的生成及VEGF/FLK-1均呈现高表达,但二者间差异无显著统计学意义。
张莉等[14]研究结果显示在正常宫颈组织、癌旁组织、宫颈癌组织中VEGF-C的表达量依次增加,宫颈癌组织明显高于正常宫颈组织、癌旁组织。赵炎等[15]研究证实,早期肾癌旁组织中高表达的CD34+/FLK-1及内皮祖细胞可通过分泌VEGF参与癌旁血管新生,且癌灶的大小与血管内皮干细胞表达呈正相关,推测其可能促进了癌灶的浸润性生长。本研究中,宫颈癌组织明显高表达VEGF,癌旁组织的VEGF及FLK-1部分呈阴性表达,少部分呈现弱阳性或中度阳性表达且以弱阳性为主,与上述研究相符。分析少部分宫旁组织阳性表达的原因,可能与这些样本癌灶体积较大,浸润性生长有关。
总之,VEGF及其受体FLK-1在宫颈癌的发生发展中起着重要的作用,二者可作为宫颈癌治疗的重要标靶,可通过抑制血管内皮生长因子在肿瘤组织中的阳性表达或对其受体FLK-1进行调控,阻止或减缓肿瘤血管生成进程,提高宫颈癌治疗后的生存率。
