脓毒症患者细胞免疫状态与预后的研究
2019-08-01黄鑫波明静
黄鑫波 明静
(梧州市红十字会医院重症科 广西 梧州 543002)
脓毒症近年来发病率不断增加,以机体细胞免疫功能障碍为主要表现,而导致脓毒症患者死亡的重要因素为免疫抑制[1]。因此,本次研究对脓毒症患者T淋巴细胞亚群状态及预后进行分析,报告如下。
1.资料与方法
1.1 一般资料
选取2017年5月—2018年12月我院收治的80例脓毒症患者,至患者出院时是否生存分为生存组与死亡组。两组患者一般资料对比无差异(P>0.05),见表1。纳入标准:(1)年龄>18岁;(2)符合脓毒症诊断标准[2]。排除条件:(1)自身免疫性疾病和免疫缺陷性疾病患者;(2)近6个月类固醇激素及免疫抑制剂用药史;(3)恶性肿瘤患者;(4)不愿意配合治疗及研究者。
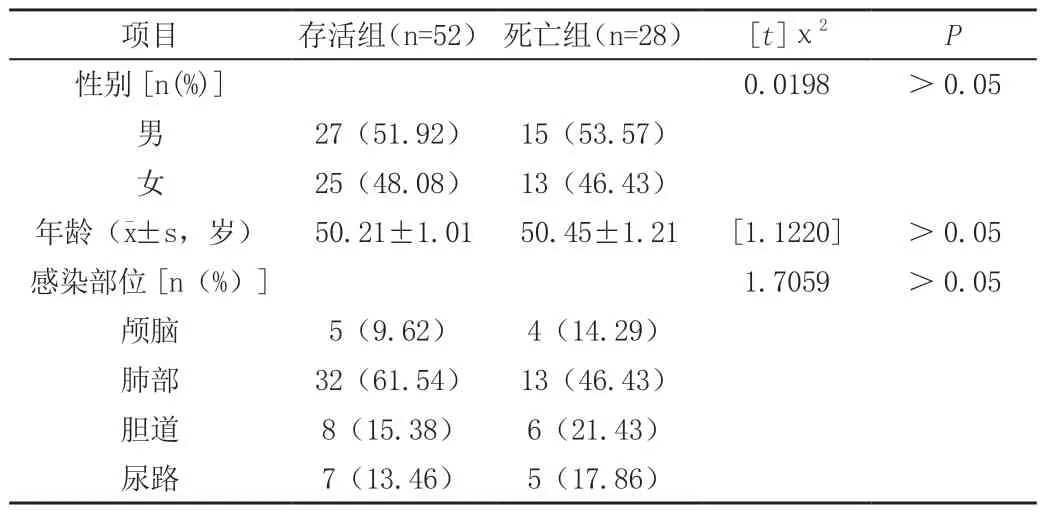
表1 两组患者的临床资料比较
1.2 方法
治疗方式:所有患者均按脓毒症规范治疗,包括血管活性药物应用、液体复苏、氧疗、抗生素治疗、血液净化等。
细胞免疫指标检测:在入组后第1天、第4天抽取患者5毫升外周静脉血,血样在6小时内进行测定,使用本院提供的流式细胞分选仪,检测患者T淋巴细胞亚群:CD3+、CD4+、CD8+T淋巴细胞百分比,并计算CD4+T淋巴细胞/CD8+T淋巴细胞数值。分析T淋巴细胞亚群的变化与脓毒症预后的关系。
1.3 统计学处理
采取SPSS25.0软件统计,计量资料采用t检验,计数资料采用χ2检验,P<0.05表示差异有统计学意义。
2.结果
治疗第1天,两组患者CD3+、CD4+、CD8+以及CD4+/CD8+比值无统计学差异(P>0.05),治疗第4天,存活组患者CD3+、CD4+、CD8+以及CD4+/CD8+比值显著高于第1天(P<0.05),且高于死亡组(P<0.05),见表2。
表2 两组患者T淋巴细胞亚群的变化()
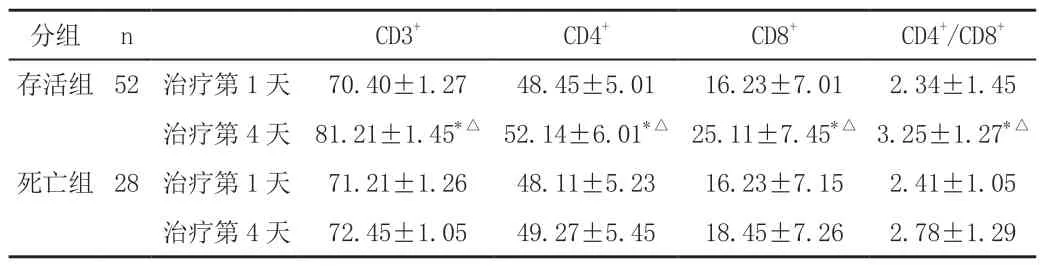
表2 两组患者T淋巴细胞亚群的变化()
注:与治疗第一天相比,*P<0.05;与死亡组相比,△P<0.05。
分组 n CD3+ CD4+ CD8+ CD4+/CD8+存活组 52治疗第1天 70.40±1.27 48.45±5.01 16.23±7.01 2.34±1.45治疗第4天 81.21±1.45*△ 52.14±6.01*△ 25.11±7.45*△ 3.25±1.27*△死亡组 28治疗第1天 71.21±1.26 48.11±5.23 16.23±7.15 2.41±1.05治疗第4天 72.45±1.05 49.27±5.45 18.45±7.26 2.78±1.29
3.讨论
据相关研究显示,脓毒症的发病本质主要是由于机体过度释放炎性介质从而导致自身免疫反应失控,引起免疫功能紊乱[3]。T淋巴细胞亚群是机体细胞免疫重要成分,其水平高低反映机体细胞免疫的活跃程度,T淋巴细胞凋亡增加,提示机体存在免疫抑制,脓毒症患者出现免疫抑制则增加死亡率。因此在脓毒症病程中监测T淋巴细胞亚群的变化具有重要的临床意义。
本研究结果提示,治疗第1天,两组患者CD3+、CD4+、CD8+以及CD4+/CD8+比值无统计学差异(P>0.05),治疗第4天,存活组患者CD3+、CD4+、CD8+以及CD4+/CD8+比值明显高于第1天(P<0.05),且高于死亡组(P<0.05)。提示脓毒症患者出现T淋巴细胞增殖不良会影响预后。潘东峰等[4]研究提示,脓毒症患者存在明确的免疫功能紊乱,脓毒症严重程度与T淋巴细胞亚群变化两者为负相关。CD3+T淋巴细胞为T淋巴细胞总数,主要反映细胞免疫总水平;CD4+T淋巴细胞为辅助性T淋巴细胞(Th),在脓毒症中主要发挥清除病原菌细胞、免疫启动的作用;CD8+T淋巴细胞为杀伤性T淋巴细胞(Tc),主要发挥抑制细胞免疫、防止过度免疫功能;CD4+T淋巴细胞和CD8+T淋巴细胞互相制约,正常情况下使CD4+/CD8+比值稳定在一定范围。因此根据本研究可推断:脓毒症患者因继发细胞免疫功能缺陷,导致病原体不能被有效清除,脓毒症状态持续存在,影响细胞免疫功能紊乱进一步加重。若不能打断其恶性循环,最终导致脓毒症病情加重、机体死亡。
综上所述,脓毒症患者监测外周血T淋巴细胞亚群的变化可以评估疾病预后。本研究样本量小,无动态监测T淋巴细胞亚群的变化趋势,仍需要大样本的对照研究进一步验证此观点。
