不同方案治疗IgA肾病的早期疗效比较
2019-07-29李欣忆李贵森
李欣忆,李贵森
(1.西南医科大学附属医院肾内科,四川 泸州 646000;2 四川省医学科学院·四川省人民医院肾内科,四川 成都 610072)
IgA肾病(IgA nephropathy,IgAN)是最常见的原发性肾小球肾炎,发病率高,东亚人群尤其是我国人群中更常见[1]。尽管给予积极的治疗,仍有15%~40%患者在确诊后10~30年逐渐进展至终末期肾病,严重影响患者的寿命和生活质量[2]。由于IgAN的广泛性与异质性,大规模RCT数据的缺乏,IgAN的初始治疗方案及预后也存在高度异质性,迫切需要寻找影响IgAN早期疗效的指标,用于指导临床治疗。本研究比较单纯使用肾素-血管紧张素系统阻断剂(renin-angiotensin system inhibitor,RASI),或联合激素或免疫抑制剂治疗,对于IgAN患者的早期疗效,旨在为临床选用最佳初始治疗方案提供客观依据。
1 资料与方法
1.1 一般资料2012年1月至2017年12月在四川省人民医院住院并经肾活检穿刺确诊为IgA肾病患者130例,均符合WHO原发性肾小球疾病的病理诊断分类标准[3]。根据治疗方案分为RASI组24例,RASI+糖皮质激素(prednisone,P)组54例,RASI+P+免疫抑制剂(immunosuppressant,I)组52例。本研究方案经本院伦理委员会批准。
1.2 方法收集患者资料包括:①一般资料:性别、年龄、血压;②临床资料:血清白蛋白、血肌酐、24小时尿蛋白定量、尿酸、肾小球滤过率(eGFR);③ 治疗方案:血管紧张素转换酶抑制剂(angiotensin-converting enzyme inhibitor,ACEI)或血管紧张素II受体阻断剂(angiotensin receptor blocker,ARB)、糖皮质激素、免疫抑制剂(环磷酰胺/来氟米特);④随访资料的收集:血压、24小时尿蛋白定量(24 hUP)、血清肌酐(SCr)、血尿酸(UA)等,以及随访时间,激素和免疫抑制剂治疗时间;⑤不良事件:心血管事件,感染,血栓,肝功能异常,骨髓抑制等。采用通过慢性肾病流行病学协作组(Chronic Kidney Disease Epidemiology Collaboration,CKD-EPI)公式估算eGFR[4]。
1.3 疗效判定[5]根据6月时治疗反应来评估疗效。完全缓解定义为治疗6月后24小时尿蛋白<0.3 g/d,生化指标正常,无肾功能下降。部分缓解定义为24小时尿蛋白定量较基础值下降≥50%,且肾功能稳定(血肌酐正常或上升不超过20%);未缓解定义为24小时尿蛋白定量下降<50%,伴或不伴肾功能恶化。临床总有效率=(完全缓解+部分缓解)/总例数×100%。
1.4 统计学方法采用SAS 9.4统计软件分析数据。计量资料以均数±标准差表示,多组间比较采用方差分析或Kruskal-Wallis 秩和检验,组间比较采用LSD-t检验或DSCF检验;计数资料比较采用卡方检验或Fisher精确概率法。P< 0.05为差异有统计学意义。
2 结果
2.1 临床资料分析RASI+P+I组基线血肌酐水平高于其他两组,eGFR低于其他两组;RASI组基线血清白蛋白水平高于其他两组(P< 0.05);其他指标三组之间差异无统计学意义(P> 0.05),见表1。

表1 三组临床资料比较
a与RASI组比较,P< 0.05;b与RASI+P组比较,P< 0.05
2.2 三组临床疗效比较治疗6月后,RASI+P组与RASI+P+I组治疗有效率均高于RASI组(χ2=10.47,4.89,P= 0.005),见表2。
2.3 三组治疗前后各指标水平变化治疗6月后三组患者eGFR水平、血清白蛋白、尿蛋白定量较基线时明显改善。其中RASI+P组及RASI+P+I组eGFR水平与RASI组比较差异有统计学意义(P< 0.05)。见表3。

表2 三组临床疗效比较
a 与RASI组比较,P< 0.05
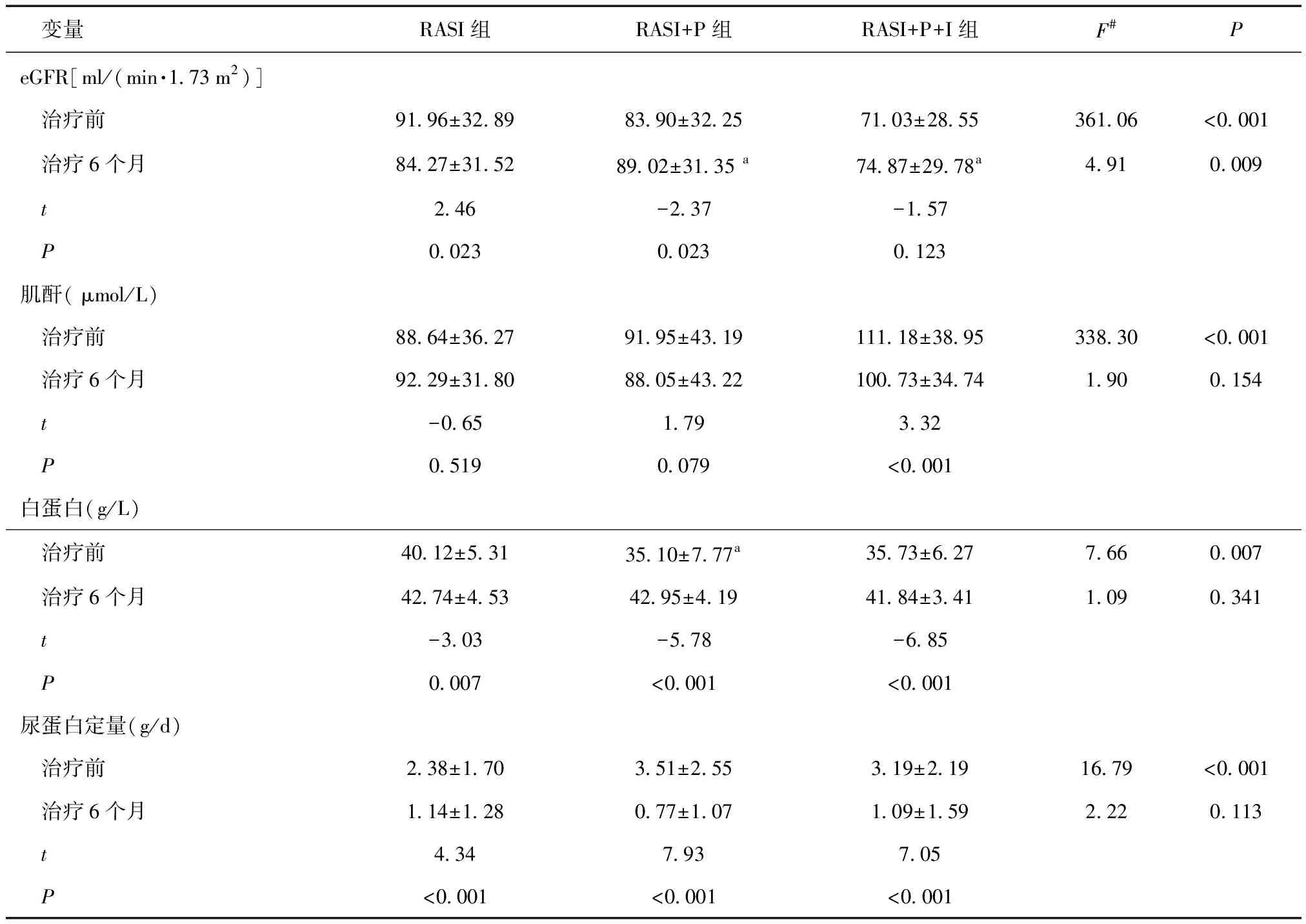
表3 治疗6个月eGFR、肌酐、白蛋白和尿蛋白的变化
a与RASI组比较,P< 0.05;# 以治疗6个月为因变量,分组为固定因素,治疗前为协变量的协方差分析
2.4 不良反应治疗6月内,RASI组无新发不良反应,RASI+P组出现2例肝功能损害,轻度感染1例,RASI+P+I组出现血压升高1例,肝功能损害1例,血糖升高2例,两组间不良反应比较,差异无统计学意义(P> 0.05)。
3 讨论
IgA肾病是一组以肾小球系膜区IgA或IgA沉积为主,伴或不伴系膜区C3、IgG等其他免疫球蛋白沉积的肾小球肾炎。全球各国报道的原发性IgAN发病率不一,但较有明显的地域差异,亚太地区发病率最高,约占亚太地区原发性肾小球疾病的30%~50%,其次为欧洲,非洲最低[6]。IgAN的发病机制仍不十分明确,普遍认为IgA1分子O-糖基化异常后发生的一系列与免疫介导炎症损伤的级联相关,此外,遗传因素在疾病发生发展中起到一定的作用[7]。
IgAN的临床表现存在明显的个体差异,主要表现以反复发作肉眼血尿或镜下血尿,伴或不伴有蛋白尿、高血压、肾功能损害等。KDIGO指南推荐,治疗IgAN的主要措施是RAS阻断剂的使用,目前还存在关于免疫抑制剂的有效性和安全性的争议,然而,目前对疗效有预测价值的评估指标及评估时机尚不明确[8]。研究显示,RASI在稳定全身和肾脏血压,从而降低蛋白尿,延缓肾损害进展的肾脏保护效应,目前作为是进展性IgAN肾病患者的第一线药物[9]。从IgAN的发病机制知道,循环中异常糖基化IgA1形成增多,导致机体产生针对异常糖基化IgA1的自身抗体,理论上讲,糖皮质激素和/或免疫抑制剂可能通过抑制其自身抗体产生及后续的补体活化过程而减少尿蛋白,保护肾功能。但既往研究提示,环磷酰胺短期联用激素在肾功能迅速下降伴新月体形成的IgA肾病患者中获益,而在肾功能轻中度下降的患者中获益与单用激素效果差异不显著,甚至带来更严重的副作用[10]。来氟米特能通过抑制络氨酸激酶和二氢乳酸脱氢酶而抑制T细胞和B细胞的活化增值而发挥免疫抑制作用,但指南推介证据级别较低,其不良反应需经一步研究[11]。
截至目前,蛋白尿、初始eGFR下降、严重的病理损伤,高血压、高蛋白血症已经被多数研究证实严重影响IgAN患者的肾脏生存率,导致疾病进一步进展为ESRD。可见目前对IgAN长期肾脏结局预测的研究较多,而对治疗效果的预测因素研究较少。Frederic等在研究中证明了早期(6月)治疗反应:血肌酐下降,24 h尿蛋白<1.0 g/d是肾脏结局的最佳预测指标[12]。Coppo等提出IgAN初始免疫抑制治疗可改善肾脏结局,这可能与免疫抑制剂的“记忆效应”相关[2]。本研究中RASI+糖皮质激素组患者的临床总有效率明显高于单用RASI组与RASI+糖皮质激素+免疫抑制剂组,治疗后的肾功能、白蛋白、尿蛋白定量在加用糖皮质激素伴或不伴免疫抑制剂治疗组中明显改善,提示了糖皮质激素或免疫抑制剂在改善IgA肾病患者早期肾功能中具有较好的影响作用。但激素治疗与联合免疫抑制剂(CTX/LEF)治疗之间差异不显著,且两者均产生相关不良事件。研究结果与TESTING的结果相似,但副作用并不严重,因为本研究中的激素多使用强的松,而TESTING中均使用甲泼尼龙可能有一定关系[13]。但本研究是回顾性研究,样本量也较小,还需要更大样本来长期比较其疗效和安全性。
综上所述,激素治疗与联合免疫抑制剂治疗在治疗早期均能有效改善患者肾功能,提高治疗效果,从而在一定程度上影响患者肾脏预后,因此,对于单用RASI没有获得缓解的患者,建议及时加用激素及免疫抑制方案治疗。治疗过程中仍然需要密切观察。
