从新版高血压防治指南看高血压管理
2019-07-22中日医院心脏科副主任医师陈改玲北京中医药大学博士研究生王建新图片提供
文/中日医院心脏科副主任医师 陈改玲 北京中医药大学博士研究生 王建新 图片提供/壹 图
2018年底,《2018年中国高血压防治指南修订版》正式发布。新版指南结合我国国情、我国人群高血压流行特点及新的研究证据修订。近期研究数据显示,我国90%的高血压患者伴有至少一项心血管危险因素,属心血管中高危人群;脑卒中仍是目前我国高血压人群最主要的并发症,新版指南强调预防卒中应作为治疗高血压的主要目标。
一、高血压定义及心血管病风险
1.高血压的定义
新版指南在高血压的定义方面坚持既往的标准,在未使用降压药物的情况下,诊室收缩压(SBP)≥140毫米汞柱(mmHg)和(或)舒张压(DBP)≥90mmHg。根据血压升高水平,将高血压分为1级、2级和3级。
2.我国高血压人群心血管病风险
研究数据显示,心脑血管疾病死亡占总死亡人数的40%以上,脑卒中的年发病率为250/10万,冠心病事件的年发病率为50/10万,脑卒中发病率是冠心病事件发病率的5倍。脑卒中仍是我国高血压人群最主要的心血管病风险,预防脑卒中是我国治疗高血压的重要目标。
二、高血压患者心血管病风险评估
高血压是影响心血管事件发生和预后的独立危险因素,除了血压升高外,大部分高血压患者还存在其他心血管病危险因素。因此,新版指南重视心血管病风险评估,高血压患者的诊断和治疗不能只依据血压水平,需要对患者进行心血管病风险的综合评估,进行危险分层。依据高血压患者的心血管病风险确定是否启动降压治疗,优化降压治疗方案,确立更合适的血压控制目标,进行综合管理。
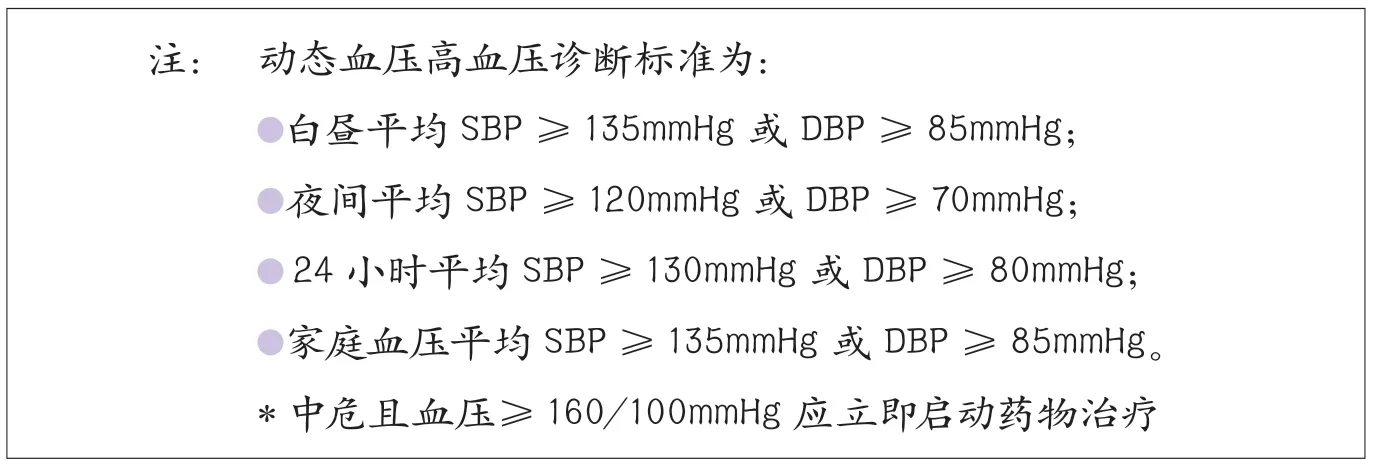
新版指南仍采用2005年与2010年中国高血压指南的分层原则和基本内容,根据血压水平、心血管病危险因素、靶器官损害、临床并发症和糖尿病进行心血管病风险分层,分为低危、中危、高危和很高危4个层次。因此,对于高血压患者,除了关注血压水平,还需要规范化验、检查,寻找其他心脑血管病危险因素、靶器官损害证据及相关临床情况,评估患者的心脑血管病风险程度以指导诊断和治疗。
血压的“正常高值”
新版指南体现高血压诊治“关口前移”的新理念,将血压在130~139/85~89mmHg的人群进行危险分层,强调对于血压“正常高值”的人群,如果10年心血管病风险属于高危人群,也应早期干预,在生活方式改善的基础上,必要时启动药物治疗。
高血压与房颤
对于高血压病患者,新指南将房颤新增为高血压危险分层中伴随的心脏疾病。房颤是造成脑栓塞的主要诱因,同时也可以引发冠心病事件与心力衰竭,因此突出其危害性至关重要。对于血压在130~139/85~89mmHg的人群,如合并房颤,即为高危患者,应积极管理。
高血压与血糖
新版指南分别根据血糖(空腹与餐后)与糖化血红蛋白的水平将糖尿病患者分为“新诊断”与“已治疗但未控制”两种情况。新诊断的糖尿病定义为空腹血糖≥7.0mmol/L(毫摩尔/升)或餐后血糖≥11.1mmol/L;已治疗但未控制的糖尿病定义为糖化血红蛋白(HbA1c)≥6.5%。
三、高血压的治疗策略
新版指南明确提出,高血压治疗的根本目标是降低发生心、脑、肾及血管并发症和死亡的总危险。降压治疗的获益主要来自血压降低本身。在改善生活方式的基础上,应根据高血压患者的血压水平和总体风险水平,决定给予降压药物的时机与强度,同时干预可纠正的危险因素、靶器官损害和并存的临床疾病。鉴于我国高血压患者以卒中为主要并发症,因此在条件允许的情况下,指南建议采取强化降压的治疗策略,以取得最大的心血管获益。初诊高血压患者的处理流程可参考图1。
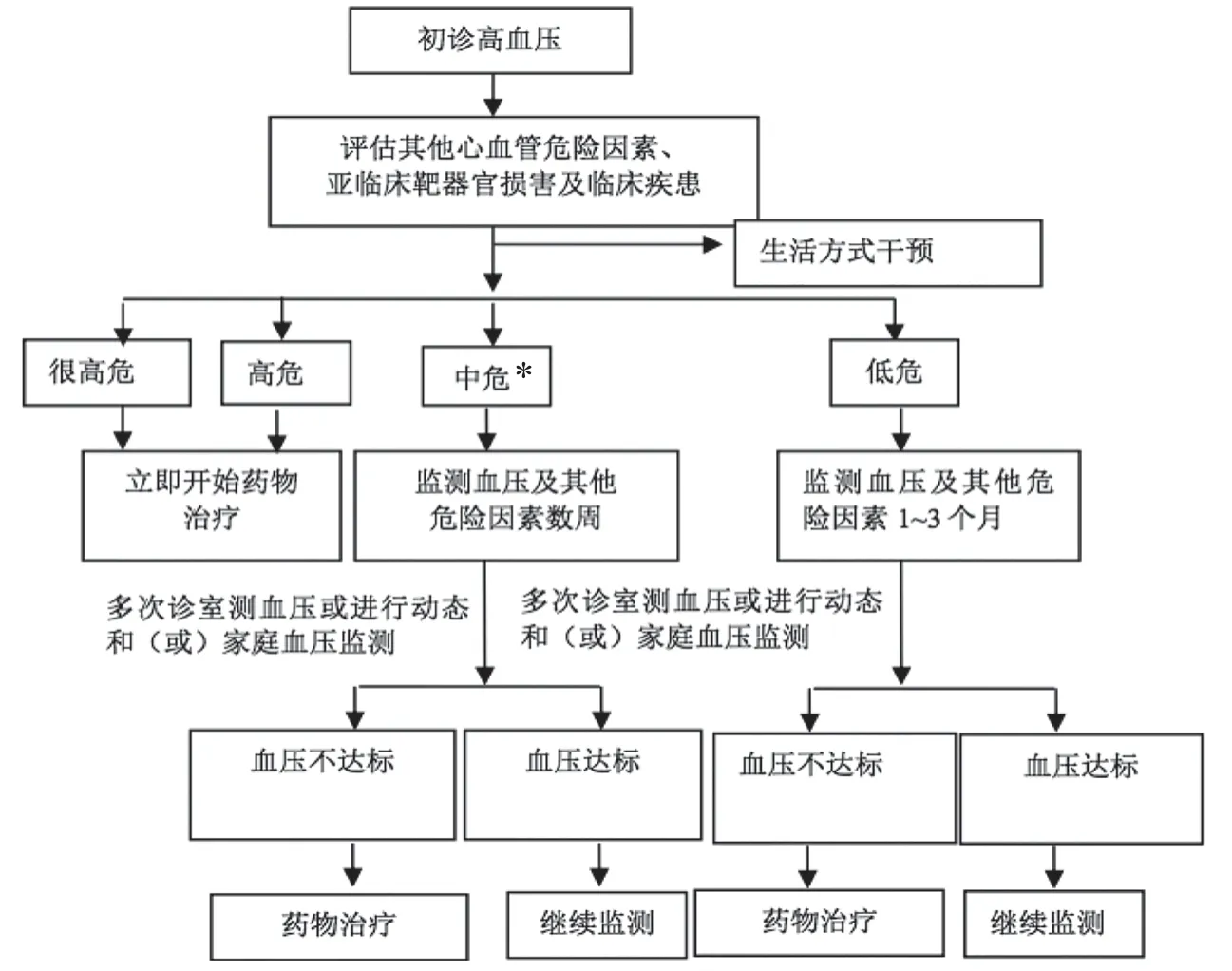
图1 初诊高血压患者的处理流程
降压目标
对于一般的高血压患者,新指南建议血压应降至<140/90mmHg;对于能耐受者和部分高危及以上的患者,可进一步降至<130/80mmHg。
针对特殊人群的降压目标,新指南建议如下。
●老年人老年高血压治疗的主要目标是收缩压达标,对于衰弱症患者需综合评估。分步骤降压达标,即65~79岁的老年人,如血压≥150/90mmHg,应开始药物治疗,第一步应降至<150/90mmHg;如能耐受,目标血压降至<140/90mmHg。80岁以上的老年人,收缩压≥160mmHg时开始药物治疗,血压应降至<150/90mmHg;如能耐受,可进一步降至<140/90 mmHg。
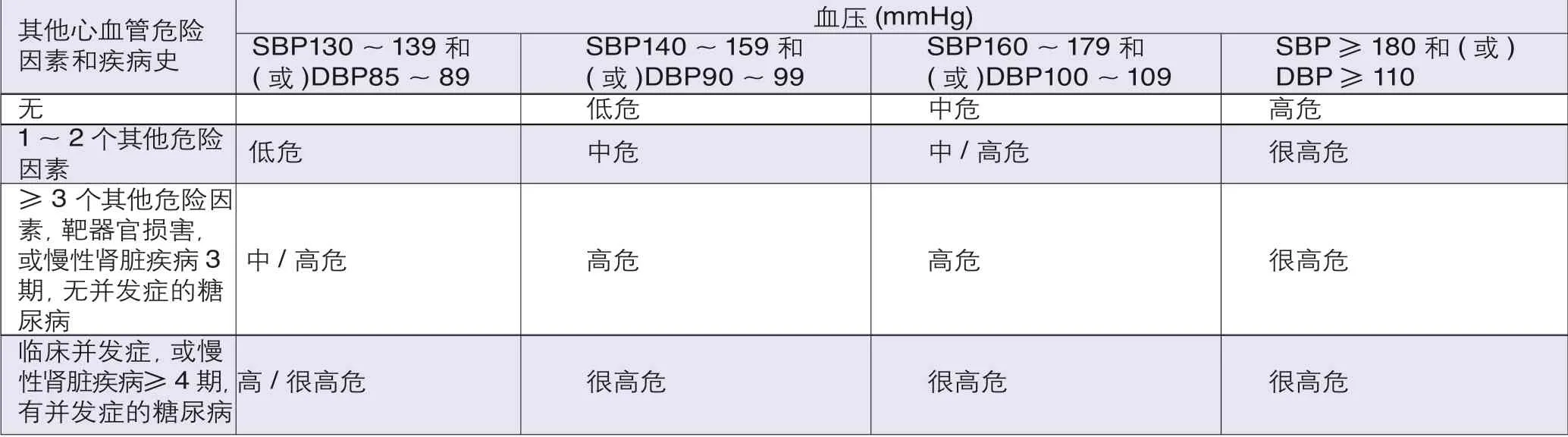
血压升高患者心血管风险水平分层
●高血压伴慢性肾脏病、糖尿病和冠心病(心力衰竭)的人群指南建议均将血压控制在130/80mmHg以下。
●高血压伴卒中人群病情稳定的卒中患者,血压≥140/90mmHg时应启动降压治疗,降压目标为<140/90mmHg。急性缺血性卒中并准备溶栓者的血压应控制在<180/110mmHg。当急性脑出血患者SBP>220mmHg时,应积极使用静脉降压药物降低血压;当SBP>180mmHg时,可使用静脉降压药物控制血压,160/90mmHg可作为参考的降压目标值。
降压策略
新指南指出,除高血压急症和亚急症外,对大多数高血压患者而言,应根据病情,在4周内或12周内将血压逐渐降至目标水平;年轻、病程较短的高血压患者,降压速度可稍快;老年人、病程较长,有合并疾病且耐受性差的患者,降压速度则可稍慢。
生活方式干预
我国人群高血压发病的重要危险因素为高钠、低钾膳食,超重及肥胖,过量饮酒,长期精神紧张等。生活方式干预可以降低血压、预防或延迟高血压的发生、降低心血管病风险。因此指南明确指出,任何时候、任何高血压患者(包括血压高值的人群)均应进行生活方式干预,生活方式干预应该连续贯穿高血压治疗的全过程。生活干预主要措施包括:减少钠盐摄入,每人每日食盐摄入量逐步降至<6克,增加钾摄入;合理膳食,平衡膳食;控制体重,使体重指数(BMI)<24,腰围男性<90厘米、女性<85厘米;彻底戒烟,避免被动吸烟;不饮酒或限制饮酒;增加运动,中等强度,每周4~7次,每次持续30~60分钟;减轻精神压力,保持心理平衡。
降压药物选择
常用的五大类降压药物均可作为初始治疗用药,应根据特殊人群的类型、合并疾病选择针对性的药物,进行个体化治疗。应根据血压水平和心血管病风险选择初始单药或联合治疗。降压药物治疗时机的选择上,指南建议高危和很高危的患者,应立即启动降压药物治疗;中危患者,可观察数周,改善生活方式,如血压仍不达标,则应开始药物治疗;低危患者,则可进行1~3个月的观察,密切随诊。
●起始剂量一般患者采用常规剂量,老年人及高龄老年人初始治疗时通常应采用较小的有效治疗剂量。根据需要,可考虑逐渐增加至足剂量。
●长效降压药物优先使用长效降压药物,以有效控制24小时血压,更有效预防心脑血管并发症发生。
●联合治疗联合用药时,降压机制相互补充,具有相加的降压作用,可抵消或减轻单药的不良反应。因此新指南更加积极地建议,对血压≥160/100mmHg、高于目标血压20/10mmHg的高危患者或单药治疗未达标的高血压患者,应积极进行联合降压治疗,包括自由联合或单片复方制剂。对血压≥140/90mmHg的患者,也可起始联合治疗。指南指出单片复方制剂(SPC)是联合治疗的新趋势,因其使用更加方便,可显著改善治疗的依从性及降压疗效。
●个体化治疗根据患者合并疾病的不同和药物疗效及耐受性,以及患者个人意愿或长期承受能力,选择适合患者个体的降压药物。
●药物经济学高血压是终身治疗,需要考虑成本-效益比。
四、重视继发性高血压排查
继发性高血压是某些疾病在发生发展过程中产生的症状之一,当原发病治愈后血压也会随之下降或恢复正常。继发性高血压除了高血压本身造成的危害以外,伴发的电解质紊乱、内分泌失衡、低氧血症等,还可导致独立于血压之外的心血管损害,其危害程度较原发性高血压更大,需早期识别、早期治疗。
新版指南建议,新诊断高血压患者要判断高血压的原因,区分是原发性还是继发性高血压,应该进行常见的继发性高血压筛查,包括肾实质性高血压、肾血管疾病、原发性醛固酮增多症、阻塞性睡眠呼吸暂停综合征等。难治性高血压应该考虑到继发性高血压的可能性。必要时建议到高血压专科就诊。
