MRI与CT诊断强直性脊柱炎骶髂关节病变的应用价值分析
2019-07-09张月潇大连港医院放射科辽宁大连116000
张月潇 大连港医院放射科 (辽宁 大连 116000)
内容提要: 目的:研究强直性脊柱炎骶髂关节病变应用MRI与CT诊断的价值。方法:选择本院2017年4月~2018年4月收治的80例强直性脊柱炎骶髂关节病变患者进行研究,均接受MRI与CT诊断,分析诊断结果。结果:MRI对于强直性脊柱炎0级的检出率低于CT,1级的检出率高于CT,P<0.05,对于2、3、4级的检出率与CT差异不明显,P>0.05;经CT检查的骨质硬化、骨质侵蚀检出率为60%、77.5%,均明显高于MRI38.75%、57.50%,P<0.05。结论:两种诊断方式更有优势,临床可以根据需要选择,必要时可以联合应用两种方法进行诊断,以保证更高的诊断准确率。
强直性脊柱炎属于血清阴性脊柱关节病变,前期骶骼关节受侵犯更明显,大部分患者都会出现骶骼关节受累[1]。影像学方法是临床对于这一疾病诊断的主要方法,常用的方法包括MRI、CT、X射线片,但具体哪种方法更好还没有得到统一结论。本研究以本院2017年4月~2018年4月收治的80例强直性脊柱炎骶髂关节病变患者为对象,具体分析MRI、CT用于诊断的不同价值。
1.资料与方法
1.1 临床资料
选择本院2017年4月~2018年4月收治的80例强直性脊柱炎骶髂关节病变患者进行分析,包括48例男以及32例女,年龄23~53岁,平均(35.28±10.36)岁;患者病程在0.6~6.5年,平均(4.12±1.18)年。全部患者均对本研究内容知情同意,且研究经医院伦理委员会批准。
1.2 方法
全部患者均先后接受CT、MRI检查,CT检查选择16层螺旋CT,患者保持仰卧,以各向同性为扫描方式,参数设置:准直0.6mm,螺距1.0,矩阵512×512,将获取的图像传送到工作站开展后处理。在层厚0.6mm、重组间隔50%下进行斜冠状位、斜轴位下的多平面重建,期间根据需要对窗位、窗宽进行调节。
MRI检查选择1.5T超导磁共振扫描仪,与CT方法相同进行检查,患者保持平躺,矩阵设置为256×256。SE脂肪抑制序列T1WI,TE=11~18ms,TR=450~550ms。梯度回波(GRE)3DFLASH序列:TE=10ms,TR=500ms,翻转角度30˚。横断面脂肪抑制序列(FSE)T2WI,TE=95ms,TR=5000ms。FS-T1WI:TE=12ms,TR=660ms。假设平扫期间有可疑的活动性病变,利用Gd-DT-PA作为对比剂开展增强扫描。
1.3 判定标准
强直性脊柱炎分级:0级:检查显示没有异常;1级:骨性关节面毛糙,能够发现小囊变区、骨小梁增粗以及紊乱;2级:双侧骶骼关节面出现对称或不对称的虫蚀样骨质破坏,出现程度不一骨质增生硬化,不过关节间隙正常存在;3级:同2级病变,不过关节间隙有狭窄或者增宽表现,部分关节有强直变化;4级:3级病变之外关节出现完全强直。比较两种方法下骨质硬化、骨质侵蚀检出情况。
1.4 统计学分析
通过SPSS22.0软件对本研究获取的全部结果实施分析,n、%表示分级结果及骨质硬化、骨质侵蚀检出情况,χ2检验,P<0.05表示差异有统计学意义。

表1. 两种方法下强直性脊柱炎分级检出情况比较(n=80,%)
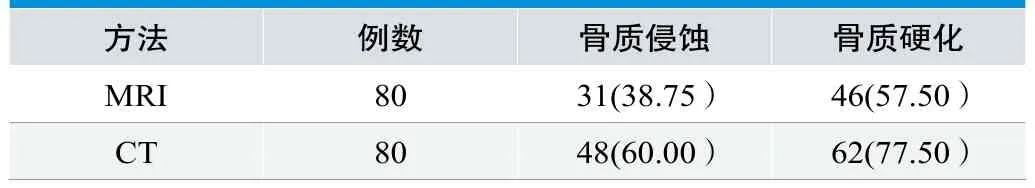
表2. 两种方法下骨质硬化、骨质侵蚀检出率比较(n=80,%)
2.结果
2.1 强直性脊柱炎分级
MRI对于强直性脊柱炎0级的检出率低于CT,对于1级的检出率高于CT,P<0.05,对于2、3、4级的检出率与CT差异不明显,P>0.05,见表1。
2.2 骨质硬化、骨质侵蚀检出率
本组80例患者经CT检查的骨质硬化、骨质侵蚀检出率均明显高于MRI,差异有统计学意义,P<0.05,见表2。
3.讨论
强直性脊柱炎属于一类全身性疾病,病变特点主要为中轴关节慢性炎性反应,疾病会导致关节周围组织、骶骼关节、脊柱旁软组织、四肢关节等受累,病情进展会导致骨性强直。这一疾病发病非常隐匿,首先会出现骶骼关节受累情况,患者仅有腰部疼痛不适感,但无法准确确定位置。患者臀部骶骼深部会有侧隐痛表现,早上疼痛更为明显,活动后症状能够得到明显改善。病情进展会累及脊柱,患者会有肋椎关节受累、活动受限表现[2]。
强直性脊柱炎患者早期就应该开展康复锻炼,每日上、下午各锻炼一次,每次时间为30min,以不引起第2天关节症状加重为限。活动前帮患者按摩松解椎旁肌肉、项背部肌肉韧带。可减轻疼痛,防止肌肉损伤。活动内容可以包括扩胸、深呼吸,另外可以协助做颈腰椎的侧屈、前屈、旋转运动、后伸、俯卧小燕背飞动作,每次动作10次。
影像学方法是临床诊断强直性脊柱炎的重要方法,CT是临床诊断中应用非常广泛的一种方法,密度高、空间分辨率高,经多层螺旋CT检查能够实施各项同性扫描,还可以进行多方位重建,保证更高的检查准确性。本研究结果显示,CT方法对于骨质异常的检出率较MRI方法更高,P<0.05,表明多层螺旋CT能够帮助确定患者韧带部、滑膜部变化。不过CT检查仅可以将患者骨性结构静态变化反映出来,无法准确显示脂肪沉积、软骨异常、骨髓水肿[3]。
MRI是更为新型的一类影像学方法,其能够将强直性脊柱炎患者骶骼关节病变早期病变以及体内出现的关节滑膜变化准确显示出来,并且能够将非骨性改变包括软骨异常、骨髓内水肿等准确反映出来[4]。本研究结果显示,MRI检查1级强直性脊柱炎骶骼病变的敏感度较CT方法明显更高,P<0.05,但对于2、3、4级病变两种方法的检出率差异不明显,P>0.05。MRI检查显示滑膜炎症会有滑膜组织增厚表现,表现为等信号、或者略长T1信号、长T2信号,GD-DTPA增强扫描有比较明显的强化。梯度回波序列还能够观察到关节软骨形态、信号变化,会有关节软骨边缘毛糙表现,能够发现小且不规则的缺损。除此之外,MRI还能够将骨髓病变显示出来,自旋回波(SE)T1WI、脂肪抑制(FS)T2WI序列检查可以发现正常骨髓、病变区域有明显对比,有T2WI明显高信号、T1WI低信号表现。证实MRI用于强直性脊柱炎骶骼关节早期病变诊断中,准确率较高。
综上所述,MRI与CT诊断强直性脊柱炎骶髂关节病变各有优势,其中CT可较好地诊断强直性骶骼关节病变,不过无法判断关节软骨异常和脂肪沉积等病变,通过MRI检查可较好显示及判断关节软骨异常和脂肪沉积等病变。所以临床可以根据具体情况选择具体方法,必要时联合两种方法进行诊断。
