急诊绿色通道的优化对急性缺血性脑卒中患者静脉溶栓DNT改善的研究
2019-07-07谷有全
解 晨 谷有全
兰州大学第一医院神经内科,甘肃 兰州 730000
脑卒中(cerebral stroke)包括缺血性脑卒中和出血性脑卒中,是一组器质性脑损伤导致的,以突然发病、迅速出行局限性或弥漫性脑功能缺损为共同临床特征的脑血管疾病[1]。调查显示,目前全球范围内脑卒中发病率为212/10万~250/10万,其中缺血性脑卒中所占比例高达85%[2]。据近年国家卫计委统计,脑卒中目前已成为我国第一致死病因,亦是成人首要致残疾病[3]。大量临床研究表明,在急性缺血性脑卒中(acute ischemic stroke,AIS)发病早期应用重组组织型纤溶酶原激活剂(recombinant tissue plasmmogen activator,rt-PA) 静脉溶栓治疗是目前改善AIS患者预后、降低致残率、致死率最有效的治疗方法,且rt-PA应用越早,患者预后越好[4]。美国心脏病学会/卒中学会指南亦指出,患者就诊到开始静脉溶栓时间(door-to-needle time,DNT)应≤60 min[5],由于静脉溶栓治疗时间窗窄,患者就诊后能否在60 min内开始静脉溶栓是治疗的关键所在[6]。本文通过评估对急诊绿色通道的优化改进后,分析优化前后DNT相关因素变化,对急性缺血性脑卒中患者到院就诊至接受重组组织型纤溶酶原激活剂静脉溶栓治疗时间的改善,以期达到减少院内延误,有效缩短DNT时间。
1 资料与方法
1.1一般资料选取2018-01兰州大学第一医院设立急诊卒中绿色通道以来至2019-04收治的使用阿替普酶(rtPA) 静脉溶栓的急性缺血性脑卒中患者62例,男36例,女26例,年龄37~88(65.45±11.94)岁,将急诊绿色通道优化后设为优化组,共30例患者(2018-12—2019-04);优化前设为对照组,共32例患者(2018-01—2018-11)。2组患者年龄、性别等一般资料比较,差异无统计学意义(P>0.05)。纳入标准[7]:符合最新中国急性缺血性脑卒中诊治指南阿替普酶静脉溶栓适应证且排除相关禁忌证的患者。
1.2方法
1.2.1 定期开展卒中中心质控会议:以卒中中心建设负责人牵头,联合神经内科、急诊科、影像科、检查科、超声科、药剂科等卒中中心构成单元,定期开展质控会议,分析相应时间段中AIS患者到院就诊至接受rt-PA静脉溶栓治疗流程中的不足和原因,及时进行有效率的整改。
1.2.2 确保绿色通道的通畅:制定《急性缺血性脑卒中绿色通道工作流程及职责分工》(图1),张贴脑卒中患者急诊就诊、实验室检查、CT检查绿色通道标识,对卒中中心相关单元进行集中培训,强化缩短DNT意识,维护脑卒中患者相关检验、检查医嘱套,并进行专项督查,检查流程执行效果[8]。
1.2.3 细化急性缺血性脑卒中诊疗过程信息登记:通过对患者接诊到会诊到达时间、接诊到完成采血实验室检查时间(血常规、凝血功能、急诊生化)、接收实验室检查结果时间、接诊到CT完成时间、CT完成到交代病情谈话签字时间、急诊接诊到静脉溶栓用药时间(DNT)等方面的详细记录,以周为时间单位进行总结,从个例到整体分析各方面延误的原因,及时总结并整改[9]。

图1 急性缺血性脑卒中绿色通道工作流程及职责分工Figure 1 Green channel workflow and division of responsibilities for acute ischemic stroke
1.3观察指标分析比较优化组和对照组患者接诊到会诊到达时间、接诊到完成采血实验室检查时间(血常规、凝血功能、急诊生化)、接收实验室检查结果时间、接诊到CT完成时间、CT完成到交代病情谈话签字时间、签字到静脉用药时间、急诊接诊到静脉溶栓用药时间(DNT)。

2 结果
实施急诊绿色通道的优化改进后,DNT由对照组的87.97 min缩短到优化组64.50 min,差异有统计学意义(P<0.05) ;对比24 h后2组患者NIHSS评分,优化组较对照组低,差异有统计学意义(P<0.05);对比2组患者接诊到会诊到达时间、接诊到CT完成时间、CT完成到交代病情谈话签字时间、签字完成到接受用药时间,优化组均较对照组低,差异有统计学意义(P<0.05);2组患者完成采血到检验科接受标本时间、检验科接收标本到报告检验结果时间对比,差异无统计学意义(P>0.05),但优化组时间均较对照组缩短(表1)。
3 讨论
我国居民死亡首因的脑卒中目前每年仍以8.1%的增长率上升,给我国社会及家庭带来沉重的负担[10]。静脉溶栓是目前改善急性缺血性脑卒中患者预后最可靠的治疗手段,因其有严格时间窗、禁忌证及药物成本较高等的限制,临床应用率较低。FONAROW等[11]统计25 504例3 h内静脉溶栓的急性缺血性脑卒中患者,发现DNT每减少15 min则降低5%的病死率。研究[12]发现,发病3 h内进行静脉溶栓的患者,每延迟给药10 min则增加1%的致残率。由于我国群众在发病早期对该疾病辨识能力弱、到院后各环节延误等导致AIS患者救治时间延长,静脉溶栓时间窗内就诊的AIS患者仅有21.5%,达到溶栓适应证的患者仅有12.6%,而同意行溶栓治疗的患者仅占2.4%;平均DNT时间116 min,较指南推荐的≤60 min显著延长[13]。因此,我国缺血性脑卒中患者救治现状不容乐观,建立并且优化急性缺血性脑卒中绿色通道流程,显得尤为重要。
在建立绿色通道之初,兰州大学第一医院卒中中心各单元配合程度不足,中位DNT为(87.97±50.119) min,导致溶栓效果欠佳。自2018-12成立卒中质控小组,通过对AIS患者早期救治中的几个关键时间节点进行质控,力求缩短DNT。本研究显示,通过对急性缺血性脑卒中绿色通道的优化,AIS患者从发病接诊到会诊到达时间、接诊到完成采血实验室检查时间(血常规、凝血功能、急诊生化)、接收实验室检查结果时间、接诊到CT完成时间、CT完成到交代病情谈话签字时间、签字到静脉用药时间均较优化前缩短,从而有效缩短了DNT时间,提高了静脉溶栓比例。由于本研究采用历史对照的研究方法且样本量较小,数据完整的研究对象有限,因此研究结果难免存在偏差。此外,虽研究显示急诊绿色通道优化后,患者DNT时间明显缩短,但也发现谈话到家属签字这一环节耗时(17.03±12.917)min,个别甚至长达55 min,还有部分患者尽管符合溶栓适应证,却拒绝接受静脉溶栓治疗[14]。因此,强化全社会尤其是基层社区群众的AIS早期救治理念,提高群众对该疾病的辨识度,同时在院内对卒中单元工作者就如何在较短时间内与患者及家属做简明有效的沟通进行培训与提高[15]。
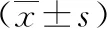
表1 2组一般资料对比
优化急性缺血性脑卒中急诊绿色通道可有效缩短患者DNT时间,提高时间窗内到院患者溶栓率,降低患者溶栓后24 h NIHSS评分,从而改善患者预后。
